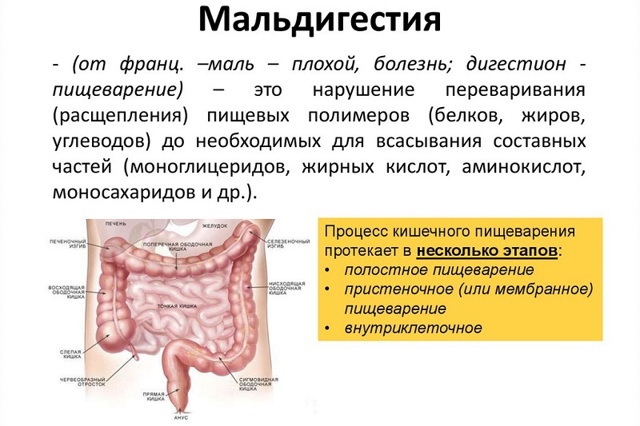
Синдром мальдигестії – це розлад, що сформувалися на тлі порушення секреції шлункового, кишкового або панкреатичного соку і викликає погіршення процесів засвоєння поживних речовин в шлунково-кишковому тракті. Мальдігестія пов’язана з мальабсорбцією (порушенням всмоктування поживних речовин) і розвивається при багатьох патологіях травної системи.
При синдромі мальдигестии організм страждає не тільки через недостатність харчування, а й з-за таких серйозних порушень, як алергічні реакції і розвиток патогенної мікрофлори в тонкому і товстому кишечнику, оскільки неперетравлений химус є живильним середовищем для мікроорганізмів і джерелом антигенів.
причини
Синдром мальдигестії розвивається через порушення секреторної функції кишечника та підшлункової залози, так як для нормального травлення недостатньо синтезується ферментів. Появі розлади може сприяти дисфункція жовчовиділення, кишковий дисбактеріоз, порушення рухової функції кишечника, ендокринні патології та інші супутні захворювання.
Синдром мальдигестії може виникати в результаті:
- порушення порожнинного травлення. Причина, як правило, у зовнішньосекреторній панкреатичної недостатності, яка розвивається при захворюваннях підшлункової залози (пухлина, свищі, панкреатит, анатомічні порушення, муковісцидоз). Знижується активність травних ензимів при виразці шлунка і гастродуоденіті, а також при порушенні просування хімусу при СРК (синдром роздратованого кишечника), проносі, стенозі, після оперативного втручання. Знижується рівень ферментів при дисбактеріозі, гастрогенную недостатності, нестачі жовчних кислот, що викликане хворобами печінки і тонкого кишечника;
- порушення пристінкового травлення. Розвивається в результаті загибелі або дистрофії клітин кишечника (ентероцитів). До відмирання клітин призводить хвороба Крона, саркоїдоз, запальний процес будь-якої етіології, глютенова ентеропатія;
- порушення внутрішньоклітинного травлення. Нормальне внутрішньоклітинне травлення не може бути при дефіциті дисахаридаз (порушення може бути як вродженим, так і набутим).
 Синдром мальдигестії може сформуватися на тлі неправильного харчування, дієти, надмірного вживання бродильних напоїв
Синдром мальдигестії може сформуватися на тлі неправильного харчування, дієти, надмірного вживання бродильних напоїв
Недолік ферментів може бути вродженим. Виділяють ферментопатии, пов’язані з відсутністю дисахаридаз (лактази, сахарідази, ізомальтази), брак пептідаз (не розщеплюється глютен), недостатністю Ентерокиназа (трипсиноген розщеплює до трипсину).
- При дисахаридазной або пептідазная недостатності потрібно відмовитися від їжі, в якій присутні компоненти, що не піддаються розщепленню, а при ентерокіназной недостатності секрет підшлункової залози не активізується зовсім, тому потрібно довічна замісна терапія.
-
 Перевірка кишечника
Перевірка кишечника - Придбана ферментопатия може розвинутися при неправильному харчуванні, коли не дотримується баланс білків, жирів і вуглеводів (повністю коригується дієтою).
- Також синдром мальдигестии розвивається при всіх захворюваннях шлунка, тонкого кишечника, жовчного міхура, печінки, підшлункової залози, пов’язаних з виробленням травного секрету (жовчі, шлункового, кишкового і панкреатичного соку).
Наприклад, при гіпоацидний гастрит синтезується недостатньо соляної кислоти, а це призводить до того, що пепсиноген НЕ активується, а значить, не відбувається денатурація білків.
Вроджені ентеропатія, як правило, проявляються в ранньому віці.
Лактазная недостатність може бути як вродженою, так і набутою, оскільки у дорослої людини поступово синтез лактази знижується і може припинитися зовсім.
Захворювання ендокринної системи (цукровий діабет, ураження щитовидки) також може призводити до порушення травної функції.
При підвищеній перистальтиці кишечника або шлунка химус не встигає оброблений травними соками.
Так, якщо вміст шлунка занадто рано надійде в дванадцятипалу кишку, то її не зможуть розщепити ферменти, а в кишечник проникне соляна кислота, яка не встигла нейтралізуватися в антральному відділі шлунка.
При дисбактеріозі кишечника верхній відділ тонкої кишки заселяється великою кількістю мікроорганізмів, які руйнують травні ферменти, забезпечують декон’югацію жовчних кислот і утворення гнильної і бродильної диспепсії.
Розрізняють інволютивними форму розладу, яка розвивається на тлі вікових змін організму. Характерна вона для людей старшого віку.
Справа в тому, що з віком в шлунку синтезується менше соляної кислоти, в печінці виділяється не так багато жовчі, перистальтика знижується.
Все це призводить до уповільнення процесів травлення і виникнення труднощів при розщепленні важкої їжі.
 Погане травлення провокують розвиток деяких процесів, які негативно відбиваються на всьому організмі
Погане травлення провокують розвиток деяких процесів, які негативно відбиваються на всьому організмі
симптоми
- При недостатньому розщепленні білків, вуглеводів і жирів макроелементи не можуть всмоктуватися в кров, а значить, не засвоюються організмом, тому знижується вага, розвиваються захворювання, пов’язані з недоліком необхідних елементів.
- До того ж погано переварений химус є ідеальним середовищем для розмноження патогенних мікроорганізмів, що змінюють кислотно-лужну середу кишечника і в процесі життєдіяльності утворюють отруйні речовини (індол, скатол, аміак, низькомолекулярні жирні кислоти), які дратують слизову, підсилюють перистальтику і сприяють загальної інтоксикації організму .
- Синдром мальдигестії проявляється:
- здуттям живота;
- підвищеним газоутворенням;
- бурчанням в животі;
- поносом;
- відрижкою;
- нудотою;
- абдомінальними болями.
Діарея виникає, оскільки посилюється перистальтика кишки, порушується всмоктування води і змінюється структура слизової оболонки (через пошкодження Декон’югірованние жирними кислотами). Кал виділяється неоформлений, рідкий, його більше 500 гр в добу. Метеоризм обумовлений підвищеним газоутворенням, порушенням всмоктування і видалення газів.
Біль при мальдигестії виникає через спазми, підвищеного тиску в кишці (локалізується біля пупка або в клубової області і проходить після дефекації і відходження газів), регіонального лімфаденіту (виникає зліва вище пупка і в районі брижі тонкої кишки, вона постійна і посилюється під час фізичної активності або після дефекації).
Як правило, симптоми сильніше виявляються в другій половині дня, оскільки в цей час травлення посилюється.
Якщо синдром мальдигестии розвивається тривалий час, то хворий скаржиться на відсутність апетиту, слабкість, зниження ваги.
У дітей симптоми проявляються яскравіше, ніж у дорослих, і можуть привести до мальабсорбції та затримки фізичного розвитку, оскільки організму недостатньо поживних речовин.
Ознакою синдрому мальдигестии (крім погіршення самопочуття) є збільшення обсягу калу, зміна його кольору і запаху, поява в випорожненнях крапельок жиру (стеаторея).
Оскільки розлад травної функції виникає на тлі основної патології, то деякі хворі помічають, що їм стає гірше після певних продуктів. Наприклад, при непереносимості лактози після вживання молочних продуктів у пацієнта починає сильно боліти живіт, виникає сильний пронос, а кал стає водянистим і пінистим.
При тяжкого ступеня мальдигестії відбувається різке погіршення самопочуття, оскільки розвивається синдром мальабсорбції. При порушенні всмоктувальної функції у людини виникає астеновегетативний синдром (втома, апатія, зниження працездатності), полигиповитаминоз (не всмоктуються вітаміни, оскільки вони не можуть пройти через кишкову стінку), анемія, зниження маси тіла.
діагностика
Запідозрити поява синдрому мальдигестии можна вже на первинному обстеженні після збору анамнезу та фізикального огляду.
При синдромі позитивний симптом Образцова (при тому, що промацує сліпої кишки чутно стабільне бурчання), симптом Герца (плескіт при тому, що промацує сліпої кишки), а також виникає біль при пальпації зони Пергеса.
Мета діагностики – не підтвердилася розлад травної функції, а виявити причину, що викликала патологію.
Травну функцію можна вивчити за допомогою визначення активності ферментів в кишковому соку і на тканинах кишкового тракту, а також дослідження крові на концентрацію мономерів, оскільки при синдромі мальдигестии підвищується кількість амінокислот, моносахаридів.
Залежить порожнинне травлення від активності панкреатичних ферментів (альфа-амілази, лужної фосфотаза, Ентерокиназа), на швидкість пристінкового травлення впливають кишкові ензими (пептідази, дісахарідази). Їх кількість в кишечнику визначається під час дослідження гомогената і змиву з тонкої кишки.
Наскільки активні ферменти ентероцитів, оцінюють, вивчаючи глікемічний криву, результати якої залежать від навантаження дисахаридами (пацієнту дають випити сахарозу, лактозу, мальтозу і через чверть години, півгодини і годину перевіряють рівень глюкози в крові). Визначити стан травної системи можливо за допомогою копрологіческого дослідження.
Синдром мальдигестії провокує збільшення виділяється калу, підвищений вміст в ньому міоцитів (волокон м’язів), крохмалю, крапель жиру.
У хворих розвивається стеаторея (кал жирний, блискучий, погано змивається), щоб визначити її ступінь досліджують кал за методом Ван-де-Камера.
Обов’язково бактеріологічне обстеження калових мас на визначення ступеня дисбактеріозу і виду мікробів, які заселяють кишечник.
Ступінь змін структури тканини тонкого кишечника (атрофію, дистрофію, висоту і кількість ворсинок, райони некрозу, порушення кровопостачання) дозволяє оцінити ендоскопічне дослідження тонкого кишечника. Рівень ураження органу визначають за допомогою рентгена з контрастуванням.
лікування
Основна роль в лікуванні синдрому мальдигестии належить дієтотерапії. Дієта залежить від виду порушення, його ступеня і вираженості. Хворим рекомендується вживати щадну їжу, а раціон складати таким чином, щоб в ньому було більше білків, вуглеводів, вітамінів і мікроелементів і якомога менше жирів.
- На час лікування потрібно прибрати з меню сирі овочі і фрукти і назавжди виключити ті продукти, до яких непереносимість.
- Дієта підбирається лікарем індивідуально і залежить вона, перш за все, від причин, що викликали синдром мальдигестии, також до уваги береться клінічна картина (при метеоризмі потрібно прибрати з меню продукти, які сприяють газоутворення) і вікові норми щодо якісного і кількісного складу їжі.
-
 Мета лікування – усунути провокуючий фактор, відновити травну функцію, позбавити хворого від неприємних симптомів
Мета лікування – усунути провокуючий фактор, відновити травну функцію, позбавити хворого від неприємних симптомів
Корекцію розщеплення поживних речовин проводять медикаментозними методами. Якщо синдром мальдигестии спровокований недостатнім синтезом панкреатичних ферментів, то призначаються препарати з ферментами підшлункової залози. Це може бути Панкреатин, Мезим Форте, Креон, Пезітал, Дигестал, Вобензим.
Якщо причиною розладу стала нестача жовчі, то прописуються жовчогінні засоби, ліки, що містять жовч і ферменти. До таких препаратів належать: Аллохол, Холензим, Осалмід, хологон.
Читайте також: Ретельне пережовування їжі – що це дає і для чого потрібно?
Моторика кишечника нормалізується за допомогою Мебеверина, Лопераміду, пінаверія броміду.
Оскільки в кишечнику «процвітає» патогенна мікрофлора, то лікар рекомендує приймати антибактеріальні препарати або антисептики.
Для відновлення нормальної флори можуть призначатися пробіотики (Біфідумбактерин, Ацилакт, Лінекс, Біфіформ), пребіотики (Лактулоза, Хілак форте, Лизоцим).
Щоб прискорити регенерацію слизової тканини, радять приймати ентеросорбенти або в’яжучі засоби, які допоможуть вивести токсини з кишечника.
При синдромі мальдигестии може знадобитися додатковий прийом полівітамінів і мінералів.
Синдром мальдигестії у дорослих може не викликати яскравою клініки, однак він все ж призводить до патологічних змін і спричиняє розвиток мальабсорбції. Оскільки розлад травної функції – вторинне захворювання, то часто хворим проводиться терапія основної патології, яка викликає більш виражені симптоми, а це в свою чергу призводить і до усунення синдрому мальдигестии.
Прогноз на одужання сприятливий. Специфічних профілактичних методів профілактики не розроблено. Щоб уникнути розладу, рекомендується збалансовано харчуватися і вчасно лікувати захворювання шлунково-кишкового тракту.
Завантаження …
Що таке синдром мальабсорбції і мальдигестии: симптоми і лікування
Травлення – процес, який здійснюється шлунком і кишечником, що полягає в перетворенні складних біохімічних з’єднань в більш прості. На кожному етапі відбувається безліч функціональних дій органів шлунково-кишкового тракту, зміна будь-якого з них призводить до розладів різного ступеня тяжкості.
При синдромах мальабсорбції і мальдигестии виникає стійке порушення будь-якого етапу в системі травлення. Хвороба може бути спровокована різними захворюваннями або бути їх наслідком. Що це таке і чи можна вилікувати патологію?
Що таке синдром мальабсорбції і мальдигестии
- Мальдігестія і мальабсорбція відносяться до симптомокомплексу, який відображає порушення функціональності органів шлунково-кишкового тракту на будь-якому етапі травного процесу.
- Важливо розділити обидва поняття :
- мальдігестія (інтестинального ензимопатії) – недостатність порожнинного травлення, травної функції;
- мальабсорбция – це порушення всмоктувальної функції кишечника або пристінкового травлення.
Лікарі об’єднують обидва терміни в класичний синдром мальабсорбції , що обумовлено порушенням функцій травлення і всмоктування. Об’єднана назва поєднаних патологій – синдром мальассіміляціі і мальнутріціі.
Код за МКХ-10 – К90 – порушення всмоктування в кишечнику.
Класифікація
Синдром порушеного всмоктування і секреції класифікується за природою і характером виникнення , а також за видами і тяжкості перебігу.
За формою перебігу
Клінічно виділяють :
- вроджений, коли синдром обумовлений внутрішньоутробним пошкодженням ворсинок кишечника, лактазной недостатністю, недостатністю ферменту Ентерокиназа;
- придбаний, коли порушення всмоктування в кишечнику спровоковано супутніми захворюваннями у дітей і дорослих.
До вродженої формі можуть привести аномалії будови і розвитку органів шлунково-кишкового тракту , така форма важко піддається медикаментозної корекції.
За типом розлади
Синдром мальдигестії і мальабсорбції кишечника підрозділяється на наступні типи :
- порожнинної;
- пристінковий;
- внутрішньоклітинний.
Критерії характеризують етап порушення травлення . Розлади на внутрішньоклітинному рівні нерідко викликані аутоімунними патологіями.
По тяжкості перебігу
Порушення функцій кишкового тракту визначається наступними стадіями :
- I ступінь – наростання загальної слабкості і нездужання, зниження ваги.
- II ступінь – недолік ваги складає 10-12 кг, реєструється анемія, порушення секреції статевих гормонів, організм відчуває нестачу калію, кальцію, електролітів.
- III ступінь – сильна втрата ваги, яскраво виражена картина змін водно-сольового балансу, спостерігаються ознаки вторинного остеопорозу, анемія, судоми, тяжкі ендокринні порушення.
Залежно від тяжкості клінічної картини варіюються і ознаки захворювання . Чим складніше і глибше патологічний процес, тим яскравіше симптоматика синдрому мальдигестии.
Що відбувається в організмі
При синдромі мальабсорбції порушується один або всі етапи травлення . З огляду на, що кишковий тракт забезпечує весь організм поживними речовинами, регулює всмоктування білків, жирів і вуглеводів, при будь-яких порушеннях виникає дисбаланс.
чим небезпечне
- Провідне ускладнення синдрому мальдигестии і мальабсорбції – розвиток дисбактеріозу, залізодефіцитної анемії, гіпоксії у дітей.
- Їжа не може нормально засвоюватися, багато поживних речовин залишають організм разом з калом , хворий відчуває дефіцит необхідних мікроелементів, змінюється вага, страждає гормональний фон.
- Порушення процесу всмоктування в кишечнику може стати передумовою до онкологічних захворювань.
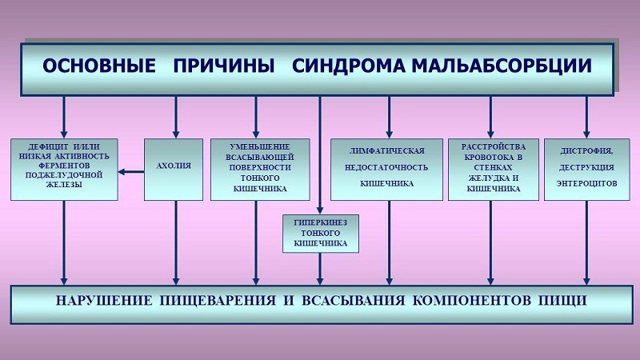
Причини виникнення
Етіологія і патогенез захворювання обумовлені порушенням всмоктування білків, жирів і вуглеводів на будь-якій стадії процесу травлення. Причини можуть бути первинними і вторинними.
Фактори розвитку первинного синдрому мальабсорбції :
- спадковий або вроджений синдром недостатності пептідази або дісахарідази;
- відсутність або недостатнє вироблення ферменту Ентерокиназа;
- індивідуальна непереносимість моносахаридів;
- вроджена целіакія;
- муковісцидоз;
- тяжкі ендокринні патології.
Первинні процеси стають причиною розвитку вторинного, спадково обумовленого або вродженого синдрому мальабсорбції і мальдигестии. До вторинних причин відносять такі фактори :
- гастрогенную (результат операції на шлунку, гастроезофагеальний рефлюкс, порушення всмоктування жирних кислот в тонкій кишці);
- гепатобіліарні (різні захворювання печінки, в тому числі гепатити, цироз, холестаз, патології жовчного міхура);
- панкреатогенние (видалення частини або тотальна резекція підшлункової залози, панкреатит);
- ентерогенниє (хвороба Крона, Уиппла, целіакія, интестинальная ішемія, паразити і вірусні захворювання кишки, дисплазії або гіперплазії вистилає епітелію).
Вторинними факторами виступають медикаментозні, ендокринні, системні і аутоімунні порушення , інтоксикації будь-якої складності і генезу, голод поряд з переїданням, хронічні стреси.
Важливо! Обидві групи факторів при стійкому збереженні провокують рак органів шлунково-кишкового тракту.
симптоми
Клінічна картина різноманітна, варіюється в залежності від тяжкості і характеру перебігу синдрому мальдигестии і мальабсорбції. На перший план виходять :
- порушення стільця (переважно замки);
- нудота блювота;
- хронічний метеоризм, відрижка;
- збільшення обсягу калу при схоронності стільця;
- зміна структури екскрементів: підвищена жирність, неперетравлені волокна, сліди слизу, крові;
- болі в животі;
- зниження ваги;
- аменорея у жінок.
Відсутність корекції нерідко призводить до статевого безсилля у чоловіків, безпліддя, патологій вагітності у жінок . Щоб визначити глибокі травні розлади, призначається ряд діагностичних заходів.
особливості діагностики
Діагностика входить в область діяльності лікарів-гастроентерологів. В основі діагнозу лежать дані анамнезу, скарги хворого та інші дослідження :
- пальпація очеревини і фізикальний огляд хворого;
- копрограмма (якісний склад калових мас);
- бактеріологія калу;
- аналізи крові та сечі в якості диференціальної діагностики (біохімія, бактеріальний посів, якісно-кількісний склад);
- тести на концентрацію ферментів шлунка і кишечника;
- рентген органів очеревини з контрастом;
- УЗД малого таза, печінки, нирок, органів абдомінального простору.
Довідка. Важливий метод діагностики – фіброгастродуоденоскопія. Це ендоскопічний метод дослідження, який дозволяє оцінити стан оболонок травних шляхів, провести біопсію, а при необхідності і лікувальні маніпуляції.
методи лікування
Лікування синдрому мальдигестии і мальабсорбції завжди комплексне , спрямоване на заповнення вітамінів, білків, мінерального складу, нормалізацію кишкового всмоктування.
традиційна медицина
Медикаментозна схема включає призначення таких препаратів :
- травні ферменти;
- засоби для нормалізації складу жовчі;
- гепатопротектори;
- антибіотики при інфекційно-запальних процесах;
- кишкові антисептичні препарати;
- препарати проти проносу, проносні засоби при запорах.
Корисно приймати вітамінні комплекси, абсорбенти поряд з про- та пребіотиками для нормалізації кишкової мікрофлори.
Народні методи лікування не застосовуються , але іноді можуть принести полегшення при запорах або діареї.
дієта
Харчування має колосальне значення в лікуванні захворювань шлунково-кишкового тракту. Принципи харчування при синдромі мальабсорбції і мальдигестии :
- тільки домашня їжа з нежирних сортів м’яса, птиці;
- приготування шляхом гасіння, варіння, запікання;
- виняток консервації, маринадів, копченостей, фастфуда, алкоголю;
- часте дробове харчування малими порціями.
Важливо, щоб їжа була м’якою, неагресивним . Список дозволених і заборонених продуктів складається на підставі типу порушення всмоктуваності.

Прогноз і профілактика
Прогноз при своєчасному лікуванні синдрому мальабсорбції і мальдигестии сприятливий тільки за умови дотримання правил харчової дисципліни, лікарських рекомендацій. Несприятливий прогноз можливий при приєднанні ускладнень і стрімкий розвиток органної недостатності.
Зверніть увагу! Специфічної профілактики синдрому не існує, проте своєчасне лікування вірусних і паразитарних патологій кишечника, ведення здорового способу життя значно знижують ризики вторинного порушення всмоктуваності кишечника.
можливі ускладнення
Порушення всмоктуваності в шлунково-кишковому тракті може ускладнюватися :
- залізодефіцитною анемією, гіпоксією;
- порушенням циклу у жінок, аменореєю;
- деформацією кісткової тканини;
- погіршенням набору ваги у дітей;
- зниженням маси тіла до критичних значень.
Хронічна симптоматика може привести до психічних розладів через постійне дискомфорту в шлунково-кишковому тракті. У складних випадках захворювання може сприяти розвитку онкології або печінкової недостатності.
висновок
Синдром мальабсорбції і мальдигестии часто недооцінюють, особливо на ранніх стадіях розвитку. При стійких травних розладах розвиваються важкі функціональні порушення в органах шлунково-кишкового тракту, які згодом важко піддаються лікуванню і ускладнюють прогноз.
Інформація на нашому сайті надана кваліфікованими лікарями і носить виключно ознайомчий характер. Не займайтеся самолікуванням! Обов’язково зверніться до фахівця!

Румянцев В. Г. Стаж 34 роки.
Гастроентеролог, професор, доктор медичних наук. Призначає діагностику і проводить лікування. Експерт групи з вивчення запальних захворювань. Автор понад 300 наукових робіт.
Задайте питання лікарю Рекомендуємо: Симптоми і лікування ротавірусної кишкової інфекції у дітей
синдром мальдигестії

Синдром мальдигестії – порушення процесу розщеплення компонентів їжі в шлунково-кишковому тракті, обумовлене ферментативної недостатністю або іншими причинами. Проявляється нудотою, вагою в області живота, бурчанням, больовими відчуттями, метеоризмом, діареєю. Основні діагностичні заходи – копрологическое і бактеріологічне дослідження калу, біопсія слизової оболонки кишечника, визначення концентрації ферментів в травному тракті і його вмісті, а також вимір кількості мономерів в крові. Терапія синдрому полягає в призначенні дієтичного харчування, усунення причини патології, корекції перистальтики і відновленні травлення.
Читайте також: Основні принципи харчування при дієті для очищення кишечника – меню на тиждень і топ 7 продуктів
Синдром мальдигестії – це патологія, обумовлена гастрогенную, панкреатогенной або ентерогенной недостатністю травлення і призводить до порушення процесів засвоєння нутрієнтів в шлунково-кишковому тракті.
Вона тісно пов’язана з синдромом мальабсорбції (зміною всмоктування поживних речовин) і супроводжує багато захворювань травної системи.
Подібний стан призводить не тільки до недостатності харчування і зниження маси тіла, але і до інших більш серйозних змін, так як неперетравлений химус (вміст травного тракту) є хорошим середовищем для розвитку різноманітних мікроорганізмів, а також джерелом безлічі антигенів, що викликають алергічні реакції.
Травлення – це багатоетапний процес перетворення складних з’єднань в більш прості, які всмоктуються в кишечнику, тому будь-які його порушення відображаються на стані всього організму.
Синдром мальдигестії супроводжує більшість захворювань шлунково-кишкового тракту, тому він є актуальною і широко поширеною проблемою.
Іноді виділяють особливу форму патології – інволютивними, яка пов’язана з віковими змінами організму; вона властива людям похилого і старечого віку.
синдром мальдигестії
В основі порушення травлення лежить розлад секреторної функції, а точніше, зниження вмісту ферментів кишечника і підшлункової залози. Але до появи синдрому мальдигестии також можуть привести дисфункція жовчовиділення, дисбактеріоз кишечника, зміни перистальтики, ендокринна патологія та інші супутні захворювання.
Умовно виділяють 3 форми синдрому мальдигестии: дисфункція полостного, пристінкового і внутрішньоклітинного травлення. До розладу порожнинного травлення призводить безліч причин.
Найчастіше патологію викликає внешнесекреторная панкреатическая недостатність при хворобах підшлункової залози (хронічний панкреатит, рак, свищі, муковісцидоз, відсутність сегментів залози, пов’язане з оперативним втручанням).
Великий вплив робить зниження активності травних ферментів при гастродуоденіті і виразковій хворобі шлунка, а також зміна транзиту хімусу при синдромі подразненого кишечника, діареї, стенозах різних ділянок кишечника, після операцій на шлунково-кишковому тракті.
На порожнинне травлення впливає зниження концентрації травних ферментів при дисбактеріозі, дефіцит жовчних кислот при захворюваннях печінки і тонкого кишечника, гастрогенная недостатність, викликана видаленням частини шлунка і атрофічним гастритом.
Мембранне (пристеночное) травлення здійснюється ентероцитами (клітинами кишечника), тому їх загибель або дистрофія викликає дисфункцію шлунково-кишкового тракту. Ці стани виникають при хворобі Крона, глютеновой ентеропатії, саркоїдозі, ентериті різної етіології.
Повноцінне внутрішньоклітинне травлення неможливо при розвитку дефіциту дисахаридаз внаслідок вродженою чи набутою ферментативної недостатності.
Синдром мальдигестії також може викликатися нераціональним і неправильним харчуванням, дієтами, зловживанням бродильних напоїв.
Недостатнє розщеплення продуктів харчування викликає ряд негативних наслідків, що позначаються на загальному стані пацієнтів.
По-перше, неповноцінне дроблення білків, вуглеводів, жирів, вітамінів і нуклеїнових кислот на складові частини призводить до того, що вони не засвоюються організмом, знижується маса тіла, а також розвиваються інші захворювання, пов’язані зі зниженим надходженням цих елементів.
По-друге, неперетравлений химус – ідеальне середовище для розмноження патогенних мікроорганізмів, які призводять до розвитку дисбактеріозу, а також утворення низки токсичних речовин (індолу, аміаку, скатола та інших). Ці сполуки подразнюють слизову оболонку кишечника і викликають посилення перистальтики і загальну інтоксикацію, посилюючи положення пацієнта.
Основні клінічні прояви при будь-яких формах синдрому мальдигестии – це здуття живота, метеоризм (посилене газоутворення), бурчання, діарея, відрижка, нудота, больові відчуття в області живота.
Описані диспепсичні явища сильніше виражені в другій половині дня, так як цей час пов’язано з посиленням процесів травлення. Також пацієнти з синдромом мальдигестии скаржаться на зниження апетиту, слабкість і схуднення.
Всі симптоми демонстративніше в дитячому віці, у дорослих в більшості випадків спостерігаються незначні розлади.
Поряд з цими ознаками, відзначається збільшення обсягу калових мас і зміна їх кольору і запаху, стеаторея (підвищений вміст жиру в екскрементах).
Деякі пацієнти скаржаться на непереносимість певних харчових продуктів, наприклад, при лактазной недостатності хворі не можуть вживати молочні продукти.
У них після прийому молока виникає біль в животі, сильна діарея; калові маси стають водянистими і пінистими.
Важка ступінь синдрому мальдигестии веде до різкого погіршення загального стану, так як неповноцінно розщеплені речовини погано всмоктуються – розвивається синдром мальабсорбції. При цьому пацієнти відзначають слабкість, апатію, різке зниження ваги, порушення менструації, сухість шкірних покривів, ламкість волосся і нігтів і т. П.
При появі описаних симптомів і дискомфорту кожному слід звернутися за допомогою до гастроентеролога.
Лікар, зібравши анамнез, вислухавши скарги і провівши зовнішній огляд, зможе запідозрити синдром мальдигестии і призначить додаткові процедури для уточнення діагнозу.
При цьому діагностичні заходи спрямовані не стільки на виявлення синдрому мальдигестии, скільки на визначення причини цієї патології.
Функцію травлення можна оцінити за допомогою двох методів: вивчення активності ферментів в кишковому секреті і на слизових травного тракту, аналізу крові на рівень мономерів (при синдромі мальдигестии збільшена концентрація моносахаридів, амінокислот і т. П.).
На порожнинне травлення більшою мірою впливають ферменти підшлункової залози (Ентерокиназа, лужна фосфатаза, альфа-амілаза і т. Д.), На пристеночное – кишкові ферменти (дісахарідази, пептідази і інші). Їх концентрація визначається шляхом дослідження гомогената і змивів з тонкого кишечника.
Активність ферментів ентероцитів також можна оцінити за допомогою вивчення глікемічний кривої, заснованої на результатах навантаження різними дисахаридами: пацієнт приймає всередину сахарозу, лактозу і мальтозу (по 50 г), потім через 15, 30 і 60 хвилин вимірюють концентрацію глюкози в крові.
Якщо її рівень в крові не збільшився, значить, є дефіцит відповідного ферменту і синдром мальдигестии.
Найпростіший метод оцінки стану травлення, застосовуваний в клінічній гастроентерології, – це копрологическое дослідження. У більшості випадків синдром мальдигестии призводить до зростання обсягів калу і збільшеному вмісту в ньому неперетравлених м’язових волокон, крохмалю, крапель жиру.
Стеаторея – характерна ознака захворювання, вона проявляється зміною калових мас: вони стають липкими, жирними і блискучими, під мікроскопом виявляються краплі жиру. Для визначення ступеня стеатореї використовують добове дослідження калу за методом Ван-де-Камера.
Завжди проводять бактеріологічне обстеження випорожнень на вираженість дисбактеріозу, кількість і вид мікробів в порожнині кишечника.
Часто застосовують ендоскопічну біопсію слизової оболонки тонкого кишечника, що дозволяє визначити ступінь морфологічних змін: атрофію і дистрофію тканини, зміна кількості ворсинок, наявність ділянок некрозу, порушення кровотоку і ін. Практично завжди проводять оглядову рентгенографію органів черевної порожнини і рентгенографію пасажу барію по тонкому кишечнику – ці методи дозволяють визначити рівень ураження.
Терапевтичні заходи спрямовані на відновлення процесів травлення, усунення причини і несприятливих симптомів.
Провідну роль в лікуванні синдрому мальдигестии відіграє харчування, його особливості залежать від виду патології і ступеня її тяжкості.
Але в будь-якому випадку їжа повинна бути щадить, складатися з великої кількості білків, вуглеводів, мікроелементів і мінімуму жирів. Необхідно виключити продукти, до яких виявлена непереносимість, а також сирі овочі і фрукти.
Корекцію засвоєння нутрієнтів проводять за допомогою медикаментозних методів. Якщо синдром мальдигестии викликаний недостатньою секрецією ферментів підшлункової залози, їх призначають у вигляді лікарських препаратів (панкреатин та ін.).
Якщо причина – це захворювання печінки, то виписують засоби, що містять компоненти жовчі і ферменти. Перистальтику травного тракту відновлюють шляхом прийому регуляторів моторики (пінаверія бромід, мебеверин, лоперамід).
Порушення травлення завжди супроводжується дисбактеріозом, тому гастроентеролог виписує антибіотики або кишкові антисептики, пробіотики. Часто призначають ентеросорбенти та в’яжучі препарати для відновлення слизових оболонок. Для загального зміцнення організму при синдромі мальдигестии показані полівітаміни і мінерали.
Прогноз при своєчасному виявленні і корекції синдрому мальдигестии сприятливий. Специфічна профілактика не розроблена, проте запобігти розвитку синдрому мальдигестии можуть раціональне харчування, дотримання аліментарної гігієни, рання діагностика і лікування захворювань травного тракту.
До питання про лікування синдрому мальдигестии
Пропонуємо увазі читачів «Щотижневика АПТЕКА» статтю доктора медичних наук, професора, головного гастроентеролога МОЗ України, завідувача кафедри гастроентерології та дієтології Київської медичної академії післядипломної освіти ім. П.Л. Шупика Наталії Харченко .

Це відбувається тому, що не до кінця переварений химус в нижніх відділах тонкого кишечника являє собою не тільки сприятливе середовище для розвитку гнильної-бродильної диспепсії, а й набір антигенів, взаємодіючих з потужним відділом імунної системи організму – пеєрових бляшками слизової оболонки кишечника. При зниженні синтезу імуноглобуліну А, який нейтралізує антигени на поверхні слизової оболонки кишечника, вони починають надходити в кровотік. Це розглядають як причину розвитку найрізноманітніших алергічних проявів – кропив’янки та інших алергодерматозів, а також бронхіальної гіперреактивності (Ласиця О., Ревуцька А., 2000). В деяких випадках буває складно розібратися, що стало причиною розвитку алергії, а що – її наслідком, так як замикається патологічний коло.
Різноманітність причин порушень травлення і всмоктування нутрієнтів, перераховане нижче, обумовлює часту зустрічальність пацієнтів з різними видами диспепсії на лікарському прийомі.
Як причини порушення травлення можна виділити наступні (Баранов А.А., Кліманская Е.В., 1995):
1. Недостатність порожнинного травлення внаслідок:
- панкреатичної зовнішньосекреторної недостатності при хронічному панкреатиті, субтотальной панкреатектомії, раку підшлункової залози, свищах підшлункової залози, муковісцидоз;
- інактивації травних ферментів і зниження активності Ентерокиназа в дванадцятипалій кишці при гастродуоденіті, виразковій хворобі дванадцятипалої кишки, дисбиозе тонкої кишки, синдромі Золлінгера – Еллісона;
- порушення транзиту кишкового вмісту і змішування ферментів з харчовим химусом при: синдром роздратованого кишечника, діареї, станах після ваготомії і дренуючих операцій, дуодено- і гастростазе, интестинальной псевдообструкціі;
- зниження концентрації ферментів (в результаті свого роду «розведення») при: постгастректоміческій синдромі, дисбиозе тонкої кишки, стані після холецистектомії;
- порушення продукції холецистокинина, панкреозимина, секретину;
- дефіциту жовчних кислот в тонкій кишці при: біліарної обструкції, гепатитах, первинному біліарному цирозі, патології термінального відділу тонкої кишки, дисбиозе тонкої кишки, лікуванні холестирамином;
- гастрогенную недостатності при: резекції шлунка, гастректомія, атрофічному гастриті.
Читайте також: Як діагностувати алергію і список продуктів які волають алергію
2. Порушення пристінного травлення:
- при дефіциті дисахаридаз (вроджена, придбана лактазная або інша дисахаридазная недостатність);
- в результаті дістрофізаціі і загибелі ентероцитів (хвороба Крона, глютенова ентеропатія, саркоїдоз, радіаційний, ішемічний та інші ентерити).
3. Порушення відтоку лімфи від кишечника (обструкція лімфатичних проток) при лімфангіектазіі, лімфомі, туберкульозі кишки, карціноіде.
4. Поєднані порушення при: цукровому діабеті, лямбліозі, гіпертиреозі, гипогаммаглобулинемии, амілоїдозі, СНІД та інші видах патології.
Аналізуючи всю гаму причин мальдигестії, можна прийти до висновку, що в більшості клінічних випадків винуватцем ферментативної недостатності є не абсолютне зниження продукції ферментів підшлунковою залозою, а скоріше умови, коли достатня або навіть більша кількість панкреатичних ферментів не має можливості або активуватися, або контактувати достатню кількість часу з субстратом (наприклад, коли при підвищеній мікробної контамінації кишки при проведенні антибактеріальної терапії знижується рН тонкої кишки і панкреатичні ферменти втрачають свою активність).
Вторинна або відносна внешнесекреторная недостатність підшлункової залози є наслідком різноманітних причин синдрому мальнутріціі і реалізується зміною рН тонкої кишки, порушенням її моторики і розвитком дисбіозу (синдрому надлишкового бактеріального росту).
Факторами розвитку вторинної зовнішньосекреторної недостатності підшлункової залози можуть бути також похибки в дієті: вживання надмірної кількості жирної, смаженої, гострої їжі, а також алкоголю.
При цьому незалежно від каузального фактора і патогенетичних особливостей розвитку панкреатичної недостатності остання призводить до порушення процесів травлення і обмежує засвоєння їжі.
Тим не менш важливою причиною порушень травлення є також патологічні стани, обумовлені захворюваннями підшлункової залози з прогресуючою недостатністю її зовнішньосекреторної функції (первинна панкреатична недостатність). В даному випадку є абсолютний дефіцит основних травних ферментів підшлункової залози.
У сучасній літературі можна зустріти твердження, що підшлункова залоза має колосальні компенсаторні можливості, тому виражений лабораторно-клінічний синдром мальдигестии проявляється, коли уражено понад 90% її паренхіми.
Разом з тим, в щоденній клінічній практиці зустрічаються пацієнти з відносно збереженою функцією екськреторного апарату підшлункової залози (коли активність діагностичного ферменту еластази-1 калу знижена незначно і навіть перевищує нижню межу норми) з розгорнутою картиною мальдигестії.
Справа в тому, що у більшості пацієнтів з панкреатитом є і відносна недостатність травних ферментів, наприклад за рахунок дисбіозу кишечника, діареї або атрофічного дуоденіту.
Навіть незначні, на перший погляд, зміни роботи підшлункової залози можуть в подальшому призвести до виражених змін травлення.
Клінічні прояви порушення функції підшлункової залози включають погіршення апетиту, нудоту, бурчання в животі, метеоризм і флатуленцию, стеаторею, абдомінальний больовий синдром.
У зв’язку з цим практично всі вищевказані стану є показаннями до призначення замісної Поліферментні терапії і забезпечення умов в шлунково-кишковому тракті для роботи ферментів.
Отже, на тлі замісної терапії панкреатичні ферменти необхідно враховувати стан не тільки підшлункової залози, але і всього шлунково-кишкового тракту.
Особливо це стосується діареї, синдрому підвищеного бактеріального росту в тонкій кишці і пострезекційних синдромів.
Важливим питанням є вибір Поліферментні препарату для замісної терапії, при якому слід враховувати такі фактори, як доза діючих речовин, форма випуску та тривалість його прийому.
Терапія травними ферментами є одним з найбільш актуальних напрямків комплексного лікування пацієнтів з синдромом порушеного травлення, особливо при неможливості усунення причин його розвитку (перш за все, при наявності органічної патології шлунково-кишкового тракту).
В даний час в клінічній практиці використовується велика кількість ферментних препаратів, що відрізняються комбінацією компонентів, ензимної активністю, сировиною для їх отримання, способом виробництва і формою випуску. Останнім часом ферментні препарати використовують все частіше, що обумовлено збільшенням кількості хворих, які страждають захворюваннями шлунково-кишкового тракту, в тому числі підшлункової залози.
Залежно від складу ферментні препарати можна розділити на кілька груп (Запрудновим А.М., 1998):
- 1) екстракти слизової оболонки шлунка, основним активним компонентом яких є пепсин (ацідінпепсін, Пепсин, Пепсидил);
- 2) препарати чистого панкреатину тваринного походження, що містять панкреатичні ферменти, в тому числі амилазу, ліпазу і трипсин без ентеросолюбільной оболонки (МЕЗИМ® ФОРТЕ) і з ентеросолюбільной оболонкою (МЕЗИМ® ФОРТЕ 10 000, Креон®, Панзінорм® форте Н, Пангрол® і ін.);
- 3) препарати, що містять панкреатин, компоненти жовчі, гемицеллюлазу (Дигестал, Ензістал®, Фестал® і ін.);
- 4) комбіновані ферменти – наприклад Панзинорм форте (комбінація ліпази, амілази, трипсину, хімотрипсину і холевой кислоти, гидрохлоридов амінокислот);
- 5) препарати, що містять лактазу (Тілактаза, Лактраза);
- 6) препарати ферментів рослинного походження (Солізим).
Традиційно для корекції процесів травлення використовують панкреатин, який отримують з підшлункової залози тварин.
У другій половині минулого століття стали застосовувати ферменти рослинного або грибкового походження, у яких є як мінімум два дуже важливих властивості – це стійкість до низьких значень рН і можливість застосування у пацієнтів з вихідною алергією на тваринний панкреатин. Але надії на рослинну групу ферментів не виправдалася через незрівнянно низьку активність рослинних ферментів.
Панкреатин, по суті справи, застосовували вже на початку XX ст., Коли хворим призначали порошок, приготований з висушеної підшлункової залози великої рогатої худоби.
Перший досвід купірування стеатореї за допомогою висушеного екстракту підшлункової залози тваринного походження у хворих панкреатитом був успішний, але в умовах інтенсивного кислотоутворення, характерного для верхніх відділів травного тракту, панкреатин частково інактивується в шлунку, що обмежує його лікувальний ефект.
Хоча і в наші дні, незважаючи на створення нових, більш сучасних форм випуску Поліферментні препаратів, панкреатин без кислотоустойчивой оболонки у вигляді порошку або таблеток знаходить широке застосування при порушеннях травлення.
Так, в світі сьогодні відомо кілька препаратів без кислотоустойчивой оболонки, це Сotazym, Kuzyme, Viоkase, Дігестін і ін. На ринку країн Східної Європи, в тому числі і України, присутній МЕЗИМ® ФОРТЕ, який є препаратом панкреатину без кислотоустойчивой оболонки.
Група так званих безоболочечних препаратів панкреатину починає діяти в найбільш проксимальному відділі тонкого кишечника – дванадцятипалій кишці. Саме там виділяється головний рилізинг-пептид – холецистокінін-рилізинг-фактор, який руйнується під дією протеази. Тому раннє вивільнення амілази, протеази і ліпази має свої переваги і недоліки.
Перевага раннього вивільнення панкреатичних ферментів з препаратів панкреатину без ентеросолюбільной оболонки є своєчасне взаємодія з субстратом в проксимальному відділі тонкої кишки – тим самим досягається максимальне розщеплення не тільки білків, але і холецистокінін-рилізинг-пептиду, що дає можливість ліквідувати його стимулюючий вплив на підшлункову залозу. Таким чином, завдяки механізму зворотного зв’язку створюється спокій для екзокринної функції цього органу, знижується тиск в вірсунговому протоці і купірується абдомінальний больовий синдром (Toskes PP, 2001).
У 1998 р в журналі «Gastroenterology», що є офіційним виданням Американської асоціації гастроентерологів, була ще раз підкреслена важлива роль двомісячного курсу лікування таблетованими безоболочечний препаратами панкреатину для купірування панкреатичного больового синдрому (Warshaw AL et al., 1998).
Недоліком безоболочечний панкреатину є руйнування ліпази соляною кислотою шлунка.
При підтвердженої недостатності підшлункової залози необхідно призначення більш високої дози ферментів (зокрема ліпази), що досягається застосуванням препаратів на основі панкреатину в кислотоустойчивой оболонці.
Однак можливість зменшити больовий синдром є дуже важливою особливістю безоболочечних ферментних препаратів. При правильному підборі дози ми маємо можливість допомогти хворому поліпшити його стан, підвищити якість життя.
Створення нових форм препаратів, що містять панкреатин, у вигляді таблеток і драже в ентеросолюбільной кислотоустойчивой оболонці, а також гранул, мікротаблеток і мікросфер з кислотостійкої оболонкою, поміщених в капсулу (тому їх називають двухоболочечнимі), дозволило підвищити концентрацію активних ферментів в тонкому кишечнику. Однак для кожного ферментного препарату є свої можливості застосування і особливості призначення в лікуванні хворих гастроентерологічного профілю.
Так, при ряді станів послаблення стільця і ін.) Не рекомендуються препарати панкреатину з компонентами жовчі. У таких випадках засобами вибору є препарати, що містять панкреатичні ферменти в середніх дозах без додаткових компонентів. Зокрема, це МЕЗИМ® ФОРТЕ, який коригує дисфункцію підшлункової залози ще задовго до появи будь-яких клінічних симптомів.
Оптимальний вміст активних речовин і відсутність інших компонентів дозволяє застосовувати даний препарат у дітей різного віку, з огляду на легкість підбору дози з урахуванням маси тіла і відсутність серйозних побічних ефектів.
До останніх відносяться стриктури висхідного і илеоцекального відділів товстої кишки, пов’язані з передозуванням протеаз, і урикозурия, так як панкреатичні ферменти служать джерелом абсорбентів сечової кислоти (Балаболкин І.І., 1997).
МЕЗИМ® ФОРТЕ, що містить протеази в невеликих дозах, можна використовувати як для лікування, так і профілактики порушень функції підшлункової залози.
Оскільки активні компоненти в препараті не всмоктуються в кишечнику і не проникають через плацентарний і гематоенцефалічний бар’єр, в терапевтичних дозах його можна призначати в період вагітності та годування груддю.
В останні роки виконано ряд досліджень, де були показані нові можливості оптимізації ведення пацієнтів з різними захворюваннями шлунково-кишкового тракту при призначенні Мезим форте, а саме:
- показана можливість корекції препаратом МЕЗИМ® ФОРТЕ дисфункції підшлункової залози у пацієнтів з ацетонемічний синдром не тільки для купірування диспептического синдрому, але і для прискорення реабілітації таких пацієнтів (Лебедєва Т., Кунцевич В., 2008);
- нормалізація перетравлює здібності хімусу при застосуванні Мезим форте у хворих з хронічними обструктивними захворюваннями легень і дисбалансом кишкової мікрофлори дозволила не тільки купірувати явища диспанкреатизм, але і подовжити період ремісії основного захворювання (Дорофєєв А.Е., 2009);
- включення препарату МЕЗИМ® ФОРТЕ в схему ступінчастою ферментної терапії у хворих з неспецифічним виразковим колітом при поступовому переході з більш високих на низькі разові і добові дози ферментів дозволило достовірно поліпшити якість життя і збільшити період безрецидивного перебігу захворювання (Дорофєєв А.Е., 2008).
Тому МЕЗИМ® ФОРТЕ, що містить панкреатичні ферменти в збалансованих дозах, продовжує широко використовуватися в клінічній практиці для регуляції травлення і функції підшлункової залози у людей будь-якого віку – в тому числі, дітей та вагітних.
Наталя Харченко