Існує ряд захворювань, які утворюються внаслідок розвитку інших патологій. Одним з таких є водянка живота або асцит очеревини. Але що таке асцит черевної порожнини, які його причини виникнення та клінічні ознаки?

Що таке водянка живота?
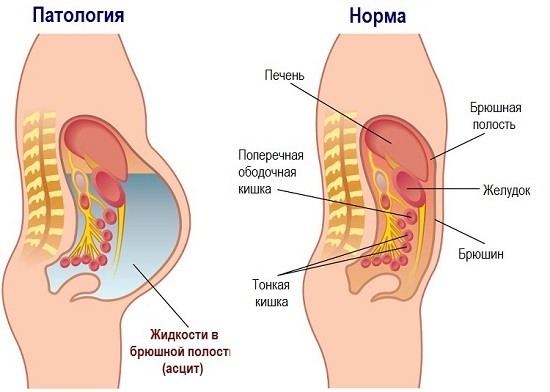
Давайте розберемося, що це таке асцит або водянка живота (інша назва захворювання)? Це патологія, при якому настає скупчення асцитичної рідини в очеревині, що приводить до розвитку набряків і асциту.
При водянці живота настає скупчення асцитичної рідини в очеревині, що приводить до розвитку набряків і асциту.
У нормі асцитичної рідина утворюється в очеревині і поступово всмоктується судинами. Але через розвитку інших захворювань відбувається збій і настає занадто велика її вироблення організмом або вона перестає просто всмоктуватися.
В кінцевому підсумку рідина може досягти близько 25 літрів і це може привести до підвищення тиску, порушення кровообігу.
 У нормі асцитичної рідина утворюється в очеревині і поступово всмоктується судинами, але при порушеннях вона починає накопичуватися утворюючи кулю.
У нормі асцитичної рідина утворюється в очеревині і поступово всмоктується судинами, але при порушеннях вона починає накопичуватися утворюючи кулю.
Дуже часто можна почути про такі захворювання як водянка печінки і водянка нирки. Але, якщо перша є основним чинником утворення асциту черевної порожнини, яка з’являється в результаті розвитку цирозу печінки, то водянка нирки – це самостійне захворювання, що супроводжується порушенням відтоку сечі з ниркової балії. Друге більш популярна назва хвороби – гідронефроз.
Розрізняють декілька основних видів водянки:
- мозкова або по-іншому гідроцефалія у дорослих і новонароджених;
- грудна;
- очеревинна;
- пахова.
Симптоми і лікування у кожного виду різні.
Причини скупчення рідини в черевній порожнині
Захворювання має досить великий список факторів. Причинами водянки живота можуть бути:
- Цироз або рак печінки.
- Пухлини черевної порожнини.
- Захворювання серцево-судинної системи.
- Ниркова і печінкова недостатність.
- Туберкульоз.
- Червона вовчанка.
- Патології ендокринної системи.
- Панкреатит.
- Мікседема (різке зниження в крові гормону щитовидної залози тироксину і трийодтироніну).
- Артрит і ревматизм.
- Цироз печінки.
- Деякі онкологічні новоутворення.
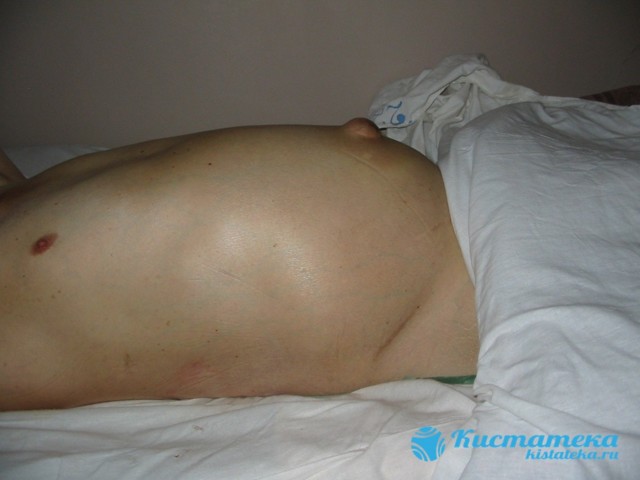
У групу ризику потрапляють люди зловживають алкоголем і вживають наркотичні речовини, цукрові діабетики.
Але не у всіх хто має перераховані вище захворювання може розвинутися водянка живота. В ході діагностики, лікар особливо ретельно акцентує увагу на 3 головні причини хвороби: цироз печінки, онкологія, серцеві захворювання.
Фактори ризику розвитку водянки живота:
- прийом алкоголю і наркотичних речовин;
- гепатит;
- цукровий діабет;
- високий рівень холестерину;
- ожиріння.
При збільшенні обсягу живота, що супроводжується хворобливістю, варто негайно звернутися до лікарні.
У жінок
Водянка живота у жінок розвивається на тлі:
- кістозних утворень;
- раку яєчників;
- онкології молочних залоз;
- ендометріозу.
А також при різкій зміні складу крові і лімфи.
У чоловіків
Черевна водянка у чоловіків виникає при:
- різкому зниженням маси (аліментарна дистрофія);
- зовнішніх травмах статевих органів.
А також при інфаркті міокарда і міокардиту.
У новонароджених
Новонароджені діти страждають водянкою якщо:
- була втрата крові плоду прихованого типу;
- існує недолік маси через брак білка в раціоні;
- є вроджені захворювання нирок, печінки і жовчного міхура;
- існує вроджений набряк через несумісність резус-фактора з матір’ю.
 Діти з асцитом, обумовленим білкової недостатністю.
Діти з асцитом, обумовленим білкової недостатністю.
Також захворювання може розвиватися через втрати білків плазми крові через шлунково-кишковий тракт.
симптоми асциту
Клінічно водянка проявляються не відразу. Зазвичай це займає кілька місяців, що суттєво ускладнює своєчасну діагностику. Так як пацієнти думають, що всього лише набрали кілька зайвих кілограмів.
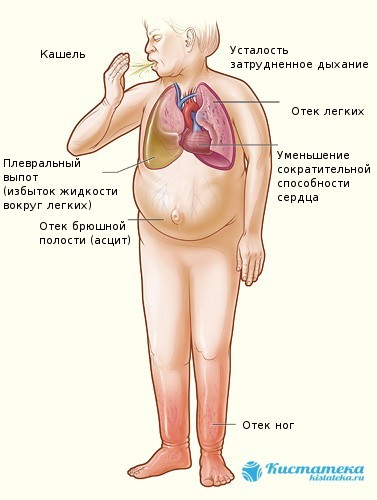 Основні ознаки серцевої недостатності. Асцит зображений в центрі картинки.
Основні ознаки серцевої недостатності. Асцит зображений в центрі картинки.
Ознаками водянки живота можуть бути:
- Хвороби в животі.
- Порушення роботи кишечника, розвиток метеоризму, можливі запори або навпаки діарея.
- Часті напади печії і відрижки.
- При патології печінки симптоми виражаються у відчутті гіркоти і металевого присмаку в роті, жовтизни.
- Набряки на ногах.
- Лімфатичні вузли збільшуються.
- Ниркові набряки, виникають проблеми з сечовипусканням.
- Задишка і важке дихання.
У міру скупчування рідини живіт збільшується в розмірі і нагадує кулю. Можуть утворюватися розтяжки і розширюватися вени. Якщо рідина затискає печінкові стінки судин, то у людини розвивається жовтяниця.
стадії захворювання
У медицині існує 3 стадії водянки живота:
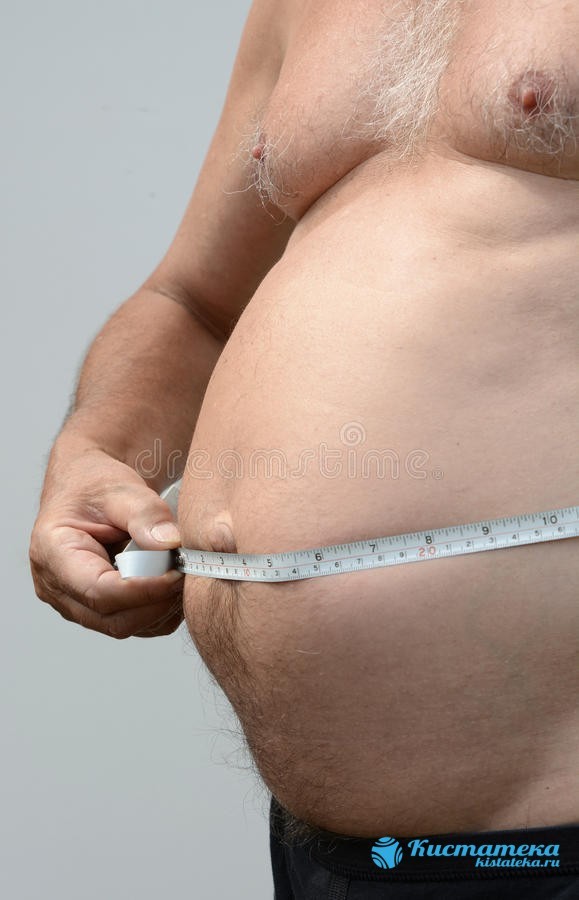
Існує 3 стадії водянки живота в залежності від обсягу скопилася жідоксті.
- Транзиторна. Супроводжується скупченням в животі асцитической рідини не перевищуючи 0,5 л, тому людина не відчуває тривожних неприємних симптомів. Визначити наявність хвороби самостійно на даному етапі неможливо. Зазвичай діагностування відбувається випадково при обстеженні методом УЗД або МРТ.
- Помірна. Кількість рідини досягає 4 л, людина відчуває задишку, відчуває хворобливість живота, який збільшується і помітно провисає. Діагностувати може лікар на клінічному огляді, за допомогою пальпації живота.
- Напружена. Що зібралися рідина досягає позначки 10 л. Тиск в черевній порожнині відчутно підвищується, порушується робота внутрішніх органів. Якщо не отримати своєчасну медичну допомогу можливий летальний результат.
Увага! Також виділяють особливу стадію – рефрактерний асцит. Він є найнебезпечнішою стадією, так як практично не піддається лікуванню через великої кількості рідини в черевній порожнині. Після її видалення, вона швидко прибуває і в кінцевому підсумку пацієнта чекає летальний результат.
методи лікування
Вилікувати водянку живота можливо, але це вимагає дотримання всіх приписів лікаря і правильного вибору методу лікування. При встановленні діагнозу – водянка живота, лікування включає дієту, прийом медикаментів або ж хірургічне втручання.
Найпопулярніші питання пацієнтів:
- Як лікувати асцит черевної порожнини при онкології? Найефективнішою схемою лікувальної терапії вважається видалення рідини методом лапароцентеза, з подальшою установкою катетерів для виведення скопилася рідини. Далі схема лікування включає курс хіміотерапії, але зараз більш ефективна внутрішньопорожнинна хіміотерапія (після видалення асцитичної рідини в очеревину вводиться хіміопрепарат). При цьому таке видалення не потрібно в середньому протягом 60 днів.
 Лікування асциту черевної порожнини після виведення скопилася рідини включає курс внутриполостной хіміотерапії.
Лікування асциту черевної порожнини після виведення скопилася рідини включає курс внутриполостной хіміотерапії.
- Якщо діагноз – рак яєчників 4 стадії, що супроводжується асцитом, скільки можна прожити? Відповісти на це питання складно, але статистика говорить, що в середньому 20-25% випадків мають позитивний результат. Все залежить від виду пухлини і наявності метастаз, а також від кількості рецидивів.
- Який час набору рідини в черевну порожнину? Точного часу немає, так як воно залежить від причин утворення асциту. Так, при онкології швидкість надходження рідини вище, ніж при серцевій патології.
Варто мати на увазі, що оптимальне лікування може призначити тільки лікар.
препарати
Як лікувати водянку живота за допомогою лікарських препаратів? Схема лікувальної терапії складається з наступних груп медикаментів:
- Діуретики для виведення рідини.
- Гепатопротектори для підтримки роботи печінки.
- Вітаміни (калій, вітамін С, Р).
- Білкові субстрати для поліпшення обміну між клітинами печінки.
Також, якщо причина водянки криється в хвороби бактеріальної етіології, то додатково призначаються антибактеріальні ліки.
дієта
Харчування при водянці живота повинно бути раціональним і збалансованим, щоб людина отримувала всі необхідні макро-і мікроелементи. Харчова сіль з раціону повинна бути виключена повністю. Також вкрай не рекомендується в день споживання більше 1 л води.
 Харчова сіль з раціону повинна бути виключена повністю.
Харчова сіль з раціону повинна бути виключена повністю.
Хворому варто відмовитися від жирної і гострої їжі, якщо причина водянки гострий або хронічний панкреатит.
хірургічні методи
Ефективним методом виведення скопилася рідини і зниження тиску в очеревині є лапароцентез.
Лікарі не рекомендують виводити більше 4 л рідини за один раз, інакше високий ризик розвитку різкої серцево-судинної недостатності, втрата свідомості і навіть летальний результат.
Але чим частіше буде проводитися процедура, тим вище ризик утворення ускладнень. Тому в медичній практиці практикується встановлення катетера.
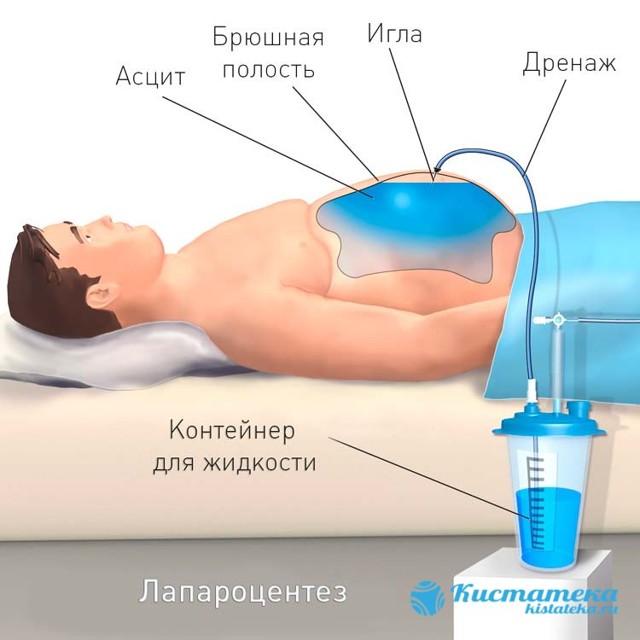 Ефективним методом виведення скопилася рідини і зниження тиску в очеревині є лапароцентез.
Ефективним методом виведення скопилася рідини і зниження тиску в очеревині є лапароцентез.
При онкологічних захворюваннях, а також при раку і метастазах призначається видалення новоутворення шляхом лапароскопії. Після чого призначається курс хіміотерапії або гормональної терапії.
небезпечні ускладнення
Головна небезпека водянки живота полягає в порушенні функціонування всіх систем організму. Також вона сприяє погіршенню перебігу основної хвороби і може викликати розвиток різних ускладнень, таких як:
- виникнення гриж;
- порушення функції дихання;
- кишкова непрохідність та інші.
Лікування основного захворювання і водянки має бути одночасним.
профілактика
Основними заходами профілактики є виключення алкоголю, дотримання правильного і раціонального харчування, заняття спортом. Але найголовніше полягає в своєчасному лікуванні будь-якого захворювання, а також регулярному проходженні планового медичного обстеження.
Асцит черевної порожнини – симптоми і варіанти лікування, прогноз для життя
Асцит (водянка живота) – стан, що характеризується скупченням вільної рідини в черевній порожнині (більше 25 мл), яка може бути як запального (ексудат), так і не запального (транссудат) характеру.
Захворювання проявляється збільшенням окружності живота, порушенням дихання, болем в очеревині, відчуттям важкості і розпирання.
Найбільш часто (в 80% випадків) асцит виникає на тлі цирозу печінки, яка досягла фінальної стадії декомпенсації.
Ця стадія характеризується виснаженням ресурсів печінки, серйозними порушеннями печінкового та черевного кровообігу, тобто появою сприятливих умов для накопичення рідини.
Що це таке?
Асцит – це скупчення в черевній порожнині рідини, яке супроводжується прогресуючим збільшенням живота і наростанням ваги хворого. Рідина ця зазвичай має незапальний характер, тобто є транссудатом. Її кількість може значно варіювати – від декількох сотень мілілітрів до 15-20 літрів.
Причини виникнення
Причини асцитической хвороби мають несподіваний характер, найпоширеніші серед них представлені нижче. це:
- злоякісні новоутворення і метастази;
- цироз печінки і збільшення тиску крові в портальній системі;
- тромбоз (звуження печінкових, нижньої порожнистої та ворітної вен);
- гострі і хронічні запальні захворювання нирок;
- нефротичний сидром (з сечею починає виводиться білок);
- хронічна ниркова недостатність;
- запальне ураження серозної оболонки серця;
- гостра і хронічна серцева недостатність;
- деякі інфекційні та запальні захворювання кишечника, при яких спостерігається діарея і втрата білка;
- запалення підшлункової залози;
- туберкульоз;
- псевдоміксома (накопичення слизу);
- анасрка.
Зазначене захворювання є ускладненням цирозу печінки і не тільки. В організмі прогресує поступово, спочатку ніяк себе не проявляє. Асцит черевної порожнини складно піддається успішному лікуванню. Однак зцілення настає, якщо усунути основний патогенний фактор.
симптоми асциту
Формування асциту черевної порожнини у більшості пацієнтів при онкологічних захворюваннях відбувається поступово, протягом декількох тижнів або навіть місяців. Тому перші ознаки цього грізного ускладнення залишаються без уваги.
Клінічно асцит починає проявлятися вже після того, як в черевній порожнині збереться досить велика кількість рідини, виявляється це ускладнення:
- Почуттям розпирання в животі.
- Різними за характером і тривалості абдомінальними болями.
- Відрижкою і печією.
- Нудотою.
Візуально звернути увагу можна на поступово збільшується живіт, у вертикальному положенні він звисає вниз, а в горизонтальному розпливається по боках. Розтягування шкіри черевної стінки дозволяє побачити мережу кровоносних судин і випинається пупок.
Тиск на грудну клітку викликає задишку і перебої в роботі серця. При асциті людині важко нахилитися, застебнути взуття, надягти штани.
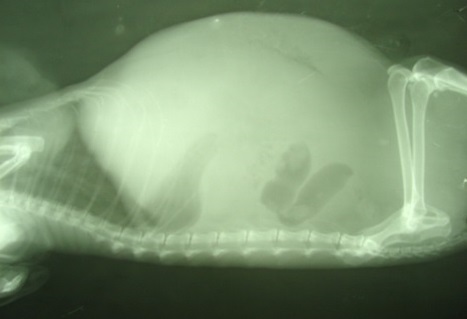
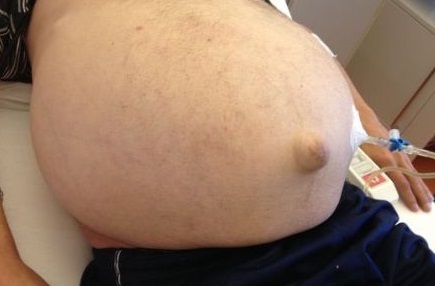
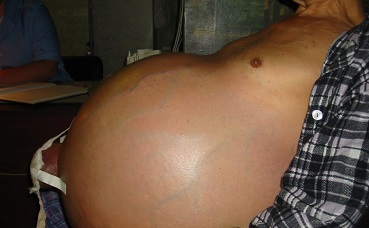
Як виглядає асцит: фото
На фото нижче показано, як виявляється захворювання у людини.
стадії
Залежно від кількості скупчився ексудату виділяють три стадії асциту:
| транзиторний | рідини в черевній порожнині не більше 400 мл. На цій стадії може бути лише здуття живота. |
| помірний | виставляється, коли ексудату в черевній порожнині не більше 5 літрів. На цій стадії ускладнення проявляється клінічними симптомами у вигляді порушення роботи органів травлення, задишки. У разі відсутності лікування асциту можливий розвиток перитоніту, дихальної та серцевої недостатності. |
| напружений | характеризується скупченням до 20 літрів рідини. Стан пацієнта важкий, значно порушується робота життєво важливих органів. |
діагностика
Водянка живота може бути діагностована лікарем навіть без застосування спеціального обладнання – досить промацати черевну порожнину хворого. Якщо при тому, що промацує лікар виявить тупість в животі збоку, при цьому посередині виявиться тимпанит, пацієнт хворий асцитом.
Для проведення більш глибокої діагностики потрібно провести УЗД в порожнині очеревини, досліджувати печінку, а також зробити пункцію очеревини (парацентез). Взяття рідини на аналіз дозволяє виявити стадію захворювання і визначити його лікування. Парацентез проводиться для з’ясування причин хвороби. Також парацентез може бути зроблений в разі виникнення труднощів з диханням і виникнення болю.
Крім перерахованих вище методів діагностики, пацієнт повинен здати аналізи сечі, крові, а також пройти дослідження імунологічного типу. Від того, скільки інформації лікаря дадуть отримані аналізи, залежить можливість призначення додаткових аналізів і тестів.
Лікування асциту черевної порожнини
Асцит черевної порожнини, розвивається як ускладнення онкологічного захворювання, слід лікувати спільно з основною хворобою.
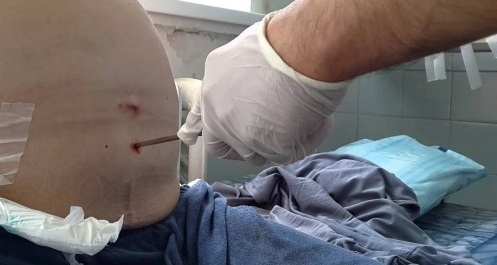
- Важливо також почати усунення надлишку зайвої рідини в перші два тижні її освіти, так як затягування терапії призводить до розвитку маси ускладнень. Зайва рідина може бути вилучена за допомогою проколу і її відкачування – лапароцентез, шляхом прийому сечогінних засобів.
- Дотримання спеціальної дієти допоможе знизити внутрішньочеревний тиск, зменшить ймовірність подальшого продукування надмірного ексудату.
Хіміотерапія ефективна тільки в тому випадку, якщо асцит спровокований раком кишечника. При раку шлунка, яєчників і матки використання хіміопрепаратів не дає вираженого позитивного результату.
Медикаментозне лікування
Основними препаратами, що допомагають виводити зайву рідину з організму, є діуретики. Завдяки їх прийому вдається домогтися переходу зайвої рідини з черевної порожнини в кров’яне русло, що сприяє зменшенню симптомів асциту.
- Для початку пацієнтам призначають найменшу дозу діуретиків, щоб мінімізувати ризик розвитку побічних ефектів. Важливий принцип лікування сечогінними препаратами – це повільне наростання діурезу, який не буде приводити до значних втрат калію та інших найважливіших метаболітів. Найчастіше рекомендують прийом препаратів Альдактон, Верошпирон, Триамтерен, Амілорид. Паралельно призначають препарати калію. Одночасно в схему лікування вводять гепатопротектори.
- При цьому лікарі здійснюють щодобовий контроль діурезу хворого і при неефективності лікування дозу препаратів збільшують, або замінюють їх на більш сильні засоби, наприклад, на Тріампур або на Діхлотіазід.
Крім сечогінних препаратів пацієнтам призначають засоби, спрямовані на зміцнення стінок судин (вітамін С, вітамін Р, Діосмін), препарати, що перешкоджають виходу рідини за межі судинного русла (Реополиглюкин). Покращує обмін печінкових клітин введення білкових препаратів. Найчастіше для цієї мети застосовують концентровану плазму, або розчин Альбуміну в 20% -ої концентрації.
Антибактеріальні препарати призначають в тому разі, якщо асцит має бактеріальну природу.
Лапароцентез черевної порожнини
При асциті лапароцентез черевної порожнини є хірургічною маніпуляцією, при якій рідина з черевної порожнини видаляють пункційної. За один раз не слід відкачувати більше 4 літрів ексудату, так як це загрожує розвитком колапсу.
Чим частіше здійснюють пункцію при асциті, тим вище ризик розвитку запалення очеревини. Крім того, підвищується ймовірність формування спайок і ускладнень від проведеної процедури. Тому при масивних асцитах краще установка катетера.
Показаннями до проведення лапароцентеза є напружений і рефрактерний асцит. Рідина може бути відкачана з допомогою катетера, або вона просто вільно витікає в заздалегідь підготовлений посуд, після установки в черевну порожнину троакара.
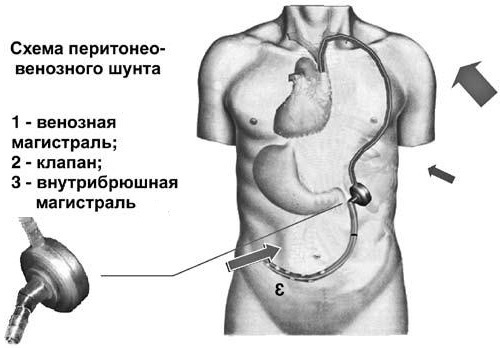
Перітонеовенозного шунтування (шунт Левіна)
Часом застосовується для лікування рефрактерного асциту тобто того, який не піддається медикаментозної терапії і швидко повертається після пункції. Операція полягає в збільшенні об’єму циркулюючої крові шляхом постійного надходження рідини з черевної порожнини в загальну систему кровообігу.
Шунт Левіна – це довга пластикова трубка, яка встановлює в черевну порожнину, досягаючи тазового дна.
Далі шунт з’єднують з клапаном і силіконової трубкою, яка підшкірно проходить до області шиї для подальшого підключення з внутрішньої яремної і верхньої порожнистої веною.
Клапан відкривається за допомогою утворюється сили зсуву діафрагми і збільшення внутрішньочеревного тиску. Таким чином, відбувається безперешкодне надходження рідини у верхню порожнисту вену.
дієта
Передбачає зменшення вживання рідини, а також солі через те, що вона затримує в організмі рідина. Лікарі радять дієту по Авиценне. Така дієта при асциті передбачає практично повну відмову від жирної їжі, вживання горіхів у великій кількості, відмова від свіжих фруктів на користь сухих.
Також рідку їжу (борщ, суп) слід замінити бульйоном з добавками у вигляді селери, петрушки, фенхеля. Дієта при асциті не регламентує, скільки м’яса повинен вживати хворий, проте все м’ясо повинно бути нежирного типу (курка, індичка, кролик).
Скільки живуть люди з асцитом?
Термін життя людей з діагностованим асцитом варіює в широких межах, що залежить від цілого ряду чинників. Тривалість життя пацієнта з асцитом обумовлена:
- Часом початку лікування. Якщо асцит виявлений на ранніх стадіях розвитку, коли функції життєво-важливих органів не порушені (або порушені незначно), усунення основного захворювання може привести до повного виліковування пацієнта. У той же час, при тривало прогресуючому асците може статися ураження багатьох органів і систем (дихальної, серцево-судинної, видільної), що призведе до смерті пацієнта.
- Виразністю асциту. Транзиторний (слабовиражений) асцит не представляє безпосередньої загрози для життя пацієнта, в той час як напружений асцит, що супроводжується накопиченням в черевній порожнині десятків літрів рідини, може привести до розвитку гострої серцевої або дихальної недостатності і смерті пацієнта протягом годин або днів.
- Основним захворюванням. Це, мабуть, основний фактор, що визначає виживання пацієнтів з асцитом. Справа в тому, що навіть при проведенні найсучаснішого лікування успішний результат малоймовірний, якщо у пацієнта є недостатність відразу декількох органів. Так, наприклад, при декомпенсованому цирозі печінки (коли функція органу практично повністю порушена) шанси пацієнта на виживання протягом 5 років після встановлення діагнозу складають менше 20%, а при декомпенсованій серцевій недостатності – менше 10%. Більш сприятливий прогноз при хронічній нирковій недостатності, так як пацієнти, які перебувають на гемодіалізі і дотримуються всіх розпоряджень лікаря, можуть прожити десятки років і більше.
Наявність асциту істотно ускладнює перебіг основного захворювання і погіршує його прогноз. Ускладненнями самого асциту можуть стати спонтанний бактеріальний перитоніт, печінкова енцефалопатія, гепаторенальний синдром, кровотечі.
Асцит черевної порожнини – причини, лікування, прогноз
Асцит (водянка живота) може виникати як наслідок багатьох захворювань, в більшості ж випадків є одним з ускладнень цирозу печінки. Такий стан завжди свідчить про серйозні порушення в роботі внутрішніх органів або цілих систем і несе небезпеку для здоров’я і життя людини.
Асцит черевної порожнини – це симптоматичне явище, при якому в черевній порожнині спостерігається скупчення рідини (транссудату). Помилково вважати його окремим захворюванням – це лише прояв тих чи інших проблем зі здоров’ям.
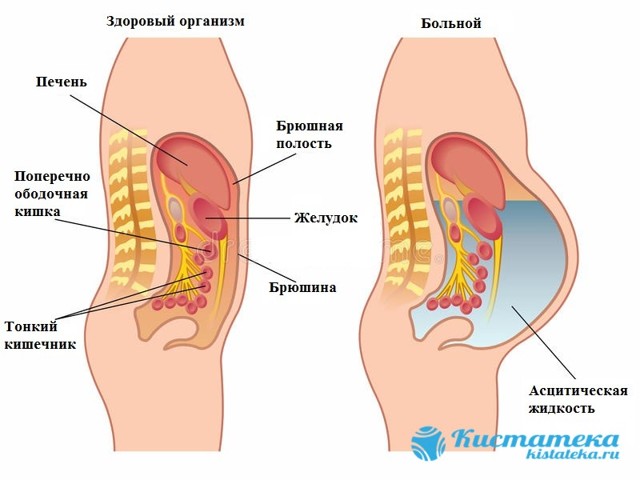
Черевна порожнина вміщає в себе селезінку, жовчний міхур, частина кишечника, шлунок, печінку. Вона замкнута і відмежована очеревиною – оболонкою, що складається з двох шарів – внутрішнього, прилеглого до названих органам, і зовнішнього, прикріпленого до стінок живота.
Завдання очеревини в тому, щоб фіксувати знаходяться в ній органи та брати участь в регуляції метаболізму. Вона рясно забезпечена судинами, що забезпечують обмін речовин через кров і лімфу.
У здорової людини між двома шарами очеревини присутній певний обсяг рідини, яка не накопичується, а постійно всмоктується в дрібні лімфатичні судини, звільняючи місце для надходження нової.
Транссудат в очеревині починає накопичуватися, якщо підвищена швидкість його утворення або загальмовано його всмоктування в лімфу. Прогресування основної патології поступово підвищує його обсяг і він починає тиснути на внутрішні органи, розвивається асцит, а перебіг основного захворювання посилюється.
Можливі причини асциту черевної порожнини:
- цироз печінки;
- туберкульоз;
- перитоніт;
- здавлення ворітної вени;
- хвороба Бадда-Кіарі;
- деякі дитячі хвороби;
- кровотеча;
- панкреатит;
- злоякісна пухлина печінки;
- анасарка;
- вагітність і патології внутрішньоутробного розвитку;
- серцева недостатність;
- ендометріоз.
До групи ризику входять особи з алкогольною та наркотичною залежністю, з діагнозом хронічного гепатиту, жителі регіонів з високим рівнем захворюваності на цю патологію. Впливати на накопичення транссудату можуть ожиріння, підвищений рівень холестерину, цукровий діабет II типу.
Асцит черевної порожнини при онкології, прогноз
При раку злоякісні клітини розмножуються безконтрольно. Якщо при метастазуванні вони потрапляють печінку, то це провокує здавлювання її синусоидов (просторів між групами клітин, заповнених кров’ю) і зростання тиску в ворітної вени і найближчих до неї судинах.
В результаті відтік крові і лімфи з очеревини сповільнюється і виникає асцит черевної порожнини при онкології. Скільки живуть в такому стані? Лише половина пацієнтів з водянкою, які отримали своєчасну її терапію, залишається жити протягом двох років.
Висока смертність обумовлена стрімким розвитком ускладнень водянки, серед яких:
- гідроторакс;
- дихальна недостатність;
- непрохідність кишечника;
- освіту і защемлення пупкової грижі;
- перитоніт;
- гепаторенальний синдром;
- випадання прямої кишки.
Частіше за інших ракових захворювань причиною асциту стають:
- пухлина підшлункової залози;
- мезотеліома;
- рак яєчників;
- черевної канцероматоз;
- синдром Мейгса.
Прогноз при розвитку онкологічного асциту погіршується в літньому віці, при значній кількості метастазів і ниркової недостатності.
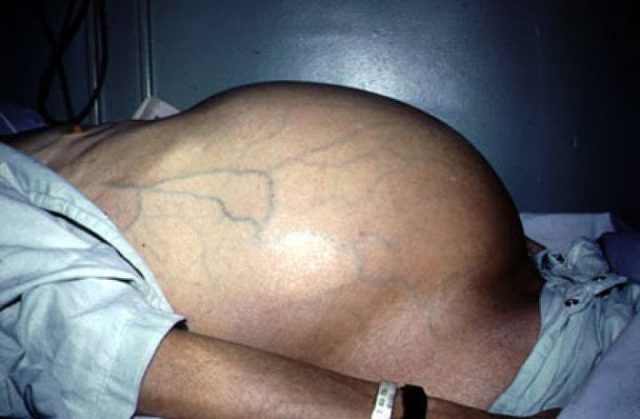
фото асциту черевної порожнини
Водянка може розвиватися поступово, протягом 1-3 місяців і навіть півроку і більше, або спонтанно, наприклад, при тромбозі портальної вени. Перші ознаки асциту черевної порожнини з’являються після скупчення 1000 мол рідини і більш, серед них:
- Біль і відчуття розпирання в животі;
- Метеоризм і відрижка;
- Збільшення ваги тіла і об’єму живота;
- печія;
- Набряклість ніг, у чоловіків іноді – мошонки;
- Задишка і тахікардія при ходьбі;
- Труднощі при спробі зробити нахил тулуба.
Якщо людина стоїть, то живіт приймає кулясту форму, а в горизонтальному положенні він розпливається. Шкіра з часом покривається світлими стриями (розтяжками), а пупок у міру накопичення в черевній порожнині рідини випирає назовні.
При збільшеному тиску в ворітної вени з боків і попереду живота розширюються, стаючи помітними, підшкірні вени – цей симптом отримав назву «голова медузи».
Такі симптоми асциту черевної порожнини, як жовтяниця, нудота і блювота з’являються при портальній гіпертензії через блокаду підпечінковій судин.
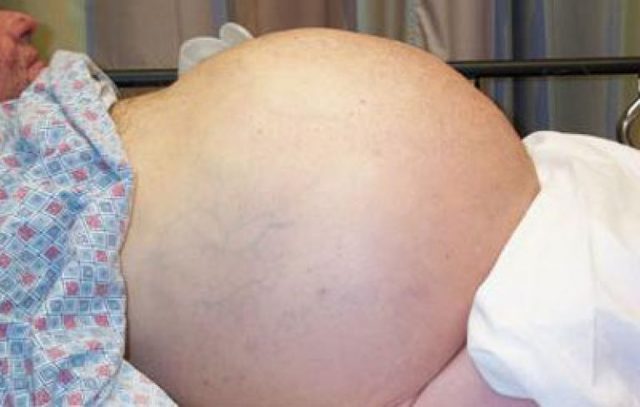
При туберкульозі людина швидко худне, відчуває головний біль, сильну слабкість, пульс стає частим. Живіт збільшується дуже швидко при порушеному відтоку лімфи, і повільно, якщо причиною асциту послужила білкова недостатність. В останньому випадку виражені набряки, які також мають місце при серцевій, печінковій та нирковій недостатності.
Збільшення температури тіла не є прямою ознакою асциту і має місце лише при деяких хворобах, що викликають водянку:
- цирозі печінки;
- пухлинах;
- перитоніті;
- панкреатиті.
Якщо асцит розвивається через мікседеми, то температура, навпаки, падає нижче норми – до 35 ° C. Це обумовлено недостатнім виробленням гормонів щитовидної залози, що впливають на інтенсивність метаболізму і виділення організмом тепла.
Ракова пухлина шлунка, перші симптоми, лікування і прогноз: https://medknsltant.com/rak-zheludka-pervye-simptomy-lechenie/
При первинному огляді лікар проводить перкусію – постукує по животу і аналізує виникають при цьому звуки. При асциті звук над рідиною притупляється, а легкі удари по стінці живота з одного боку утворюють хвилі, які можна відчути, приклавши долоню з іншого боку очеревини (флуктуація).
В діагностиці асциту черевної порожнини використовуються УЗД і комп’ютерна томографія – ці методи визначають обсяг скопилася рідини і основну причину розвитку водянки.
Список аналізів при асциті:
- Крові – загальний і біохімічний – можуть показати підвищення білірубіну і азотистих продуктів розпаду, гіпопротеїнемію, високу ШОЕ;
- Сечі – загальний – виявляє в залежності від причини водянки наявність білка, еритроцитів, підвищення щільності сечі;
- Рідини, отриманої за допомогою пункції черевної порожнини – вона прозора, біляста або з незначною домішкою крові, її реакція ніколи не буває кислої – вона нейтральна або слаболужна;
- Проба Рівольта – допомагає відрізнити транссудат від запального виділень – ексудату за допомогою якісної хімічної реакції на білок.
Взяту з черевної порожнини рідина також досліджують на наявність патогенних мікроорганізмів і ракових клітин.
Лікування асциту черевної порожнини, препарати
При асциті черевної порожнини лікування полягає в усуненні патології, що викликала водянку. Спільними заходами терапії є:
- Дієта з обмеженим вмістом солі (не більше 2 г в день) або повною її відсутністю, при цирозі – зниження споживаної рідини;
- Прийом медикаментів в залежності від захворювання і у всіх випадках – сечогінних засобів – Верошпірону, Фуросеміду, – в поєднанні з препаратами калію (аспаркам, оротат калію);
- Спостереження за зниженням маси тіла – при успішному лікуванні втрата становить 500 г на добу.
Тактика лікування при різних захворюваннях:
- При серцевої недостатності показаний прийом діуретиків, судинорозширювальних засобів, а також інгібіторів АПФ. У цьому випадку призначається дієта №10 або 10а – зі зменшенням води і солі. Застосовують серцеві глікозиди (Дигоксин, Строфантин) та інші препарати для стимуляції скорочувальної діяльності міокарда.
- Строгий постільний режим і дієта №7 (аж до виключення солі) показані при патологіях нирок, яким супроводжує нефротичнийсиндром – при амілоїдозі, гломерулонефриті). При цьому обсяг випитої за добу рідини не повинен перевищувати кількість виділеної сечі більше, ніж на 300 мл.
- Водянка новонароджених через прихованої крововтрати лікується за допомогою переливання крові і плазми. Ексудативна ентеропатія також передбачає застосування глюкокортикостероїдних засобів і діуретиків.
- При порушеннях в білковому обміні показані сечогінні засоби, меню з оптимальним вмістом білка, а зменшити при цьому втрати протеїну з сечею допомагають інгібітори АПФ, переливання альбуміну.
Якщо обсяг транссудата значний – проводиться дренування порожнини очеревини і повільне, щоб уникнути розвитку колапсу, видалення з неї накопиченої рідини. Процедура називається лапароцентез і проводиться під місцевим знеболенням.
Хірургічне втручання показано при асциті, яка виникла через портальної гіпертензії. Поширені два типи операцій:
- Внутрипеченочное транс’югулярное шунтування, при якому штучним шляхом повідомляються воротная і печінкова вени;
- Операція Кальба – висічення очеревини і м’язів в області попереку, в результаті чого вміст водянки починає вбирати підшкірна жирова клітковина. Ефективна ця процедура в 1/3 випадків, а результат тримається не більше півроку.
При запущеному цирозі та інших важких патологіях печінки проводиться операція з пересадки печінки.
Який прогноз?
Прогноз при асциті безпосередньо залежить від причини накопичення рідини і своєчасності і ефективності лікування. У половині випадків при відсутності ефекту від діуретиків настає летальний результат. До несприятливих факторів також відносять:
- похилий вік – 60 і більше років;
- гіпотонію;
- цукровий діабет;
- рак печінки;
- бактеріальний перитоніт;
- рівень альбуміну в крові менше 30 г / л;
- зниження клубочкової фільтрації нирок.
Небезпека асциту також в тому, що будучи симптомом, наслідком основного захворювання, він, в свою чергу, посилює його перебіг.
Чому розвивається асцит, як його розпізнати і вилікувати
Асцит, або черевна водянка, нерідко є наслідком іншого, більш небезпечного і складного в лікуванні захворювання.
Проте і сам по собі асцит здатний ускладнити життя хворому і привести до сумних наслідків. Сучасною медициною розроблені досить ефективні методи лікування асциту на різних його стадіях.
Що потрібно знати про перші ознаки асциту, під час якого розвитку і до якого лікаря звернутися за допомогою?
Асцит як частий супутник небезпечних захворювань
Під асцитом в медицині розуміють вторинне патологічний стан, для якого характерно скупчення рідини в черевній порожнині. Найчастіше асцит викликається порушенням регуляції обміну рідини в організмі в результаті серйозних патологічних станів.
В здоровому організмі в черевній порожнині завжди знаходиться трохи рідини, при цьому вона не накопичується, а всмоктується лімфатичними капілярами.
При різних захворюваннях внутрішніх органів і систем збільшується швидкість утворення рідини і знижується швидкість її всмоктування. При розвитку асциту рідини стає все більше, вона починає здавлювати життєво важливі органи.
Це сприяє збільшенню розвитку основного захворювання і прогресування асциту. Крім цього, оскільки основна частина рідини накопичується в черевній порожнині, відбувається значне зменшення об’єму циркулюючої крові.
Це призводить до запуску компенсаторних механізмів, що затримують в організмі воду. У хворого істотно сповільнюється швидкість утворення сечі і її виділення, при цьому кількість асцитичної рідини збільшується.
Накопичення рідини в порожнині живота зазвичай супроводжується підвищенням внутрішньочеревного тиску, порушенням кровообігу і серцевої діяльності. У деяких випадках виникають втрата білка і електролітні порушення, що викликають серцеву та дихальну недостатність, що значно погіршує прогноз основного захворювання.
У медицині виділяють три основних стадії розвитку асциту.
- Транзиторний асцит. На цій стадії в черевній порожнині накопичується не більше 400 мл рідини. Виявити захворювання можна тільки за допомогою спеціальних досліджень. Функції органів не порушені. Зняття симптомів асциту можливо за допомогою терапії основного захворювання.
- Помірний асцит. У черевній порожнині на цій стадії накопичується до 4 л рідини. Спостерігається збільшення живота у пацієнта. У положенні стоячи можна помітити випинання нижньої частини черевної стінки. У положенні лежачи хворий нерідко скаржиться на задишку. Наявність рідини визначається за допомогою перкусії (простукування) або симптому флуктуації (коливання протилежної стінки живота при простукуванні).
- Напружений асцит. Кількість рідини на цій стадії може досягати, а в деяких випадках навіть перевищувати, 10-15 л. Тиск в черевній порожнині підвищується і порушує нормальну роботу життєво важливих органів. Стан пацієнта при цьому важке, його необхідно терміново госпіталізувати.
Окремо розглядають рефрактерний асцит, практично не піддається лікуванню. Його діагностують в тому випадку, якщо всі види терапії не дають результату і кількість рідини не тільки не зменшується, а й постійно збільшується. Прогноз при такому вигляді асциту несприятливий.
причини асциту
За статистикою основними причинами виникнення асциту черевної порожнини є:
- хвороби печінки (70%);
- онкологічні захворювання (10%);
- серцева недостатність (5%).
Крім того, асцитом можуть супроводжуватися такі захворювання:
- хвороби нирок;
- туберкульозне ураження очеревини;
- гінекологічні захворювання;
- ендокринні порушення;
- ревматизм, ревматоїдний артрит;
- Червона вовчанка;
- цукровий діабет другого типу;
- уремія;
- хвороби травної системи;
- перитоніти неінфекційної етіології;
- порушення відтоку лімфи з черевної порожнини.
Виникненню асциту, крім зазначених захворювань, можуть сприяти такі фактори:
- зловживання спиртним, що веде до цирозу печінки;
- ін’єкції наркотичних препаратів;
- переливання крові;
- ожиріння;
- високий рівень холестерину;
- татуаж;
- проживання в регіоні, для якого характерні випадки виникнення вірусних гепатитів.
У всіх випадках в основі виникнення асциту лежить складне поєднання порушень життєво важливих функцій організму, що призводить до скупчення рідини в черевній порожнині.
ознаки патології
Одним з головних зовнішніх ознак асциту черевної порожнини є збільшення розміру живота. У положенні стоячи у пацієнта він може звисати в формі фартуха, а в положенні лежачи утворювати так званий жаб’ячий живіт. Можливо випинання пупка і поява розтяжок на шкірі.
При портальної гіпертензії, викликаної підвищенням тиску в ворітної вени печінки, на передній черевній стінці з’являється венозний малюнок. Цей малюнок прийнято називати «головою Медузи» через віддалену схожість з міфологічної Медузою Горгоной, на голові якої замість волосся перебували звиваються змії.
У животі з’являються болі і відчуття розпирання зсередини. Людина відчуває труднощі при нахилах тулуба. До зовнішніх проявів також відносяться набряки ніг, рук, обличчя, ціаноз шкірних покривів. У хворого розвивається дихальна недостатність, тахікардія. Можлива поява запорів, нудота, відрижка і втрата апетиту.
При лабораторних та інструментальних дослідженнях лікар підтверджує діагноз і встановлює причину, що викликала асцит.
Для цього проводяться:
- УЗД,
- МРТ,
- діагностичний лапароцентез,
- лабораторні дослідження.
За допомогою УЗД виявляють наявність вільної рідини в черевній порожнині і її обсяг, збільшення печінки і селезінки, розширення порожнистої та ворітної вени, порушення структури нирок, наявність пухлин і метастазів.
МРТ дозволяє пошарово вивчити ту чи іншу тканину, виявити навіть незначну кількість асцитичної рідини і діагностувати основне захворювання, що викликало асцит.
Крім цього, лікар проводить дослідження за допомогою пальпації і перкусії. Пальпація допомагає виявити ознаки, що вказують на ураження певного органа (печінки або селезінки).
Перкусія використовується безпосередньо для виявлення асциту. Суть її полягає в простукуванні черевної порожнини пацієнта і аналізі перкуторних звуків.
При вираженому асциті, наприклад, тупий перкуторний звук визначається над всією поверхнею живота.
Лабораторні дослідження крові показують зниження концентрації еритроцитів, збільшення кількості лейкоцитів і ШОЕ, можливо підвищення концентрації білірубіну (при цирозі печінки), білків гострої фази запалення.
Аналіз сечі при асциті на початковій стадії може показувати більшу кількість сечі меншої щільності, оскільки асцит викликає відхилення в роботі сечовидільної системи.
При термінальній стадії щільність сечі може бути нормальною, але її загальна кількість значно знижується.
принципи терапії
Загальні принципи лікування асциту припускають насамперед терапію основного захворювання. Лікування самого асциту направлено на виведення рідини з черевної порожнини і запобігання рецидивам.
Пацієнти з першим ступенем асциту не потребують медикаментозного лікування і дотриманні дієти без солі.
Пацієнтам з другої ступенем асциту призначається дієта з пониженим вмістом натрію і діуретичний терапія. Вона повинна проводитися при постійному моніторингу стану хворого, включаючи вмісту електролітів в сироватці крові.
Пацієнти з третім ступенем захворювання проводять видалення рідини з черевної порожнини, а в подальшому діуретичну терапію в поєднанні з солі дієтою.
прогноз лікування
Асцит зазвичай вказує на серйозні порушення в роботі уражених органів, але тим не менш смертельним ускладненням сам він не є.
При своєчасній діагностиці і правильному лікуванні можлива повна ліквідація асцитичної рідини з черевної порожнини і відновлення функцій ураженого органу. У ряді випадків, наприклад при раку, асцит здатний швидко прогресувати, викликаючи ускладнення і навіть загибель пацієнта.
Це пояснюється тим, що на перебіг асциту великий вплив робить основне захворювання, здатне викликати серйозні ураження печінки, нирок, серця та інших органів.
На прогноз впливають і інші фактори:
- Ступінь асциту. Транзиторний асцит (першого ступеня) не є безпосередньою загрозою життю пацієнта. У цьому випадку вся увага слід приділити терапії основної хвороби.
- Час початку лікування. При виявленні асциту на тій стадії, коли життєво важливі органи ще на зруйновані або їх функції вражені незначно, усунення основного захворювання також може привести до повного одужання пацієнта.
На статистику виживання при асциті також впливає вид і тяжкість основного захворювання. При компенсованому цирозі печінки 50% хворих здатні прожити від 7 до 10 років, а при декомпенсованому – п’ятирічне виживання не перевищує 20%.
При онкологічних захворюваннях асцит, як правило, з’являється на пізніх стадіях, і п’ятирічне виживання становить не більше 50% при своєчасному лікуванні. Середній показник життя у таких хворих становить 1-2 роки.
При неправильному лікуванні асцит може викликати серйозні ускладнення, які погіршують прогноз:
- кровотеча;
- перитоніт;
- набряк мозку;
- дисфункцію серцевої діяльності;
- важку дихальну недостатність.
Рецидиви асциту також можуть виникати як побічні ефекти при неправильному лікуванні. Рецидивування дуже небезпечно, оскільки в більшості випадків не піддаються лікуванню асцит призводять до летального результату.
Консервативне лікування асциту черевної порожнини
Консервативне або симптоматичне лікування асциту застосуються в тих випадках, коли асцит черевної порожнини знаходиться на ранній стадії розвитку або в Як паліативна терапія при онкології і недоцільність застосування інших методів.
У всіх випадках основним завданням лікування є виведення асцитичної рідини і підтримання стан пацієнта на певному рівні. Для цього необхідно зменшити кількість що надходить в організм натрію і посилити його виведення з сечею.
Досягти позитивних результатів можна тільки при комплексному підході, дотримуючись дієти, контролюючи зміни ваги і приймаючи диуретические препарати.
Головні принципи дієти при асциті наступні:
- Мінімум солі. Її надмірне споживання призводить до розвитку набряків, а отже, асциту. Пацієнтам рекомендується максимально обмежити прийом солоної їжі.
- Мінімум рідини . При помірному або напруженому асциті нормою повинно бути не більше 500-1000 мл рідини в чистому вигляді на добу.
- Мінімум жирів . Споживання їжі з великою кількістю жирів призводить до розвитку панкреатиту.
- Достатня кількість білків в раціоні. Саме білкова недостатність може призвести до виникнення набряків.
Рекомендується вживати в їжу нежирні сорти м’яса і риби, знежирений сир і кефір, фрукти, овочі, зелень, пшеничну крупу, компоти, киселі. Готувати краще на пару або запікаючи в духовці.
Заборонені жирне м’ясо і риба, смажені страви, копченості, сіль, алкоголь, чай, кава, спеції.
При лікуванні асциту необхідно контролювати динаміку ваги. При солі дієти протягом тижня проводиться щоденне зважування. Якщо пацієнт втратив більше 2 кг, то диуретические препарати йому не призначаються. При втраті ваги менше 2 кг протягом наступного тижня починають медикаментозну терапію.
Сечогінні препарати допомагають вивести зайву рідину з організму і сприяють переходу частини рідини з черевної порожнини в кровоносне русло. Клінічні прояви асциту при цьому істотно знижуються.
Основними препаратами, використовуваними в терапії, є фуросемід, манітол і спіронолактон. В амбулаторних умовах фуросемід призначається внутрішньовенно не більше 20 мг 1 раз на два дні. Він виводить рідину з судинного русла через нирки.
Основний недолік фуросеміду – надмірне виведення калію з організму.
Маннитол застосовується спільно з фуросемідом, оскільки їх дія комбінується. Маннитол виводить рідину з міжклітинного простору в судинне русло. Призначається по 200 мг внутрішньовенно. Однак в амбулаторних умовах його застосовувати не рекомендується.
Спіронолактон також є сечогінним засобом, проте він здатний запобігати надмірній виведення калію.
Додатково призначаються препарати, які зміцнюють судинні стінки (вітаміни, диосмин), засоби, що впливають на систему крові ( «Желатиноль», «Реополіглюкін»), альбумін, антибіотики.
хірургічні маніпуляції
Оперативне втручання при асциті показано в тих випадках, коли скупчення рідини не може бути усунуто за допомогою консервативного лікування.
Лікувальний лапароцентез при асциті (прокол передньої черевної стінки) здатний вивести великі об’єми рідини – від 6 до 10 літрів за один раз. Проводять процедуру під місцевим знеболенням з попередніми спустошенням сечового міхура.
Пацієнт приймає положення напівсидячи або лежаче положення. Прокол проводиться по середній лінії живота між пупком і лобкової кісткою. Скальпелем виконується розріз шкіри, через який в черевну порожнину вводиться спеціальний інструмент – троакар. Через нього виводиться рідина в потрібному обсязі.
Після процедури рану вшивають. Лапароцентез при асциті можна виконувати тільки в умовах стаціонару, оскільки необхідно дотримання норм антисептики і володіння методикою проведення операції.
Щоб спростити процедуру для тих хворих, яким лапароцентез потрібно періодично, його проводять через постійний перитонеальний порт.
Ще однією ефективною хірургічної маніпуляцією є оментогепатофренопексія . Вона полягає в підшивки сальника до попередньо обробленим ділянкам поверхні діафрагми і печінки.
Завдяки виникненню контакту між печінкою і сальником з’являється можливість всмоктування асцитичної рідини сусідніми тканинами.
Додатково знижується тиск у венозній системі і вихід рідини в черевну порожнину через стінки судин.
ТІПС – транс’югулярное інтрапеченочних портосистемного шунтування – дозволяє провести декомпресію портальної системи і усунути асцитичної синдром. В основному ТІПС проводиться при рефрактерном асците, що не піддається медикаментозної терапії. При процедурі ТІПС в яремну вену вводиться провідник до потрапляння в печінкову вену.
Потім по провіднику спеціальний катетер проводиться в саму печінку. За допомогою довгої зігнутої голки в ворітної вени встановлюється стент, який створює канал між ворітної і печінкової венами. Кров спрямовується в печінкову вену зі зниженим тиском, що призводить до усунення портальної гіпертензії.
Після виконання ТІПС у пацієнтів з рефрактерний асцитом спостерігається зменшення об’єму рідини в 58% випадків.
Незважаючи на те, що асцит і викликають його хвороби є досить серйозними і складно піддаються лікуванню, своєчасна комплексна терапія може значно підвищити шанси на одужання або поліпшити якість життя невиліковно хворих. Лікувати асцит потрібно тільки під наглядом лікаря, оскільки складність основного захворювання рідко дозволяє обійтися домашніми або народними методами. Особливо це стосується асцитів, викликаних онкологією.
Прогнози життя при асциті
Для хворих, у яких розвинулася водянка живота в результаті ускладнення деяких захворювань, важливим є питання: скільки живуть з асцитом. Відповісти на це питання може тільки лікар після того, як провів повний огляд пацієнта.
На прогноз життя впливає багато факторів. В першу чергу важливо зрозуміти, наскільки ефективно обрана терапія. Також висновок про тривалість життя пацієнта з накопиченої рідиною можна зробити на основі супутніх недуг.
Медики виділяють загальні фактори, які можуть впливати на тривалість життя пацієнта при даному недугу:
- довкілля;
- правильне меню;
- психосоматика.
Сам асцит може не бути причиною летального результату, але життя хворого загрожують ускладнення, які можуть розвинутися від патології.
Скупчення рідкого речовини в очеревині сприяє збільшенню тиску, яке провокує здавлювання органів в різних частинах тіла.
Порушується робота всього організму, виникає нерівномірне функціонування багатьох систем, які погано піддаються лікуванню. Також знижуються водно-електролітні показники, що погіршує загальний стан пацієнта.
Накопичення великої кількості рідини може спровокувати розвиток багатьох недуг. Клініцисти виділяють такі загострення:
- бактеріальний перитоніт;
- гідроторакс і дихальна недостатність;
- кишкові порушення;
- пупкова грижа;
- гепаторенальний синдром.
Перераховані вище наслідки водянки живота можуть спровокувати смерть пацієнта. Але зробити остаточні висновки можна тільки після того, як буде встановлено ступінь розвитку первісної патології.
Асцит – захворювання, яке розвивається від наявних недуг. Найчастіше медики зауважують формування зайвої рідини при таких патологіях:
Розвиток асциту в організмі жінки провокує рак яєчників 3 стадії. Рак яєчників 4 ступеня призводить 50% пацієнтів до летального результату саме від водянки живота.
Швидко оцінити наскільки довго людина зможе прожити з накопиченої рідиною в очеревині, лікарям допомагають такі критерії:
- функціональність печінки;
- робота нирок;
- функціональність серця;
- ефективність терапії.
У 75% хворих на цироз печінки формується асцит. Скільки зможе прожити пацієнт, можна визначити за формою першого захворювання. Якщо людині поставили діагноз компенсований цироз печінки з асцитом, то його правильна терапія може забезпечити пацієнтові сприятливий прогноз. Дії асциту будуть мінімізовані, а головні функції печінки збережені.
Четверта стадія розвитку цирозу з асцитом характеризується незворотними процесами в органах, які порушують роботу печінки. Якщо не робити операцію з пересадки потрібного органу, то тільки 20% пацієнтів можуть прожити до 5 років, інші 80% людей помирають значно раніше. На цій стадії можна запобігти смерті тільки при пересадці органу.
Велика ймовірність летального результату при асциті, якщо недуга розвинувся від ниркової недостатності. Якщо хворому вчасно не провели гемодіаліз, то летальний результат може наступити через кілька тижнів.
Також асцит завдає серйозної шкоди організму, якщо розвивається від серцевої недостатності.
Якщо у пацієнта виявлена 3 або 4 стадія недуги, то летальний результат відбувається в 30% випадків протягом перших двох років після визначення діагнозу.
Решта 60% людей витримують дворічний період лікування, але смертельний результат може наступити в наступні 5 років. Тільки 10% хворих можуть сподіватися на позитивний прогноз, якщо вчасно виявлено захворювання і розпочато лікування.
При діагностуванні спонтанного бактеріального асциту може вижити кожен другий пацієнт, проте велика ймовірність рецидиву. У 43% випадків другий етап недуги розвивається в перші півроку, в 70% – протягом одного року. А 75% хворих стикаються з повторним асцитом протягом двох років. Чи може повторитися захворювання на третій рік проведення правильної терапії, медики поки не знають.
Для хворих рефрактерним асцитом летальний результат наступає протягом першого року захворювання. Прогноз стосується 50% пацієнтів з таким діагнозом.
Клініцисти виділяють особливі групи ризику, які піддаються найбільшому впливу патології. Несприятливий прогноз може бути для:
- людей, яким більше 60 років;
- пацієнтів зі зниженим тиском в артеріях;
- людей зі зниженим показником сироватковогоальбуміну;
- хворих з високим показником норадреналіну в крові;
- людей з цукровим діабетом;
- хворих з пухлинами в печінці.
Для того щоб вибрати правильну методику лікування доктору потрібно не тільки знати етіологію недуги, а й виявити стадію асциту. Клініцисти виділяють 3 основні ступені:
- незначна кількість рідини, яку неможливо відразу діагностувати;
- помірна стадія асциту;
- напружений асцит.
При позитивному прогнозі життя на початковій стадії недуги людина може прожити ще 10 років. Але це можливо тільки в тому випадку, якщо захворювання було діагностовано своєчасно і курс лікування призначений коректно. Для адекватної терапії також важливо дотримуватися суворої дієти і робити лапароцентез.
На другій стадії недуги шансів на позитивний прогноз стає менше. Організм хворого заповнюється великою кількістю рідини, що значно погіршує процес одужання.
На останній стадії розвитку захворювання проводиться тільки підтримуюча терапія для максимального поліпшення життєдіяльності пацієнта. При такому розвитку недуги смерть може настати через рік після постановки діагнозу. Продовжити життя пацієнтові можна підбором правильної схеми лікування, що впливає на джерело розвитку асциту.