Гострий лейкоз крові – важка хвороба. Патологія полягає в небезпечні зміни, що відбуваються в кістковому мозку і периферичної крові людини, в результаті яких уражаються внутрішні органи.
Різновиди лейкозу крові
Існує два типи лейкозу, в залежності від уражених клітин крові:
- гострий мієлобластний лейкоз (ГМЛ);
- гострий лімфобластний лейкоз (ГЛЛ).
ГМЛ більше схильні люди старшого віку, у яких відбувається ураження мієлоїдній лінії кровотворення.
Є кілька варіантів цього виду:
- з мінімальними ознаками диференціювання;
- промієлоцитарний;
- міеломонобластний;
- монобластний;
- еритроїдної;
- мегакаріоцітарний.
Гострий лейкоз крові страждають переважно діти до 15 років в 85% випадків, а дорослі – у 15%. Чоловіки уражаються недугою на 50% частіше за жінок. Пухлини виникають через порушення лімфоїдної лінії кровотворення.

Захворюваність двома видами гострого лейкозу становить 35 осіб на 1 млн жителів.
Причини раку крові
Сучасна медицина не встановила точні причини виникнення лейкозу крові, але виявила наступні фактори, що викликають злоякісну мутацію клітин:
- вплив хімічних канцерогенів. Наприклад, бензолу, сигаретного диму;
- спадкові схильності. Хвороба кількох членів сім’ї – нерідке явище;
- хромосомні трансформації (синдроми Клайнфельтера, Дауна);
- вірусні зараження, тобто аномальний відповідь на них;
- наднормативне радіоактивне, електромагнітний вплив;
- імунодефіцитні стани;
- проведення хіміотерапії або опромінення.
Хромосомні зміни при гострому лімфобластний лейкоз бувають:
- первинними – з порушенням властивості кровеобразующей клітини і освітою моноклоновой лейкемії;
- вторинними, які проявляються на злоякісні поліклоновой формами.
Прояви гострого лімфобластного лейкозу
Гостра лейкемія проходить кілька стадій:
- перша – початкова (зазвичай не виявляється);
- повний прояв ознак лейкозу;
- ремісія (часткова чи ні);
- рецидив;
- стан згасання функцій організму.
Гострий лімфобластний лейкоз виявляє кілька синдромів:
- Анемічний, викликає м’язову слабкість, серцебиття, задишку, блідість шкірних покривів, сонливість.
- Імунодефіциту, який прискорює бактеріальні, грибкові, вірусні зараження пацієнта.
- Геморагічний, виражений висипом на шкірі, гематомами, погіршенням згортання крові, носовими кровотечами.
- Кістково-суглобовий, що характеризується асептичним некрозом, остеопорозом, інфільтрацією суглобової капсули і окістя.
- Проліферативний. Його ознаками є: збільшення вилочкової залози – у дітей, печінки і селезінки – у дорослих, запалення лімфатичних вузлів.
- Інтоксикаційний, коли відбувається погіршення апетиту, підвищення температури до 40 ° C, пітливість, зниження маси тіла.
- Нейролейкеміі – метастази в головному мозку, які провокують порушення мови, координації рухів, головні болі. Спостерігається при ГЛЛ.

Сукупність синдромів лейкозу крові по-різному проявляється у чоловіків і жінок.
Проходить два місяці з початку мутації першої стовбурової клітини до прояву клінічних симптомів хвороби. Лейкоз крові розвивається поступово або раптово. Ознаки нездужання схожі на гостру вірусну інфекцію.
Діагностика лейкозу у дорослих
Лікар на основі симптомів захворювання призначає дослідження, щоб підтвердити або спростувати підозру на рак крові.
Гострий лімфобластний лейкоз у дорослих виявляють діагностикою, що складається з трьох стадій:
- Загальний аналіз крові. Насторожує результат – зниження числа тромбоцитів, рівня гемоглобіну, високий вміст лейкоцитів, збільшення молодих клітин крові – бластів.
- Біопсія лімфатичних вузлів і кісткового мозку в онкогематологічному відділенні для аналізу виду і ступеня розвитку недуги. Лейкемія підтверджується при виявленні в ньому 20% аномальних клітин. Додатково призначають мікробіологічну оцінку матеріалу пацієнта і периферичної крові для виявлення захворювання, хромосомних мутацій.
- Проводять перевірку рівня патології внутрішніх органів пацієнта за допомогою ультразвукового дослідження (УЗД), магнітно-резонансної томографії (МРТ), рентгена, електрокардіограми серця. Виконують поперековий прокол з метою тестування спинномозкової рідини.
Методи лікування гострої форми лейкозу крові
Терапію гострого лейкозу крові проводять негайно на основі проведеної діагностики в онкогематологічних центрах за встановленими схемами призначення ліків – протоколам, дотримуючись періоди, обсяги, терміни дослідження для кожного виду раку крові.
Головне завдання лікування гострого лейкозу полягає в тому, щоб:
- відновити здорове кровотворення;
- досягти тривалої ремісії;
- відновити повністю здоров’я;
- попередити рецидиви хвороби.
На підбір протоколу впливають такі чинники:
- генетичні прояви лейкозу;
- вік пацієнта;
- реакція на попередню терапію;
- чисельність лейкоцитів в аналізі крові.
Основні методи лікування гострого лімфобластного лейкозу:
- Хіміотерапія – основний спосіб боротьби з двома видами лейкемії. Комбіновані цітопластіческіе ліки вводяться для знищення бластів в спинномозковий канал, внутрішньовенно протягом декількох років курсом з урахуванням ваги хворого, рівня мутації крові. Впроваджується новий вид хіміотерапії – таргетних, коли використовують препарати Іматиніб і Герцептин, які виявляють хворі клітини і пригнічують їх зростання. Результативність хіміотерапії при ГМЛ – 85%, ОЛ – 95%.
- Біологічний – прийом служить для стимуляції захисних сил організму і видалення непотрібних клітин за допомогою двох видів антитіл, а також «Інтерферону», які вводяться внутрішньовенно.
- Променевої спосіб лікування гострого лейкозу, при якому використовується радіотерапія – вплив на кістковий мозок під контролем комп’ютерної томографії. Зазвичай застосовують перед його пересадкою. А також Радіоіммунотерапія прикріпленими до антитіл опромінених частинками за допомогою препаратів Bexxar на основі ізотопу йоду і Зевалін.
- Хірургічний шлях – трансплантація кісткового мозку показана при ГМЛ і ГЛЛ під час початкового ослаблення недуги. Перед операцією знищують заражені ділянки опроміненням організму і високою дозою хіміотерапії.
лікувальна трансплантація
Пересадка здорових стовбурових клітин від сумісного донора вважається найефективнішим методом лікування гострого лейкозу.
Вона відбувається шляхом введення донорського матеріалу в шийно-грудний області, що дозволяє дозу ліків збільшити під час хіміотерапії.
Процесу супроводжує прийом медикаментів, що перешкоджають відторгненню чужих клітин, які через 14-20 днів вступають в дію з вироблення лейкоцитів, еритроцитів, тромбоцитів.
Головною умовою операції є повна ремісія лейкозу. Для попередження відторгнення трансплантата перед цим здійснюють процедуру кондиціонування, яка ліквідує залишилися бласти.
Перед пересадкою слід врахувати протипоказання:
- похилий вік пацієнта;
- порушення функцій внутрішніх органів;
- рецидив лейкозу крові;
- гострі інфекційні хвороби.

Терапія гострого лімфобластного лейкозу проходить в кілька стадій:
- Розвивають і фіксують ремісію, ліквідуючи лейкозні клітини в крові застосуванням препаратів Преднізолону, цитарабін або їх аналогів.
- Досягнувши стійкого ослаблення процесу, проводять запобігання повернення лейкозу ліками Пурі-нетол і Метотрексат, які прибирають залишки бластів.
- Фіксують досягнутий результат, руйнуючи залишки онкологічних клітин консолідуючим лікуванням.
- Попереджають повторення гострого лейкозу довгостроковим застосуванням хіміотерапії в меншій дозі за допомогою препаратів Цітозар і Преднізолон.
- Закріплюють повну ремісію хіміопрепаратами Меркаптопурин, Циклофосфан, які підвищують кількість лейкоцитів.
Показники ремісії гострого лейкозу:
- цитогенетична, в результаті якої настає повне вилікування.
- гематологічна – клінічна, при якій склад кісткового мозку і периферичної крові приходить в норму, пропадають клінічні ознаки недуги, немає вогнищ білокрів’я поза кістковим мозком.
- молекулярна, коли бласти можна знайти за допомогою молекулярно-генетичного аналізу.

Принципи супутнього лікування лейкозів крові
Успішне одужання залежить від безлічі причин. Попередження інфекцій є основною умовою виживання хворого. Нерідко лікар призначає додаткові заходи:
- дезінтоксикаційні препарати;
- цитостатики: Бусульфан, Німустін для протидії злоякісним новоутворенням;
- переливання крові для відшкодування кров’яних тілець, втрачених під час хіміотерапії;
- опромінення головного мозку;
- антибіотики широкого спектру дії при підвищенні температури – Тиенам, Меронем .;
- створення стерильної обстановки в палаті пацієнта: кварцування, провітрювання, вологе прибирання 5 разів на добу, застосування одноразового інструменту;
- ізоляцію хворого від контактів з можливими носіями інфекції;
- ліки Граноцит і Нейпоген при пониженому вмісті нейтрофілів в крові.
Правильне харчування під час лейкозу – складова успішного одужання. Потрібно повністю виключити смажену, копчену їжу, обмежити споживання солі. Раціон для підтримки імунітету повинен складатися з великої кількості вітамінів, вуглеводів, білків, мікроелементів і жирів. Овочі та фрукти слід вживати у вареному або тушкованому вигляді.

Наслідки лейкозу крові
Лейкемія може стрімко розвиватися, а без своєчасного лікування призводить до смертельного результату.
Прогноз гострого лімфобластного лейкозу у дорослих залежить від наступних факторів:
- різновиду хвороби;
- віку пацієнта;
- поширеності ураження;
- реакції організму на проведення хіміотерапії;
- термінів постановки діагнозу;
- цитогенетичні особливості білокрів’я.
Чоловіки старше 60 років, за прогнозом 5-річної виживаності при ГЛЛ, складають 20-40%, при ГМЛ – 20%, а для людей молодше 55 років – 60%. До 25-35% хворих не мають рецидивів протягом 24 місяців, а деякі з них повністю виліковуються. Однак дорослі рідше хворіють ОЛЛ, ніж ГМЛ.
Особливо негативний вплив на організм людини надає хіміотерапія, на тлі якої наступають такі наслідки:
- блювота, нудота, відсутність апетиту;
- пошкодження клітин крові, в результаті якої настає анемія, кровоточивість, часті інфекції;
- порушення діяльності внутрішніх органів (нирок, кишечника, серця, печінки);
- випадання волосся.
Біологічні способи позбавлення від лейкозу породжують:
- кожний зуд;
- прояви, схожі на грип;
- висип епідермісу.
Результатом радіотерапії можуть бути почервоніння, відчуття втоми.
Серйозні наслідки має на людину пересадка донорського кісткового мозку. Її підсумком є необоротне ураження шлунково-кишкового тракту, шкірних покривів, печінки. Результативність одужання при цьому досягає лише 15%.
Щоб вчасно попереджати несприятливі прояви гострого лімфобластного лейкозу дорослі зобов’язані систематично проходити діагностування кісткового мозку, крові, проводити електрокардіограму серця, інші перевірки, призначені лікарем.
Гострий лімфобластний лейкоз крові – захворювання, що викликає тяжкі наслідки. Важливо проходити регулярні профілактичні огляди для виявлення симптомів раку крові і своєчасного лікування цього смертельно небезпечного захворювання.
Ознаки лейкозу у дорослих на перших і наступних стадіях

Лейкоз – злоякісна патологія, що вражає систему кровообігу. Її первинний осередок локалізації – тканини кісткового мозку.
Захворювання не має вікових обмежень, але більш ніж в 90% виявлених випадків, недуга вражає дорослих людей. В останні кілька років статистика хворих на лейкоз неухильно зростає.
Медична довідка
Патологія може протікати як у гострій, так і мати хронічну форму перебігу. У першому випадку її клінічні прояви будуть більш вираженими, у другому – симптоматика вкрай розмита і не завжди хвороба можна вчасно діагностувати.
Гостра форма лейкозу характерна для осіб похилого віку, тоді як хронічне прояв онкології крові вражає людей молодого та середнього віку . Саме в цій ситуації вкрай важливо уважно стежити за найменшими проявами хвороби.
перші симптоми
У переважної більшості пацієнтів з цим діагнозом на початкових стадіях його прогресування процес протікає по-різному. Інтенсивність виявляють ознак визначається станом імунних сил організму і загальним фізичним здоров’ям людини.
Схоже на застуду стан

Даний симптом вважається одним з найбільш неспецифічних і тому практично завжди до певного моменту ігнорується. Цей стан дуже близько до проявів застуди на тому етапі, коли ще нічого не болить, але людина розуміє, що з ним щось не так.
З’являється м’язова слабкість, сонливість, млявість. Часто цей «набір» супроводжується набряком слизової, головним болем, очної сльозоточивість, властивої вірусних захворювань.
Пацієнт починає приймати протизастудні засоби, в силу своєї спрямованості вони дають певний результат, усуваючи фізичний дискомфорт, що на невизначений час розмиває симптоматику, і людина продовжує не помічати серйозної загрози.
анемія
Лейкоз, особливо його мієлоїдна форма, провокують схильність до кровоточивості, появи гематом, синців навіть при незначному механічному впливі, чого в нормі бути не повинно.
Явище вважається наслідком порушення клітинного будови тромбоцитів, при якому кров’яні тільця втрачають природну здатність згущуватися . Під час такого стану кількість еритроцитів досягає гранично низького рівня. Так виникає анемія. Саме через неї шкірні покриви стають блідіше звичайного, що безпосередньо вказує на серйозні проблеми з кроветворением.
пітливість
Один з основних ранніх ознак розвитку злоякісної аномалії крові. Особливо це актуально у випадках, коли в силу фізіологічних і анатомічних особливостей раніше людина була не схильний до пітливості.
Явище виникає спонтанно, не піддається корекції. В основному, це відбувається в нічний час в процесі сну. Така пітливість в онкологічній практиці трактується як профузная і є результатом вражаючих процесів центральної нервової системи.
Хворі на лейкоз фрагменти тканин – причина інфільтрації зовнішніх епітеліальних покривів і залоз, які продукують потового секрет.
збільшення лімфовузлів
Під нищівну силу прогресуючої патології потрапляють підщелепні, ключичні, пахвові і пахові вузлові з’єднання, тобто, ті їх зони, де є шкірні складки. При цьому їх досить просто виявити.
Оскільки уражені раком лейкоцити активно накопичуються і розвиваються далі в лімфовузлах, то їх збільшення – процес неминучий. Аномальні тканини поступово заповнюють незрілі форми, і вузли багаторазово збільшуються в діаметрі.
Вони характеризуються еластичним і м’яким внутрішнім змістом, при цьому механічне натискання на пухлину супроводжується болем різного ступеня інтенсивності, що не може не насторожити людину і вимагає консультації профільного спеціаліста.
Якщо лімфовузол більше 2 см, це вже далеко не норма, а швидше за все, розвивається онкологічна патологія.
Збільшення печінки і селезінки
Варто відзначити, що ці ознаки досить специфічні і можуть мати зовсім іншу підоснову. Важливо розуміти прикордонні стани збільшення цих органів, щоб адекватно судити про можливі ризики прояви онкології.
Що стосується печінки, то її збільшення не є надто вираженим і критичним. Великих розмірів при такому діагнозі вона практично ніколи не досягає. Кілька домінує в цьому плані селезінка – вона починає активно рости вже на початкових етапах перебігу недуги та поступово поширюється на всю площу лівої зони очеревини.
При цьому орган змінює свою структуру – він стає щільним в центрі, і більш м’яким по краях. Дискомфорту і хворобливих відчуттів не викликає, що ускладнює діагностику даної аномалії, особливо у пацієнтів з надмірною масою тіла.
Основні симптоми
У міру прогресування захворювання симптоматика його течії стає яскравішим. На цьому етапі вкрай важливо звернути увагу на вторинні ознаки лейкозу, оскільки несвоєчасне звернення за медичною допомогою є основною причиною смертності у дорослих від розглянутої злоякісної патології.
кровотечі
Лейкоз крові у дорослих, незалежно від його форми, порушує нормальні процеси вироблення тромбоцитів, які безпосередньо визначають якість згортання крові. У міру прогресування недуги це стан погіршується, в результаті чого фібринові згустки, здатні зупинити кровотечу, просто не встигають сформуватися.

У такому стані дуже небезпечні навіть неглибокі порізи, подряпини. А носові кровотечі чреваті серйозними втратами кров’яної маси.
У жінок на тлі захворювання характерні рясні менструації, порушення циклу і спонтанні маткові кровотечі.
синці
Синці з’являються раптово, а їх природою виникнення не є механічна травма ураженого фрагмента тканин. У цьому полягає специфіка ознаки, а нез’ясовність їх появи – результат низького вмісту тромбоцитів в плазмі крові і викликаної цим, низькою згортанням крові.
Синці можуть з’явитися в будь-якій ділянці тіла хворого, проте їх переважна кількість припадає на верхні і нижні кінцівки.
Болі в суглобах
Больовий синдром в суглобах відрізняється різним ступенем інтенсивності і є наслідком великої концентрації хворих клітин в головному мозку, зокрема в тих областях, де концентрується їх максимальна щільність – в зоні грудини і тазової кістки в місці подвздошья.
У міру збільшення стадії лейкозу у дорослої людини ракові клітини проростають в мозкову рідину, потрапляють в нервові закінчення і викликають локальний біль.
хронічна лихоманка
Хронічне підвищення температурних показників тіла хворого багато хто пов’язує з внутрішніми запальними процесами, проте, якщо дане явище не має за собою явної симптоматики, то з великою часткою ймовірності можна запідозрити злоякісні онкологічні ураження органів.
Хаотичний зростання числа лейкоцитів неминуче викличе біохімічні процеси з вивільняє дією компонентів, які активізують діяльність гіпоталамуса , який, в свою чергу, відповідальний за збільшення температури тіла пацієнта.
Часті інфекційні захворювання
Хронічний кашель, закладеність носових ходів, набувають практично регулярний характер, особливо при гострій формі захворювання у дорослих.
Причина цього явища – низька функціональна здатність лейкоцитів, які несуть відповідальність за іммуномоделірованіе клітин. Вражений лейкозом організм не може якісно і швидко боротися зі збудниками вірусних і простудних інфекцій, що проникають з навколишнього середовища, і недуга набуває регулярний характер.
При такому стані у пацієнта порушується мікрофлора, що ще більше знижує сприйнятливість до ГРВІ та застуд.
постійне нездужання
Постійне відчуття втоми і фізичної ослаблення навіть після повноцінного відпочинку, пов’язане з цим станом почуття байдужості і депресії, безпосередньо є наслідком падіння рівня еритроцитів. Цей процес виникає блискавично і так само стрімко прогресує.

Часто на тлі цього знижується апетит, людина починає втрачати масу тіла, оскільки на пухлинну трансформацію ракових кров’яних клітин дорослого організму потрібні великі енергетичні ресурси. В результаті хворий стає слабким і знесиленим.
Відмінні симптоми за типами
Клінічні прояви лейкозу у дорослої людини можуть дещо відрізнятися і мати більш нестандартні прояви в залежності від типу захворювання. Крім загальних ознак, властивих патології, виявлено такі специфічні симптоми розвитку пухлинних процесів крові.
Хронічний мієлобластний лейкоз
Прояви мієлобластній онкології в хронічній стадії перебігу крім загальних ознак хвороби загрожують:
- прискореним серцебиттям або навпаки, уповільненим серцевим ритмом;
- грибковими ураженнями порожнини рота – стоматит, ангіна;
- ниркова недостатність – проявляється, починаючи з 3 стадії перебігу недуги;
Хронічний лімфобластний лейкоз
Належить до групи неходжінскіх проявів лімфоми, основна причина якої – генетичний фактор. На тлі захворювання розвиваються:
- сильні порушення імунної функції – тягнуть за собою різке погіршення стану здоров’я і дисфункцію ряду найважливіших систем і відділів життєдіяльності організму;
- патології сечостатевої сфери – найбільш часто діагностується цистит, уретрит, і лише в процесі їх терапії з’ясовується справжня причина їх появи;
- схильність до нагноєння – гнійні маси накопичуються в області підшкірної жирової клітковини;
- легеневі ураження – нерідко саме вони призводять до летального результату на тлі основного діагнозу – лейкозу;
- оперізуючий лишай – протікає важко, швидко вражає великі площі тканин, часто переходить на слизові фрагменти.
Гострий лімфобластний лейкоз
Перебіг захворювання супроводжують такі відмітні ознаки:
- виражена інтоксикація організму – проявляється в різного роду вірусних, бактеріальних інфекціях і запальних процесах;
- блювотний рефлекс – супроводжується неконтрольованим перебігом. У складі блювотних мас присутня велика кількість кров’яних фрагментів;
- порушення дихальної функції , і як наслідок, розвиток серцевої недостатності.
Гострий мієлобластний лейкоз
Захворювання, на відміну від інших видів лейкозу, у хворих в дорослому стані розвивається вкрай стрімко і вже на етапі формування пухлини можуть бути характерні супутні конкретного типу раку, симптоми:
- різке, більше 10% від загальної маси тіла, зниження ваги – схуднення відбувається дуже швидко, хворий через пару місяців спонтанно втрачає жирову масу;
- біль в області живота – викликана зростанням паренхіматозних відділів;
- баріться випорожнення – їх причина – кровотечі шлунково-кишкового тракту;
- високе внутрішньочерепний тиск – відбувається внаслідок набряку зорового нерва і гострого головного болю.
Гострий лейкоз: прогноз життя у дорослих і дітей
Можливість швидкого поширення аномальних клітин по організму робить рак крові одним з найнебезпечніших діагнозів. При гострому лейкозі прогноз життя хворого безпосередньо залежить від типу захворювання, правильності підбору схеми лікування і наявності ускладнень хвороби.
Від чого залежить виживання пацієнта?

Ще зовсім недавно прогнози при раку крові в переважній більшості випадків були невтішні. Це не дивно: пригнічення кровотворення провокує зниження імунітету, анемію, кровотечі і порушення роботи внутрішніх органів і ЦНС, які значно послаблюють організм хворого.
Сьогодні на запитання, скільки живуть пацієнти з лейкемією, не можна відповісти навіть приблизно: прогнози залежать від ретельності догляду, можливості застосування інтенсивних поліхіміотерапевтіческіх схем і безлічі інших чинників. До основних умов тривалої виживаності пацієнта з гострим лейкозом можна віднести:
- відсутність порушень роботи внутрішніх органів до початку терапії;
- мінімальна тривалість діагностичного періоду (проміжку часу між початковою стадією хвороби і введенням першої дози хіміотерапії);
- відсутність інших онкологічних захворювань;
- досягнення повної ремісії після 1-2 курсів хіміотерапії;
- вік і стать пацієнта (найменш сприятливі прогнози для хворих чоловічої статі віком до 2-х і старше 60-ти років);
- ретельний догляд (дотримання запропонованої дієти і стерильності в приміщенні, де знаходиться хворий);
- своєчасне призначення протимікробну і антигрибковой терапії, гемотрансфузій (переливань компонентів крові) для виключення ускладнень лейкемії;
- можливість пересадки кістково-мозкової тканини від спорідненої чи відповідного нерідного донора і благополучне приживлення трансплантата.
Також виживання пацієнта залежить від типу бластних клітин і ступеня їх диференційованості, яка визначає агресивність захворювання. Наприклад, при гострому лімфобластний лейкоз найбільш сприятливі прогнози у пацієнтів з пухлинним клоном В-лімфоцити.
Наявність хромосомних патологій (наприклад, транслокації на 9 і 22 хромосомі, яка створює мутантний ген, який продукує онкогенную тирозинкіназ) обов’язково з’ясовується на діагностичному етапі.
Характерні порушення на генному рівні дозволяють не тільки припустити прогноз, але і поліпшити його завдяки застосуванню компенсуючих препаратів. У разі транслокации (9; 22), т.зв. «Філадельфійської хромосоми», дія онкогенного речовини купірується Іматиніб, Нілотиніб і іншими інгібіторами тирозинкіназ.
Чи можна вилікувати гостру лейкемію?
Застосування інтенсивної терапії допомагає досягти стану ремісії (відсутності клінічних ознак захворювання у пацієнта). Залежно від результатів аналізів кістково-мозкової тканини і крові виділяють повну і неповну ремісію.
Повна ремісія настає при відсутності незрілих (бластних) клітин і зниження їх концентрації в кровотворної тканини до 5% і менше. При неповної ремісії частка бластів в кістково-мозкової тканини становить до 20%. Фактично, цей стан характеризує позитивну динаміку на тлі проведеного лікування, а не підсумковий результат терапії.
Початковою метою лікування (поліхіміотерапії) є досягнення повної ремісії і підтримка цього стану протягом 2-5 років після закінчення першого етапу терапії.
Однак навіть у разі повної ремісії лікарі не можуть діагностувати повне одужання, тому що існує ймовірність повторного появи ознак лейкемії.
Видужалою прийнято вважати тільки пацієнтів, у яких не відбулося рецидиву протягом п’яти років після закінчення основного етапу хіміотерапії.
Щоб подовжити ремісію і знищити можливі аномальні бласти, призначають другий етап терапії – підтримуючу терапію.
Підтримуючу терапію включає прийом цитостатиків в таблетках, дотримання дієти і режиму дня і гігієни. Відсутність цього етапу лікування багаторазово підвищує ризик рецидиву хвороби. З кожним наступним проявом білокрів’я період ремісії скорочується, а шанси на п’ятирічну виживаність різко падають.
Скільки живуть хворі при різних видах лейкозу
При гострому лейкозі симптоми у дорослих, прогноз і перебіг хвороби може дещо відрізнятися від проявів захворювання у дітей. Це обумовлено, перш за все, тим, що більшість дітей хворіють лімфобластній формою лейкемії, а також віковим піком захворюваності на білокрів’я.
У віці старше 60 років, на який припадає найбільша інтенсивність захворюваності мієлобластний лейкоз, внутрішні органи складніше переносять хіміотерапію, а знизити ймовірність рецидиву онкології методом трансплантації кровотворної тканини в більшості випадків неможливо.
При гострій лімфобластній лейкемії сприятливість прогнозу сильно залежить від типу клітин. Наприклад, при мутації В-лімфоцитів 5-річна виживаність хворих дітей після лікування достігет 88-90%, а дорослих і літніх пацієнтів – 40%. Ремісія настає у 4 з 5 хворих, однак у багатьох видів лімфобластного білокрів’я високий ризик рецидиву.
Найменш сприятливий прогноз у пацієнтів з Т-лейкоз. Цей тип захворювання характерний в основному для підлітків.
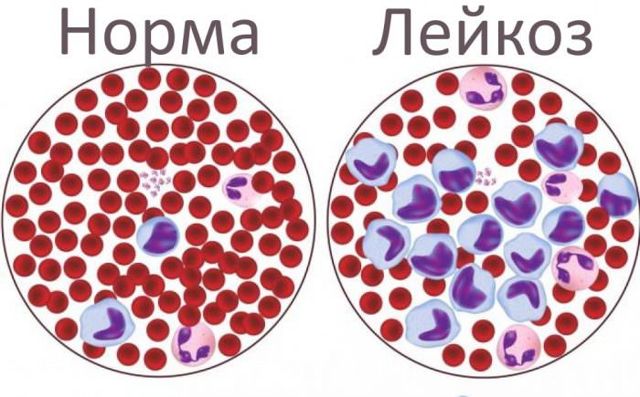
При мієлобластний лейкоз крові 5-річна виживаність пацієнтів молодше 15 років досягає 70%. У хворих 45-60 років цей показник знижується до 25-50% в залежності від типу пухлинного клону. Пацієнти старше 65 років живуть довше 5 років після закінчення лікування в 12% випадків.
Найгірший прогноз спостерігається при мегакаріобластний лейкозі крові, при якому мутації піддаються клітини-попередники тромбоцитів. Цей діагноз фіксується досить рідко, в основному у дітей.
Частота настання ремісії при лікуванні досягає 60-80% випадків, причому середня її тривалість після першого курсу терапії становить 1-2 роки.
Застосування підтримують цитостатиків дозволяє збільшити тривалість безсимптомного періоду. Повне одужання, згідно зі статистикою, настає приблизно в 10% всіх клінічних випадків мієлобластній лейкемії.
Застосування ТКМ дозволяє підвищити шанси на тривалу (понад 10 років) виживаність до 80%.
наскільки
Вплив ускладнень лейкемії і цитостатичної терапії на виживаність хворих
Будь онкологічний процес може негативно впливати не тільки безпосередньо на орган, в якому розвивається пухлина, але і на весь організм пацієнта.
Особливо це стосується неоплазий в ендокринної, лімфатичної та кровотворної системи.
Скільки буде жити пацієнт після закінчення лікування, визначається не тільки протиракової ефективністю препаратів, але і наявністю ускладнень самого пухлинного процесу і хіміотерапії.
Збільшення лімфовузлів, селезінки, печінки і нирок внаслідок лейкозної інфільтрації може спровокувати порушення роботи внутрішніх органів. Це знижує якість життя пацієнта, а в деяких випадках унеможливлює застосування високодозової хіміотерапії.
Надмірна кількість бластів в крові підвищує її в’язкість, що сприяє погіршенню стану органів. Через освіти лейкозних і мієлоїдних тромбів в дрібних артеріях в організмі можуть відбуватися крововиливи і інфаркти.
Всі ці чинники значно підвищують ризик смертельного результату для пацієнта, хоча лише опосередковано можуть впливати на ймовірність рецидиву.
Мієлотоксичність багатьох груп цитостатичних препаратів, а також нудота і блювота, які супроводжують хіміотерапію, можуть змусити пацієнта відмовитися від потенційно виліковуються курсів на користь менш ефективних. Застосування Сетрон і кортикостероїдів дозволяє купірувати негативні ефекти з боку шлунково-кишкового тракту.
Незважаючи на небезпеку захворювання, при своєчасній діагностиці і ранньому початку лікування ймовірність досягнення повної ремісії і 5-річної виживаності хворого досить висока.
Прогноз ефективності лікування безпосередньо залежить від виду лейкемії, переносимості призначеної хіміотерапевтичне схеми і підтримуючої терапії, а також точного виконання вказівок лікаря пацієнтом і його близькими.
Лейкоз. Причини, фактори ризику, симптоми, діагностика та лікування хвороби. :: Polismed.com
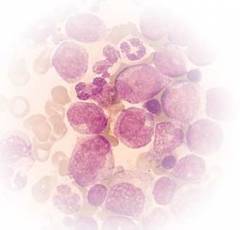 Сайт надає довідкову інформацію. Адекватна діагностика і лікування хвороби можливі під наглядом сумлінного лікаря. У будь-яких препаратів є протипоказання. Необхідна консультація спеціаліста, а також докладне вивчення інструкції! лейкоцити).
Сайт надає довідкову інформацію. Адекватна діагностика і лікування хвороби можливі під наглядом сумлінного лікаря. У будь-яких препаратів є протипоказання. Необхідна консультація спеціаліста, а також докладне вивчення інструкції! лейкоцити).
- Гострі лейкози – це Швидкопрогресуючий захворювання, що розвиваються в результаті порушення дозрівання клітин крові (білих тілець, лейкоцитів) в кістковому мозку, клонування їх попередників (незрілих (бластних), клітин), освіту з них пухлини і її розростання в кістковому мозку, з можливим подальшим метастазированием (розповсюдженням з потоком крові або лімфи пухлинних клітин у здорові органи).
- Хронічні лейкози відрізняються від гострих, тим що, захворювання протікає тривало роками, відбувається патологічна вироблення клітин попередниць і зрілих лейкоцитів, порушуючи освіту і інших клітинних ліній (еритроцитарної лінії і тромбоцитарної). Утворюється пухлина з зрілих і молодих клітин крові.
Так само лейкози діляться на різні типи, і їх назви формуються в залежності від типу клітин, які лежать в їх основі. Деякі типи лейкозів: гострий лейкоз (лімфобластний, мієлобластний, монобластний, мегакаріобластний, ерітроміелобластний, плазмобластний і т.д.), хронічні лейкози (мегакаріоцітарний, моноцитарний, лімфоцитарний, мієломна хвороба і т.д.). Лейкозами можуть захворіти як дорослі, так і діти.
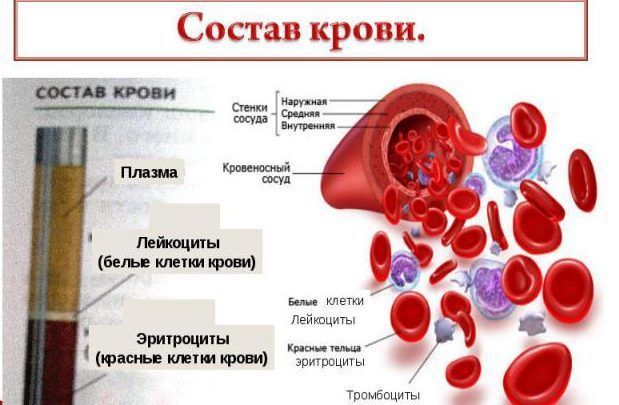
Чоловіки і жінки хворіють в однаковому співвідношенні. У різних вікових групах зустрічаються різні типи лейкозів. У дитячому віці, частіше зустрічається гострий лімфобластний лейкоз, у віці 20-30 років – гострий мієлобластний, в 40-50 років – частіше зустрічається хронічний мієлобластний, в старечому віці – хронічний лімфоцитарний лейкоз. Кістковий мозок – це тканина знаходиться всередині кісток, переважно в кістках таза. Це найголовніший орган, який бере участь в процесі кровотворення (народження нових клітин крові: еритроцитів, лейкоцитів, тромбоцитів). Цей процес необхідний організму, для того щоб, замінити гинуть клітини крові, новими. Кістковий мозок складається з фіброзної тканини (вона утворює основу) і кровотворної тканини (клітини крові на різних етапах дозрівання). Кровотворна тканина включає 3 клітинні лінії (еритроцитарний,лейкоцитарний і тромбоцитарний), за якими утворюються відповідно 3 групи клітин (еритроцити, лейкоцити і тромбоцити). Загальним предком цих клітин, є стовбурова клітина, яка запускає процес кровотворення. Якщо порушується процес утворення стовбурових клітин або їх мутація, то порушується процес утворення клітин по всьому 3 клітинним лініях.
Еритроцити – це червоні кров’яні клітини, містять гемоглобін, на ньому фіксується кисень, за допомогою якого харчуються клітини організму. При нестачі еритроцитів відбувається недостатнє насичення клітин і тканин організму киснем, в результаті чого проявляється різними клінічними симптомами.
Лейкоцити до них відносяться: лімфоцити, моноцити, нейтрофіли, еозинофіли, базофіли. Являють собою білі клітини крові, вони грають роль в захисті організму і виробленню імунітету. Їх недолік викликає зниження імунітету і розвиток різних інфекційних захворювань.
Тромбоцити – це кров’яні пластинки, які беруть участь в утворенні тромбу. Недолік тромбоцитів призводить до різних кровотеч.
Детальніше про види кров’яних клітин читайте в окремій статті пройшовши за посиланням.
Вплив ряду факторів призводить до мутації (зміна) гена відповідає за розвиток і дозрівання молодих (бластних) клітин крові (по еритроцитарного шляху, по лейкоцитарному і по тромбоцитарному шляху) або мутація стовбурової клітини (первісна клітина, яка запускає процес кровотворення), в результаті чого вони стають злоякісними (пухлинними). Швидке розмноження пухлинних клітин, порушує нормальний процес кровотворення і заміщення здорових клітин пухлиною. Фактори ризику, що призводять до лейкозу:
- Іонізуюча радіація: піддаються лікарі рентгенологи, після атомного бомбардування, променева терапія, ультрафіолетове випромінювання;
- Хімічні канцерогенні речовини: толуол, входить до складу фарб, лаків; пестициди використовуються в сільському господарстві; миш’як зустрічається в металургії; деякі лікарські препарати, наприклад: Хлорамфенікол та інші;
- Деякі види вірусів: HTLV (Т – лімфотропний вірус людини);
- Побутові фактори: вихлопи автомобілів, добавки в різні харчові продукти, куріння;
- Спадкова схильність до ракових захворювань;
- Механічні пошкодження тканин.
- При гострих лейкозах відзначаються 4 клінічних синдрому:
- Анемічний синдром: розвивається через нестачу вироблення еритроцитів, можуть бути присутніми безліч симптомів або деякі з них. Виявляється у вигляді втоми, блідості шкіри і склер, запаморочення, нудота, швидке серцебиття, ламкість нігтів, випадіння волосся, патологічне сприйняття запаху;
- Геморагічний синдром: розвивається в результаті нестачі тромбоцитів. Проявляється наступними симптомами: спочатку кровотечі з ясен, утворення синців, крововиливу в слизові оболонки (мова і інші) або в шкіру, в вигляді дрібних точок або плям. Надалі при прогресуванні лейкозу, розвиваються і масивні кровотечі, в результаті ДВС синдрому (дисеміноване внутрішньосудинне згортання крові);
- Синдром інфекційних ускладнень з симптомами інтоксикації: розвивається в результаті нестачі лейкоцитів і з подальшим зниженням імунітету, підвищення температури тіла до 390С, нудота, блювота, втрата апетиту, різке зниження ваги, головний біль, загальна слабкість. У хворого приєднуються різні інфекції: грип, пневмонія, пієлонефрит, абсцеси, і інші;
- Метастази – по току крові або лімфи пухлинні клітини потрапляють в здорові органи, порушуючи їх структуру, функції і збільшуючи їх в розмірі. В першу чергу метастази потрапляють в лімфатичні вузли, селезінку, печінку, а потім і в інші органи.
Мієлобластний гострий лейкоз, порушується дозрівання мієлобластній клітини, з якої, дозрівають еозинофіли, нейтрофіли, базофіли. Захворювання розвивається швидко, характеризується вираженим геморагічним синдромом, симптомами інтоксикації та інфекційними ускладненнями. Збільшення в розмірах печінки, селезінки, лімфатичних вузлів. У периферичної крові знижена кількість еритроцитів, виражене зниження лейкоцитів і тромбоцитів, присутні молоді (мієлобластні) клітини. Ерітробластний гострий лейкоз,уражуються клітини попередниці, з яких в подальшому повинні розвинутися еритроцити. Найчастіше зустрічається в літньому віці, характеризується вираженим анемічним синдромом, не спостерігається збільшення селезінки, лімфатичних вузлів. У периферичної крові знижена кількість еритроцитів, лейкоцитів і тромбоцитів, наявність молодих клітин (еритробластів). Монобластний гострий лейкоз, порушується вироблення лімфоцитів і моноцитів, відповідно вони будуть знижені в периферичної крові. Клінічно, проявляється, підвищенням температури і приєднанням різних інфекцій. Мегакаріобластний гострий лейкоз,порушується вироблення тромбоцитів. В кістковому мозку при електронній мікроскопії виявляють мегакаріобласти (молоді клітини, з яких утворюються тромбоцити) і збільшений вміст тромбоцитів. Рідкісний варіант, але частіше зустрічається в дитячому віці і володіє несприятливим прогнозом. Хронічний мієлолейкоз, посилене утворення мієлоїдних клітин, з яких утворюються лейкоцити (нейтрофіли, еозинофіли, базофіли), в результаті чого, рівень цих груп клітин буде підвищено. Довгий час може протікати безсимптомно. Пізніше з’являються симптоми інтоксикації (підвищення температури, загальна слабкість, запаморочення, нудота), і приєднання симптомів анемії, збільшення селезінки і печінки. Хронічний лімфолейкоз,посилене утворення клітин – попередниць лімфоцитів, в результаті рівень лімфоцитів в крові підвищується. Такі лімфоцити не можуть виконувати свою функцію (вироблення імунітету), тому у хворих приєднуються різні види інфекцій, з симптомами інтоксикації.
- Зниження рівня гемоглобіну (норма 120г / л);
- Зниження рівня еритроцитів (норма 3,5-5,5 * 1012 / л);
- Низькі тромбоцити (норма 150-400 * 109 / л);
- Ретикулоцити (молоді еритроцити) рівень зменшується або відсутні (норма 02-1%);
- Бластні (молоді) клітини> 20% при гострому лейкозі, а при хронічному може бути і менше (норма до 5%);
- Змінюється кількість лейкоцитів: у 15% хворих з гострим лейкозом збільшується> 100 * 109 / л, решта хворих можуть мати помірне збільшення або навіть зниження. Норма лейкоцитів – (4-9 * 109 / л);
- Зменшення числа нейтрофілів (норма 45-70%);
- Відсутність паличкоядерних лейкоцитів, еозинофілів і базофілів;
- Збільшення ШОЕ (норма 2-12мм / год).
- Біохімічний аналіз крові: неспецифічний метод, вказує на зміну показників в результаті ураження печінки, нирок:
- Підвищення рівня лактатдегідрогенази (норма 250 Од / л);
- Високий АСАТ (норма до 39 Од / л);
- Висока сечовина (норма 7,5 ммоль / л);
- Підвищення сечової кислоти (норма до 400 мкмоль / л);
- Підвищення білірубіну ˃20мкмоль / л;
- зниження фібриногену
- Зниження загального білка
- Зниження глюкози ˂ 3,5 ммоль / л.
- Мієлограма (аналіз пунктату кісткового мозку): є методом вибору для підтвердження гострого лейкозу
- Бласти (молоді клітини)> 30%;
- Низький рівень еритроцитів, лейкоцитів, тромбоцитів.
- Трепанобиопсия (гістологічне дослідження біоптату з повздошной кістки): не дозволяє точно поставити діагноз, а лише визначає розростання пухлинних клітин, з витісненням нормальних клітин.
- Цитохимические дослідження пунктату кісткового мозку: виявляє специфічні ферменти бластів (реакція на пероксидазу, ліпіди, глікоген, неспецифічну естераз), визначає варіант гострого лейкозу.
- Імунологічний метод дослідження: виявляє специфічні поверхневі антигени на клітинах, визначає варіант гострого лейкозу.
- УЗД внутрішніх органів: неспецифічний метод, виявляє збільшені печінку, селезінку та інші внутрішні органи з метастазами пухлинних клітин.
- Рентген грудної клітини: є, неспецифічним предметом, виявляє наявність запалення в легенях при приєднанні інфекції і збільшені лімфатичні вузли.
Лікування лейкозу проводиться в стаціонарі.
- Поліхіміотерапія, застосовується з метою протипухлинної дії:
Для лікування гострого лейкозу, призначається відразу декілька протипухлинних препаратів: Меркаптопурин, Лейкеран, Циклофосфан, Фторурацил та інші. Меркаптопурин приймається по 2,5 мг / кг маси тіла хворого (лікувальна доза), Лейкеран призначається в дозі 10 мг на добу. Лікування гострого лейкозу протипухлинними препаратами, триває 2-5 років на підтримуючих (менших) дозах;
- Трансфузійна терапія: еритроцитарна маса, тромбоцитарная маса, ізотонічні розчини, з метою корекції вираженого анемічного синдрому, геморагічного синдрому і дезінтоксикації;
- Загальнозміцнююча терапія:
- застосовується з метою зміцнення імунітету. Дуовит по 1 таблетці 1 раз на день.
- Препарати заліза, для корекції нестачі заліза. Сорбифер по 1 таблетці 2 рази на день.
- Імуномодулятори підвищують реактивність організму. Тималин, внутрішньом’язово по 10-20 мг 1 раз на день, 5 днів, Т-активін, внутрішньом’язово по 100 мкг 1 раз в день, 5 днів;
- Гормонотерапія: Преднізолон в дозі по 50 г в день.
- Антибіотики широкого спектра дії призначаються для лікування приєднують інфекцій. Имипенем по 1-2 г на добу.
- Радіотерапія застосовується для лікування хронічного лейкозу. Опромінення збільшеною селезінки, лімфатичних вузлів.
Має на увазі трансплантацію кісткового мозку. Перед операцією проводиться підготовка з імунодепресивними препаратами (Преднізолон), тотальне опромінення і хіміопрепарати. Пересадка спинного мозку забезпечує 100% одужання, але небезпечним ускладненням може бути відторгнення трансплантата, при його несумісності з клітинами господаря. Використання сольових пов’язок з 10% сольовим розчином (100 г солі на 1 літр води). Намочити лляну тканину в гарячому розчині, тканину трохи стискати, скласти в четвер, і накладати на хворе місце або пухлина, закріпити лейкопластиром. Настій з подрібнених голок сосни, суха шкіра лука, плоди шипшини, всі інгредієнти змішати, залити водою, і довести до кипіння. Настояти добу, процідити і пити замість води. Вживати соки з червоного буряка, граната, моркви. Їсти гарбуз. Настій з квіток каштана:взяти 1 столову ложку квіток каштана, залити в них 200 г води, закип’ятити і залишити настоюватися на кілька годин. Пити по одному ковтку на один прийом, необхідно випити 1 літр в день.
Добре допомагає в зміцненні організму, відвар з листя і плодів чорниці. Окропом приблизно 1 літр, залити 5 ложок листя і плодів чорниці, настояти кілька годин, випивати все за один день, приймати близько 3 місяців.