Остеомієліт – інфекційне запальне захворювання, при якому страждає не тільки кістка і кістковий мозок, а й весь організм в цілому. Щоб навчитися жити з таким діагнозом, необхідно знати всі тонкощі діагностики, лікування і профілактики цієї недуги.
На сьогоднішній день відомо, що захворювання частіше зустрічається у чоловіків, ніж у жінок, а також, що остеомієліт розвивається частіше у дітей і літніх людей, в порівнянні з молодими людьми і людьми середнього віку.
Класифікація захворювання
У медичній літературі існує кілька класифікацій остеомієліту. Перша з них розділяє захворювання на специфічний остеомієліт (виникає при туберкульозі кісток, сифілісі і бруцельозі), а також неспецифічний остеомієліт (викликається гнійними бактеріями, такими як золотистий стафілокок, стрептокок, кишкова паличка, іноді причиною можуть стати і грибки).
Відповідно до іншої класифікації, заснованої на шляху проникнення інфекції, виділяють екзогенні та ендогенний остеомієліт.
При ендогенному остеомієліті, іноді його можуть називати гематогенним, інфекція розноситься з віддалених ділянок за допомогою крові.
Таке явище може відбуватися при фурункулах, абсцесах, тонзиліті, синуситі та інших подібних інфекційних захворюваннях. При екзогенному остеомієліті інфекція в кістку потрапляє безпосередньо ззовні.
- вогнепальний;
- посттравматичний;
- післяопераційний;
- Контактний.
Однією з особливостей протікання захворювання є те, що на самому початку остеомієліт протікає в гострій формі. Залежно від успішності лікування може настати одужання або ж хвороба може перейти в хронічну фазу.
гострий остеомієліт
У медичній практиці цей термін використовується з 1831 року, коли його запровадив у практику Рейно. Залежно від причин виникнення захворювання воно має свої особливості.
Гострий гематогенний остеомієліт
Як правило, це захворювання характерно для дітей молодше одного року (30% всіх зафіксованих випадків). Найчастіше захворювання зачіпає трубчасті кістки. Медики виділяють три різні за течією форми гематогенного остеомієліту:
- Токсична форма;
- Місцева форма;
- Септик-піеміческіх.
Найбільш небезпечні токсична і септик-піеміческіх форми. При токсичній формі гострого гематогенного остеомієліту хвороба розвивається дуже швидко.
Сильно зростає температура, у хворого виникають судоми, він втрачає свідомість. Додатково до всього цього починається гостра серцева недостатність.
У той же час місцева симптоматика практично не проявляється і це сильно ускладнює постановку правильного діагнозу і призначення ефективного лікування.
Місцева форма остеомієліту протікає з меншою активністю, хоча температура тіла також підвищується, можливі судоми і втрата свідомості.
Для лікування гострого остеомієліту використовується комплексна терапія, в якій проводиться лікування антибіотиками, проводиться Відень, іммунокорреція і десенсибілізація. А також в комплексі лікування застосовується вітамінотерапія, а також анаболічні гормони.
Досить часто разом з консервативним лікуванням гострого остеомієліту медики змушені вдаватися до оперативного хірургічного втручання. У цьому випадку нерідко доводиться проводити іммобілізацію кінцівки.
Контактний гострий травматичний остеомієліт
Найчастіше ця форма остеомієліту проявляється через дві-три тижні після перелому або хірургічного втручання по усуненню наслідків травми. У розвитку захворювання головними є два фактори – дотримання правил асептики і антисептики при хірургічному втручанні, а також стан імунної системи пацієнта.
При відкритих переломах і вогнепальні поранення важливим стають і ступінь пошкодження прилеглих до району травми тканин. В ході хвороби медики виділяють як загальні, так і місцеві симптоми.

Найбільш дієвий і ефективний метод лікування травматичного остеомієліту це хірургічне втручання. В ході операції з рани знімають шви, видаляють некротичні ділянки, рану промивають і дренажний.
У деяких випадках проводиться іммобілізація ділянок. Обов’язковою в ході лікування остеомієліту в такій формі є і консервативна терапія в основі якої лежить застосування антибіотиків.
хронічний остеомієліт
Найчастіше хронічного остеомієліту схильні трубчасті кістки, особливо довгі кістки нижніх кінцівок. Хвороба характеризується чергуванням стану загострення зі станом затяжний ремісії. Запальний процес впливає не тільки на саму кістку (деформація), а й чинить руйнівну дію на прилеглі тканини і органи.

Дослідження показують, що гостру фазу провокують в основному грамположительная мікрофлора (стафілококи і пневмококи), проте у міру переходу в хронічну фазу зростає кількість представників грамнегативноюмікрофлори.
У посівах виявляються кишкова паличка, вульгарний протей, синьогнійна паличка тощо.
У перебігу захворювання першорядну роль відіграє стан імунної системи хворого, так хронічна форма більш характерна для ослаблених і виснажених хворобою людей.
Найчастіше гострий остеомієліт переходить в хронічну форму через 1-1,5 місяці після фіксації перших симптомів захворювання. При хронічному остеомієліті симптоми інтоксикації у хворого відсутні.
В області, яка вражена, часто зберігається свищ, через який йде гній, проте в деяких випадках свищі можуть закриватися. Шкіра в районі ураження має червоний відтінок, рідше вона синюшна.
У фазі загострення симптоми схожі з симптомами гострого остеомієліту, а закрилися раніше свищі відкриваються знову і через них гній починає виходити назовні.
Лікувати хронічний остеомієліт зобов’язані лікарі травматологи і ортопеди. Єдиної тактики лікування хвороби немає, вона визначається в залежності від стану хворого. У фазі загострення застосовуються антибіотики, а також проводиться стимуляція імунної системи і дренаж гнійних порожнин.
У деяких випадках, після того як вдається пригасити запальні процеси, доводиться проводити хірургічне втручання. Вважається, що чим більше застарілий остеомієліт у пацієнта, тим важче його лікувати. Зазвичай медики рекомендують оперативне лікування навіть у випадках вкрай запущених, оскільки процеси утворення гною дуже руйнівні для організму людини.
діагностика остеомієліту
Для того, щоб встановити діагноз остеомієліту необхідне проведення декількох діагностичних процедур:
- Лабораторні дослідження використовують для визначення вмісту лейкоцитів в крові, що є одним з ключових індикаторів правильності або помилковості в постановці діагнозу. Крім того, для діагностики остеомієліту важливі також показники ШОЕ і зміст С-реактивного білка;
- Мікробіологічні дослідження дають уявлення про характер збудника захворювання, однак для достовірності аналізу проба для досліджень повинна бути взята методом біопсії;
- Рентгенологічна діагностика може бути використана, однак слід пам’ятати, що дані рентгена, як мінімум, на два тижні не збігаються з реальними даними в силу того, що на рентгені не видно початок змін в структурі кістки, помітні зміни тільки при втраті 25-30% маси самої кістки;
- Магнітно-резонансна томографія є одним з кращих способів діагностики, який дозволяє не тільки виявити патологію, а й розрізнити інфекцію кісткової і м’язової тканини;
- Ультразвукова діагностика хороший і інформативний метод діагностики, який дозволяє визначити місця скупчення гною, а також дозволяє виявити дефекти кісток, які нерідкі при даному захворюванні.
Ускладнення, що виникають при остеомієліті
- Абсцеси (скупчення гною);
- Флегмони (попадання гною в довколишні тканини);
- Гнійний артрит (запалення суглоба і заповнення його порожнини гноєм);
- Мимовільні переломи кісток;
- Анкілоз (нерухомість в суглобах);
- Контрактура (нерухомість, викликана рубцовимм зрощування м’язів).
профілактика остеомієліту
Профілактика даного захворювання дуже проста і може бути зведена до двох правил:
- Будь-які рани слід негайно обробляти спиртом і намагатися не торкатися рани брудними руками;
- При переломах і інших серйозних пошкодженнях негайно слід звертатися за допомогою до лікаря.
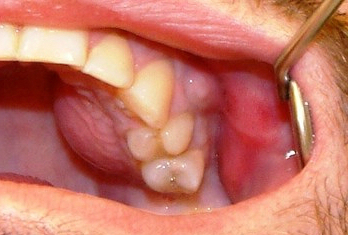
Остеомієліт щелепи. гострий остеомієліт
Остеомієліт щелепи – це інфекційний гнійно-некротичний процес, що розвивається в кістки і кістковому мозку щелепи, а також в навколишніх їх м’яких тканинах, на тлі попередньої сенсибілізації організма.Разберём кожен пункт визначення.
Процес інфекційний, викликається змішаною мікрофлорою, в основному золотистим і білим стафілококами, а також стрептококами, пневмококами, кишкової і тифозною паличками.
До слова, остеомієліт інших кісток скелета людини викликається одним збудником, який заноситься в кістку гематогенним шляхом. Найчастіше це стафілококи або стрептококи. Тому остеомієліт щелепи має свої відмінні риси в перебігу і клінічної картини, пов’язані з різноманітністю збудників.
Запалення кісткового мозку проходить з утворенням гною і некрозом кісткової тканини.
Крім ураження самої кістки можуть запалюватися і прилеглі м’які тканини, такі як ясна, слизова оболонка порожнини рота, жувальні і мімічні м’язи, слинні залози, шкірні покриви обличчя. У важких випадках розвиваються флегмони і абсцеси м’яких тканин обличчя. Тим самим, до хворобливого течією остеомієліту приєднується ще і клінічна картина ураження м’яких тканин.
Велику роль у розвитку остеомієліту грає загальний стан здоров’я людини. Не кожен періодонтит або періостит переходить в остеомієліт. Ослаблення захисних сил організму збільшує ризик розвитку остеомієліту.
Остеомієліт щелепи зустрічається частіше, ніж поразка інших кісток людського скелета. Це обумовлено наявністю декількох факторів , які можуть призвести до запалення альвеолярного відростка верхньої і тіла і нижньої щелепи:
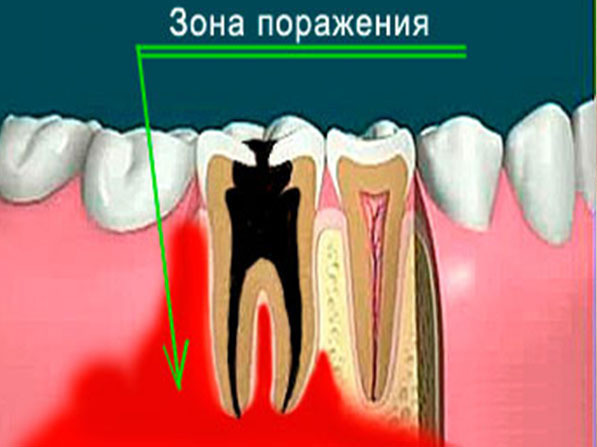
- Зуби. При ускладненнях карієсу, а саме гострих хронічних апікальних периодонтитах, інфекція через канал зуба потрапляє далі в простір кістки і з часом призводить до запалення кісткового мозку. А так як зубів кілька, то і роль цього фактора зростає пропорційно до їх кількості.
- Гарне кровопостачання щелепно-лицьової області. Наприклад, в тілі і альвеолярному відростку верхньої щелепи є велика кількість судин і їх анастомозів, що підвищує ризик гематогенного заносу інфекції в щелепу.
- Порожнини. Поблизу зубощелепної системи розташовані порожнини (верхнечелюстная пазуха, порожнину рота, порожнина носа), з яких збудники інфекції можуть потрапляти в кісткове речовина і викликати подальші ускладнення. Самі порожнини від кістки відмежовані тонким шаром м’яких тканин, що не сильно перешкоджає подальшому поширенню інфекції з порожнини в щелепу.
- Травми. Особа часто піддається травм різного характеру: побутові та спортивні травми, переломи щелеп, забиті місця. При переломах щелеп несвоєчасно і неадекватно надана допомога може призвести до потрапляння в рану інфекції та подальшого розвитку запалення або до Незрощення уламків і виникнення травматичного остеомієліту.
Класифікація остеомієліту щелеп
Класифікація остеомієліту щелеп:
- За етіології:
- інфекційний
- одонтогенний;
- Неодонтогенні.
- неінфекційний:
- інфекційний
- По течії:
- гострий;
- хронічний;
- Загострення хронічного.
- За локалізацією:
- Верхньої щелепи;
- Нижньої щелепи.
- За поширеністю:
Гострий остеомієліт щелепи
Гострий остеомієліт щелепи, як було зазначено в класифікації, може бути інфекційного (одонтогенний і Неодонтогенні) і неінфекційного походження – травматичний.
Розглянемо найбільш часто зустрічається гострий остеомієліт щелепи – одонтогенний.
Гострий одонтогенний остеомієліт щелепи
Гострий одонтогенний остеомієліт розвивається як ускладнення хронічного апікального періодонтиту (в період загострення) або гострого гнійного періоститу.
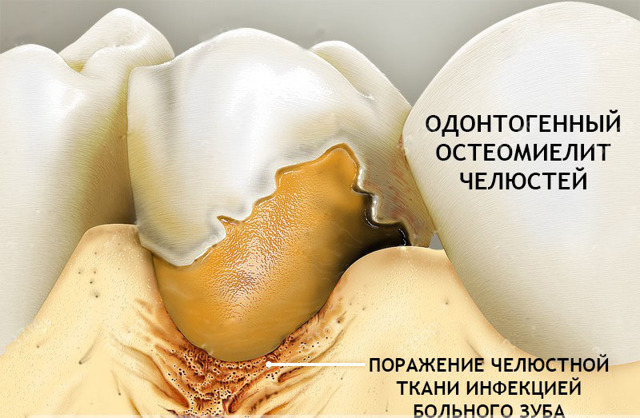
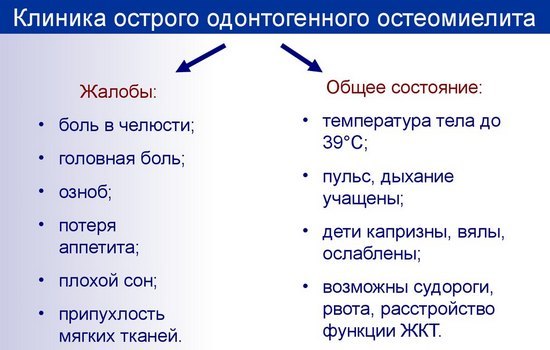
Гострий одонтогенний остеомієліт: симптоми
Симптоми гострого одонтогенного остеомієліту діляться на загальні і місцеві.
Загальні симптоми пов’язані з важкою інтоксикацією організму. У пацієнта підвищена температура до 39-40 ° С, протягом доби температура може змінюватися на 2-3 градуси. Пацієнт скаржиться на головний біль, слабкість, втрату апетиту. При тяжкому перебігу остеомієліту пацієнт може скаржитися на нудоту, блювоту, запор.
місцеві:
- Асиметрія особи, викликана набряком м’яких тканин,
- Блідість шкірних покривів,
- Регіонарні лімфатичні вузли запалені на стороні поразки, болючі при пальпації,
- Утруднення відкривання рота, ковтання слини і їжі,
- Обкладений язик, неприємний запах з рота,
- Рухливість декількох зубів,
- Біль при перкусії причинного зуба і поруч стоять інтактних зубів,
- Десна набрякла і гіперемована з двох сторін (вестибулярної і оральної),
- Часто ускладнюється абсцесами і флегмонами сусідніх м’яких тканин.
Діагностика остеомієліту щелепи
Діагностика остеомієліту щелепи проводиться комплексно, за показниками клінічних та лабораторних досліджень. Так само варто приділити увагу диференціальної діагностики.
Клінічні дослідження проводяться лікарем-стоматологом при огляді, їм виявляються загальні і місцеві симптоми захворювання, вказані вище.
Лабораторні дослідження:
- ШОЕ підвищено до 40-70 ммч,
- Лейкоцитоз, зсув лейкоцитарної формули вліво (при лейкопенії прогноз несприятливий, імунітет не справляється із запаленням самостійно),
- Позитивна проба на С-реактивний білок,
- Зменшення кількості альбумінів, підвищення вмісту глобулінів,
- Показники активності лужної і кислої фосфатази зростають пропорційно тяжкості захворювання.
Зміни в сечі:
- Поява білка, клітин крові,
- Гіалінові і зернисті циліндри.
На рентгенограмі немає будь-яких змін в кістки, крім уже наявних запальних процесів біля верхівки кореня або декількох коренів причинного зуба в перший тиждень захворювання. Найчастіше – «язики полум’я» хронічного гранулирующего періодонтиту. До кінця другого тижня кістка стає прозорішим через процеси деструкції.
Диференціальна діагностика проводиться з іншими видами остеомієліту (гематогенним, травматичним), гострим периоститом, добро і злоякісними новоутвореннями, ураженням тканин порожнини рота специфічними інфекційними захворюваннями: туберкульоз, сифіліс, актиномікоз.
Гострий одонтогенний остеомієліт нижньої щелепи
Гострий одонтогенний остеомієліт нижньої щелепи зустрічається частіше ураження верхньої щелепи, що пов’язано з особливостями її анатомічної будови.
Найчастіше причинними зубами виступають моляри і премоляри, і в такому випадку захворювання має дифузний характер. При періодонтит різців може розвинутися обмежений остеомієліт.
Деструкція кістки відбувається в великих масштабах, що нерідко призводить до патологічних переломів щелепи.
Крім ураження альвеолярної частини нижньої щелепи і її тіла, запалення можуть бути схильні до гілка і відростки нижньої щелепи. Гнійно-некротичний процес в цих структурах щелепи відрізняється несприятливим прогнозом, вираженими загальними симптомами захворювання.
Ще однією особливістю є часті ускладнення з боку м’яких тканин, що оточують нижню щелепу. Це пояснюється великою кількістю м’язів, безпосередньо прилеглих до кістки, і наявністю численних клітинних просторів.
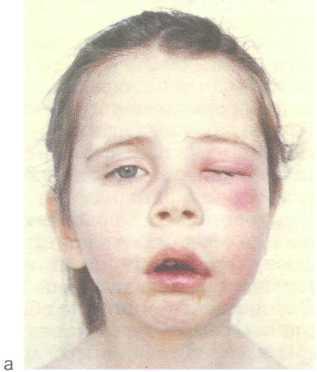
Гострий одонтогенний остеомієліт верхньої щелепи
Особливості перебігу гострого одонтогенного остеомієліту верхньої щелепи обумовлені анатомічною будовою кістки. Саме захворювання розвивається рідше, ніж на нижній щелепі. Причинними зубами є моляри і премоляри.
Інфекція від них також може призводити до запалення гайморових пазух. При розвитку остеомієліту від різців запальний набряк поширюється на верхню губу, іноді на перегородку і крила носа.
Якщо причинним зубом виявився ікло – запалюється вся подглазничная область.
Остеомієліт верхньої щелепи розвивається швидше, ніж нижньої щелепи, протікає легше, рідше ускладнюється флегмонами і абсцесами м’яких тканин. Нехарактерно поява свищів на шкірі.
Все це обумовлено меншою щільністю кістки, хорошою васкуляризацией, відсутністю безпосередньо прилеглих до кістки м’язів.
Гострий одонтогенний остеомієліт верхньої щелепи може поширюватися з альвеолярного відростка на тверде небо при ураженні латеральних різців та піднебінних коренів молярів.
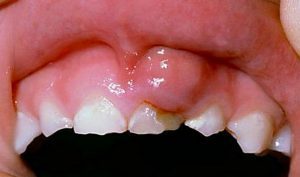
Лікування гострого одонтогенного остеомієліту щелепи
Лікування гострого одонтогенного остеомієліту щелепи проводиться комплексно – консервативно і хірургічно.
Головну роль відіграють хірургічні маніпуляції. У момент звернення пацієнта обов’язково видаляється вогнище інфекції в порожнині рота – зуб. Також проводиться первинна хірургічна обробка запаленої області. Забезпечується відтік гнійного ексудату періостотомію і накладенням дренажу.
Далі пацієнт проходить спостереження у щелепно-лицьового хірурга, приходить на перев’язки, дотримується рекомендацій лікаря.
За ними слід консервативне лікування:
- Антибіотики з урахуванням проведених посівів + перевагу тропний до кісткової тканини (лінкоміцин, кліндаміцин, доксициклін),
- Антигістамінні препарати,
- Анальгетики, антипіретики,
- Дезінтоксикаційна терапія,
- Спокій, постільний режим,
- Індивідуально підібрані вправи ЛФК, фізіотерапію.
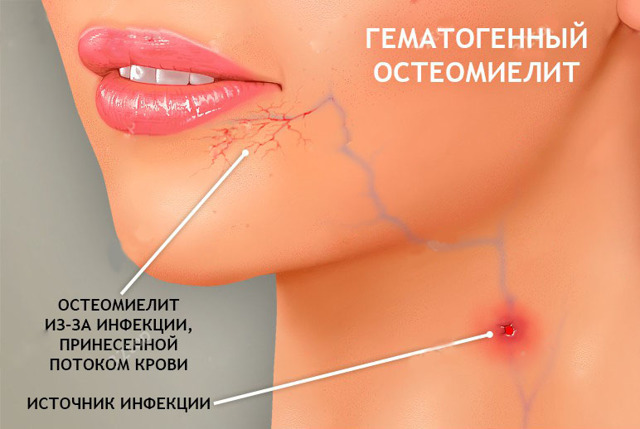
Гострий гематогенний остеомієліт щелепи
Гострий гематогенний остеомієліт щелепи розвивається при ураженні кісткового мозку інфекцією, занесеною в кістку по судинах від первинного вогнища, що знаходиться за межами щелепно-лицьової області.
Також мікроорганізми можуть потрапляти в щелепу контактним шляхом з запальних вогнищ на шкірі обличчя (фурункули, рожа).
Труднощі своєчасної діагностики призводить до переходу гострої стадії перебігу захворювання в хронічну.
Лікування буде проводитися так само, як і при одонтогенном остеомієліті, тільки видалення первинного вогнища проводить загальний хірург.
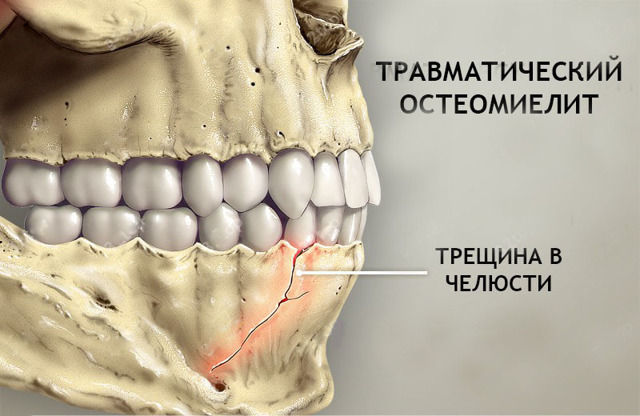
Гострий травматичний остеомієліт щелепи
Гострий травматичний остеомієліт щелепи частіше виникає на нижній щелепі.
Сприятливі фактори:
- Наявність зубів в лінії перелому кістки,
- Інфікування рани (закриті переломи майже ніколи не ускладнюються остеомієлітом),
- Неправильно виконана іммобілізація відламків (пізно, недостатньо довго, наявність перешкод).
Лікуванням є повторна іммобілізація відламків з усуненням причини розвитку запалення.
Виходячи і ускладнення гострого остеомієліту
Виходячи:
- Сприятливий – при своєчасному зверненні пацієнта до щелепно-лицьовому хірургу і адекватному лікуванні можливе повне одужання пацієнта.
- Несприятливий – при недостатньому лікуванні і пізньому зверненні пацієнта до лікаря може статися:
- Перехід гострого остеомієліту в хронічний,
- Деформація щелепи,
- Перелом щелепи, – відбувається при незначному фізичному впливі, від якого здорова щелепа не постраждала б,
- Ускладнення остеомієліту:
- Абсцеси і флегмони м’яких тканин обличчя,
- Тромбоз лицьових судин і кавернозного синуса,
- медіастиніт,
- сепсис,
- Летальний результат.
Статтю написав Кульба В.
Остеомієліт: симптоми, лікування остеомієліту
Остеомієліт (грец. Оsteo – «кістка»; myelo – «мозок»; -itis – «запалення») – інфекційне захворювання, при якому пошкоджується кістковий мозок і всі складові елементи кістки (окістя, губчаста речовина, компактне речовина).
Під час гнійно-некротичного процесу в кісткових тканинах, виділяється багато токсинів, які викликають серйозну інтоксикацію всього організму і супроводжуються високою температурою і сильним больовим синдромом.
Головною причиною розвитку цієї недуги є бактеріальні збудники:
- золотистий стафілокок,
- епідермальний стафілокок,
- стрептококи,
- грамнегативні ентеробактерії,
- синьогнійна паличка,
- гемофільна паличка,
- мікобактерія туберкульозу (паличка Коха).
Патогенні мікроорганізми можуть потрапляти в організм і викликати розвиток остеомієліту декількома шляхами:
- екзогенний – при безпосередньому потраплянні збудника в кістку при травмі, пораненні, відкритому переломі, гнійному запаленні прилеглих тканин або при оперативному втручанні;
- ендогенний (гематогенний) – з током крові при наявності в організмі вогнища хронічної інфекції (тонзиліт, карієс).
Залежно від механізму виникнення остеомієліту розрізняють:
- гематогенний,
- вогнепальний,
- післяопераційний,
- посттравматичний,
- контактний.
У більшості випадків причиною виникнення остеомієліту ставати золотистий стафілокок, який часто є причиною тонзиліту, карієсу або омфалита у новонароджених.
Найчастіше збудник остеомієліту пошкоджує:
- трубчасті кістки верхніх і нижніх кінцівок,
- кістки верхньої щелепи,
- кістки черепа,
- ребра і хребет.
Фактори, що сприяють розвитку остеомієліту:
- переломи кісток,
- пересадка суглобів,
- ниркова і печінкова недостатність,
- захворювання, що викликають ослаблення захисних сил організму (цукровий діабет, СНІД, хіміотерапія, пересадка органів),
- авітаміноз,
- часта зміна температурного режиму,
- наркоманія,
- захворювання периферичних судин і нервів.
Коли кісткова тканина пошкоджується патогенними мікроорганізмами, до запалених місць мігрують лейкоцити, які виділяють литические ферменти, які розкладають кістка.
Гній, що поширюється по кровоносних судинах, сприяє відторгненню некротизированной кісткової тканини, тим самим створюючи сприятливі умови для росту і розмноження патологічної мікрофлори.
Виникає гостре гнійне запалення, яке може перейти в фазу хронічного запалення.
Вогнепальна, посттравматичний і післяопераційний запалення є наслідком інфікування кісткової рани.
В такому випадку запальний процес розвивається в місці роздрібнених кісткових осколків, а не в закритому костномозговом каналі. Кістковий мозок інфікується від заражених прилеглих тканин.
Осколки відмирають і стають причиною нагноєння і освіти гнійних порожнин і свищів. Ці патологічні процеси перешкоджають утворенню нормальної кісткової мозолі.
симптоми остеомієліту
Клінічна картина остеомієліту багато в чому залежить:
- від виду збудника,
- від місця локалізації та поширення запального процесу,
- від віку і стану імунної системи пацієнта.
Гострий остеомієліт може мати 3 клінічні форми:
- септик-піеміческіх,
- місцева,
- токсична.
Першим симптомом септик-піеміческіх остеомієліту є лихоманка з температурою тіла до 39-400, супроводжується симптомами загальної інтоксикації (підвищена пітливість, слабкість, дратівливість, біль в м’язах, нудота, блювота, головний біль).
До симптомів загальної інтоксикації приєднується біль в кістки. Вона поступово змінює свій характер від ниючий до розпирала, причому посилення болю спостерігається при рухах.
Також відбуваються зміни і з належними тканинами: почервоніння, місцеве підвищення температури, набряк, шкірно-кісткові свищі з гнійними виділеннями.
Практично через 48-72 години після початку захворювання спостерігається порушення кислотно-лужного балансу організму (ацидоз):
- гіперкаліємія,
- гіперкальціємія,
- гіпонатріємія.
Також відбуваються зміни і зі згортання крові: гіперкоагуляція (підвищене згортання) змінюється гіпокоагуляцією (знижена здатність згущуватися), після якої настає фаза фібринолізу (розщеплення тромбів і кров’яних згустків).
Найчастіше хворіють остеомієліт в дитячому і літньому віці, у чоловіків це захворювання зустрічається в два рази частіше, ніж у жінок. У дітей найчастіше зустрічається гематогенний остеомієліт, тоді як у дорослих причиною є інфікована травма або оперативне втручання.
При токсичному остеомієліті захворювання розвивається блискавично з клінічною картиною гострого сепсису. Протягом перших 24 годин симптоми важкої інтоксикації наростають і супроводжуються:
- високою температурою тіла,
- менінгеальними симптомами,
- судомами і втратою свідомості,
- критичним зниженням артеріального тиску,
- наростаючою серцево-судинної недостатністю, яка часто закінчується летально.
В цьому випадку виникає утруднення з діагностування остеомієліту, тому що симптоми загальної інтоксикації наростають, а появи специфічних ознак захворювання значно відстає за часом появи.
При місцевому остеомієліті переважають симптоми запального процесу, локалізованого в м’яких і кісткових тканинах, що супроводжуються задовільним або середньотяжким станом хворого.
При гострому посттравматичному і вогнепальній остеомієліті клінічна картина залежить від локалізації вогнища запалення, своєчасної хірургічної обробки рани, стану імунної системи та віку хворого. Клінічна картина наростає поступово, 10-14 днів може турбувати нагноєння рани і тільки через 2 тижні наростають симптоми загальної інтоксикації.
Можливі ускладнення остеомієліту
При несвоєчасному або неадекватному лікуванні можливі такі ускладнення:
- сепсис,
- плеврит,
- деформації та переломи кісток,
- порушення структури і функції суглобів,
- утворення свищів і їх малігнізація,
- перехід запального процесу в хронічну форму,
- летальний результат.
діагностика остеомієліту
Від ранньої правильної діагностики та своєчасного призначення лікування залежить дуже багато чого, і навіть життя пацієнта. Виявити остеомієліт на ранній стадії допоможуть лабораторні та інструментальні методи діагностики:
- правильно зібраний анамнез захворювання (коли з’явилися перші ознаки хвороби і з чим пов’язані);
- електрорентгенографія – рентгенографічний метод, при якому отримують і вивчають рентгенівське зображення на зарядженої напівпровідниковій пластині;
- термографія – метод реєстрації інфрачервоного випромінювання людського тіла;
- пункція кістки з остеотонометріей – дослідження тканин з вогнища запалення, які беруться на аналіз за допомогою невеликої голки;
- обгрунтування диференційованих – вивчення будови кістки за допомогою введення контрастної речовини;
- рентгенографія – діагностика за допомогою рентгенівських променів;
- комп’ютерна томографія – діагностика за допомогою рентгенівських променів, які проходять комп’ютерну обробку, роблячи сканування тіла в горизонтальному і вертикальному положенні;
- фістулографія – рентгенографічний метод дослідження свищів, з використанням контрастної речовини;
- МРТ – комп’ютерний метод діагностики з використанням потужних магнітів, які реєструють і обробляють радіохвильової інформацію, перетворюючи її в знімки внутрішніх органів і систем;
- УЗД – діагностичний метод, при якому використовуються високочастотні хвилі;
- загальний аналіз крові та сечі – допомагає виявити запальні процеси в організмі за допомогою показників гемодинаміки.
лікування остеомієліту
Слід зауважити, що остеомієліт дуже важко піддається лікуванню. Іноді курс антибіотикотерапії тривати 4-5 місяців. Але навіть після зникнення клінічних симптомів і поліпшення стану хворого, можливий рецидив хвороби.
Лікування остеомієліту, як і його діагностика, повинні проводитися досвідченим фахівцем, лікарем хірургом або травматологом в умовах стаціонару. Лікування цього захворювання має бути комплексним:
- санація вогнища запалення,
- антибіотикотерапія,
- протизапальні препарати,
- дезінтоксикаційна терапія,
- активізація захисних сил організму, іммунностімуляція,
- іммобілізація ураженої частини тіла.
Ефективність лікування в першу чергу залежить від правильно призначеного антибіотика. Антибактеріальна терапія може тривати від декількох тижнів до декількох місяців і має багато побічних ефектів. Але препарати саме цієї групи здатні повернути пацієнта до повноцінного життя.
В особливо важких випадках показано оперативне лікування, метою якого є очищення і санація рани, видалення відмерлих тканин і дренаж.
При несвоєчасному та неправильному лікуванні гострий остеомієліт може перейти в хронічну форму, періодично нагадуючи про себе рецидивами у вигляді свищів, виразок, секвестрів, несправжніх суглобів.
Після інтенсивного стаціонарного лікування хворому призначають курс фізіотерапевтичних процедур і ЛФК. Лікувальна фізкультура показана для загальнотонізуючої ефекту, для відновлення функцій ураженої частини тіла і стимуляції трофічних процесів в тканинах. З фізіотерапевтичних процедур показано:
- УВЧ-терапія,
- інфрачервона лазеротерапія,
- електрофорез,
- парафінотерапія,
- озокеритотерапия,
- високочастотна магнітотерапія.
Всі ці процедури спрямовані на відновлення функції і харчування пошкодженої частини тіла. Не менш важливу роль в лікуванні остеомієліту грає здоровий спосіб життя і збалансоване харчування. Додатково призначають вітаміни групи В, С, РР.

Для повного відновлення рекомендовано санаторно-курортне лікування, яке спрямоване не тільки на відновлення функцій, але і на очищення організму після тривалого стаціонарного лікування. При лікуванні остеомієліту добре зарекомендували себе такі клімактеричні і бальнеолікувальні курорти:
- Сочі,
- П’ятигорськ,
- Хмільник,
- Баден-Баден,
- Нішка-Баня.
Як вже говорилося вище, остеомієліт вимагає тривалого лікування і ретельного догляду. Повне одужання можливе, але воно залежить від багатьох факторів:
- вік хворого,
- тяжкість ураження,
- своєчасна діагностика і лікування.
профілактика остеомієліту
Говорити про ефективне лікування остеомієліту можна, тільки якщо протягом 2-3 років після першого виявлення захворювання вдалося уникнути рецидиву. Але, як каже одна з головних заповідей медицини: «Захворювання легше попередити, ніж потім лікувати». Щоб попередити остеомієліт, необхідно:
- вести здоровий і активний спосіб життя,
- забезпечити повноцінний сон і відпочинок,
- уникати стресів,
- збалансовано харчуватися,
- зміцнювати імунну систему,
- вчасно лікувати вогнища інфекції (карієс, гайморит),
- при травмах або вогнепальних пораненнях необхідно вчасно звертатися за медичною допомогою,
- при підвищенні температури тіла і появі інших симптомів потрібно звертатися в лікарню, щоб, займаючись самолікуванням, чи не покалічити все життя.
Остеомієліт – серйозне інфекційне захворювання, яке вимагає зусиль не тільки від лікуючого лікаря, а й від самого хворого. Як говорить народна мудрість: «Порятунок потопаючих – справа рук самих потопаючих».
Щоб перемогти таке серйозне захворювання, недостатньо адекватного лікування і зусиль з боку медперсоналу.
Повноцінна і здорове життя безпосередньо залежить від морального настрою і віри в своє одужання самого пацієнта.
гострий остеомієліт
Гострий остеомієліт – недуга, для якого характерно розвиток бактеріального запалення кісткового мозку і всіх структурних частин кістки.
Небезпека хвороби полягає в розмаїтті течії – від безсимптомного до блискавичного. Основним джерелом патології виступають хвороботворні мікроорганізми, проникаючі в кістку і призводять до виникнення гнійного процесу.
Крім цього, виділяють кілька механізмів розвитку і факторів.
Клінічна картина буде дещо відрізнятися в залежності від форми перебігу недуги та кістки, яка була вражена. Головними симптомами прийнято вважати больовий синдром, набряклість і патологічне почервоніння проблемної області.
Оскільки хвороба має досить специфічну симптоматику, то діагностика грунтується на даних, отриманих лікарем під час фізикального огляду та інструментальних обстеженнях, серед яких рентгенівські знімки.
Лікування в переважній більшості випадків хірургічне, але здійснюється на тлі консервативних методик.
Етіологія
В даний час патогенез розвитку запалення всіх складових кістки залишається не до кінця вивченим. Однак клініцистами прийнято виділяти кілька теорій, які поетапно описують розвиток недуги. Проте кожна з них має свої позитивні і негативні сторони, чому не може вважатися основною.
Таким чином, існують такі теорії:
- емболіческая – полягає в зниженні швидкості кровотоку в капілярах, через що збільшується ймовірність утворення тромбів, що може привести до некрозу. Проникнення патологічних агентів власне і призводить до розвитку гострого гнійного остеомієліту;
- алергічна – під час тривалих досліджень було встановлено, що бактерії самі по собі призводять до розвитку запального процесу приблизно в 18% випадків, однак при отриманні навіть незначної травми відбувається асептичне запалення. У підсумку це призводить до повного припинення кровотоку, прогресуванню набряклості м’яких тканин і збільшення ураженої площі;
- нервово-рефлекторна – така теорія ґрунтується на тому, що під впливом деяких несприятливих факторів, зокрема стресу, протікання будь-якого важкого недуги, розвивається рефлекторний спазм кровоносних судин.
У деяких випадках привести до патології може одночасний вплив декількох бактерій.
Крім цього, на розвиток подібного захворювання можуть вплинути як ендогенні, так і екзогенні чинники.
Ендогенні або внутрішні причини полягають в тому, що збудник інфекції проникає в кровотік з первинного вогнища, який може бути локалізована в:
- оболонці носоглотки;
- ротової порожнини;
- ранах на шкірному покриві;
- джерелах латентної інфекції;
- областях потертостей або попрілостей – саме це найчастіше призводить до виникнення подібного недуги у дітей раннього віку, яким ще не виповнився один рік.
Факторами ризику, що сприяють появі гострого гематогенного остеомієліту, виступають:
- всі інфекційні процеси вірусного генезу;
- запальні недуги, що протікають як в гострій, так і в хронічній формі;
- переохолодження;
- нераціональне харчування;
- вітамінна недостатність;
- широкий спектр станів, які супроводжуються зниженням опірності імунної системи.
Екзогенні, т. Е. Зовнішні джерела розвитку запалення представлені перенесеними раніше:
- травмами;
- вогнепальними пораненнями;
- хірургічними операціями.
У вищевказаних ситуаціях інфекційний джерело проникає в кістку в двох випадках – безпосередньо із зовнішнього середовища або через інфікування оточуючих тканин. Це означає, що запалення не передували формування первинного вогнища.
Крім цього, спровокувати розвиток запалення кістки при гострому остеомієліті можуть:
- великі опіки і обмороження;
- протікання цукрового діабету або туберкульозу;
- тривале голодування;
- надмірне фізичне перевтома;
- розлади з боку психоемоційного стану;
- лікування злоякісних новоутворень за допомогою хіміотерапії.
Класифікація
За способом проникнення в людський організм патологічного агента захворювання ділиться на:
- гострий гематогенний остеомієліт – у дітей він діагностується частіше, ніж у дорослих. При цьому інфекція потрапляє в кровотік з інших вогнищ. Має кілька різновидів – септик-піеміческіх, місцеву та токсичну форму;
- гострий екзогенний остеомієліт – буває посттравматичного, контактного, вогнепальної та післяопераційного походження.
Окремим різновидом вважається гострий одонтогенний остеомієліт , який складається в інфекційному ураженні щелепи, з подальшим утворенням гнійно-некротичного процесу.
Примітно те, що такий тип запалення кістки діагностується у представників чоловіків у віковій категорії старше тридцяти п’яти років.
Основною причиною формування виступає некоректне проведення стоматологічних процедур або операцій, на тлі чого збільшується кількість патогенних бактерій.
Залежно від того, яка щелепу залучена в патологію, розрізняють:
- гострий остеомієліт нижньої щелепи – найчастіший тип недуги, який діагностується в 85% з усієї кількості встановлення подібного діагнозу;
- гострий остеомієліт верхньої щелепи – спостерігається в 15% і відрізняється тим, що протікає набагато легше вищевказаної форми.
Ще одна класифікація ділить запалення кістки на типове і атиповий перебіг.
За типом збудника гострий остеомієліт буває:
- специфічним – обумовлюється впливом конкретного типу бактерії, наприклад, збудником пневмонії, гонореї, сифілісу, бруцельозу або туберкульозу;
- неспецифічним – розвивається на тлі негативного впливу паличок, грибків і коків.
остеомієліт
За поширеністю запалення хвороба може бути:
- генералізованої;
- локалізованої.
симптоматика
Клінічні ознаки гострого остеомієліту діляться на дві категорії – загальні і специфічні. Перша група поділяється на симптоми локальної і генералізованої форми.
Таким чином, загальні локальні прояви представлені:
- підвищенням температури до 38.5 градусів;
- набряками і нездоровим почервонінням шкірного покриву, розташованої в області запалення кістки;
- сильним больовим синдромом;
- відчуттям жару і пульсації у вогнищі запалення;
- виділенням гною;
- дискомфортом і болем під час руху;
- значним обмеженням рухової функції.
При гострому остеомієліті генералізованої характеру симптоматика буде наступною:
- лихоманка і озноб;
- сильні больові відчуття в області ураженого сегмента, які присутні постійно;
- слабкість і розбитість;
- інтенсивні головні болі;
- підвищене потовиділення;
- розлад процесу сечовипускання;
- напади втрати свідомості;
- блідість шкіри.
Специфічні симптоми повністю залежать від вогнища інфекційного процесу, але вони будуть максимально подібними до загальних клінічними ознаками.
Септик-піеміческіх тип гострого гематогенного остеомієліту характеризується:
- незначним підвищенням температури;
- ознаками інтоксикації організму;
- ознобами;
- прискорене блювотними позивами;
- постійними головними болями;
- маячних станом;
- розвитком гемолітичної жовтяниці;
- появою хворобливості з чіткою локалізацією.
Ознаки місцевого різновиду гематогенного гострого остеомієліту нічим не відрізняються від загальної симптоматики.
Токсична різновид недуги має блискавичний перебіг, що виражається в наступних симптомах:
- різке зростання температури;
- зниження кров’яного тонусу;
- судомні напади;
- періоди втрати свідомості;
- прояви серцево-судинної недостатності.
Гострий одонтогенний остеомієліт щелеп проявляється такими ознаками:
- різке виникнення гострої хворобливості з того боку щелепи, в якій локалізується вогнище інфекції;
- поширення хворобливості в область скронь, чола і носових пазух;
- підвищення температури;
- рясне виділення холодного і липкого поту;
- сильний озноб;
- загальне нездужання.
Клініка гострого одонтогенного остеомієліту
діагностика
У зв’язку з тим, що хвороба має досить специфічну симптоматику, з постановкою діагнозу проблем не виникає. Однак значну допомогу в цьому процесі надають лабораторно-інструментальні обстеження пацієнта.
Проте клініцисту, перш за все, потрібно самостійно виконати кілька маніпуляцій, серед яких:
- вивчення історії хвороби та збір життєвого анамнезу хворого – для встановлення шляху проникнення джерела інфекції;
- ретельний фізикальний огляд, спрямований на оцінку стану шкірного покриву над ураженої кісткою і пальпацію проблемної області. При цьому лікар звертає увагу на реакцію людини;
- детальне опитування пацієнта – для встановлення ступеня вираженості симптоматики та отримання повної інформації щодо перебігу такого захворювання.
Серед лабораторних діагностичних заходів варто виділити:
- загальноклінічний аналіз крові – звертають увагу на ШОЕ і кількість лейкоцитів. Можливо виявлення гемолітичної анемії, яка розвивається при генералізованої формі запалення;
- загальний аналіз урини – для пошуку ознак протікання запального процесу і ниркової недостатності. Також спостерігається підвищення білка в сечі і зниження її відносної щільності;
- біохімію крові – аналіз покаже зміна її складу.
Основу діагностики складають наступні інструментальні обстеження:
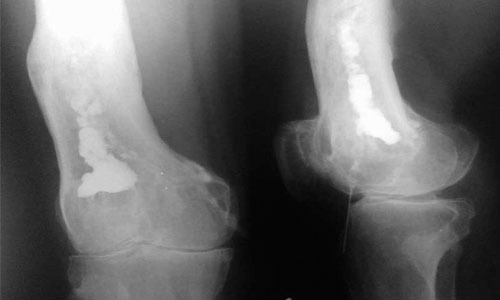
- рентгенографія запаленої кістки в кількох проекціях – рентгенологічні ознаки починають проявлятися через два тижні з моменту розвитку недуги у дорослих, через п’ять діб у дітей. При цьому визначається наявність потовщення окістя, нечіткість контурів і присутність зон ущільнення;
- УЗД, КТ та МРТ проблемної області;
- діагностична пункція кістки – полягає в паркані гнійної рідини з вогнища запалення, що необхідно для встановлення збудника хвороби.
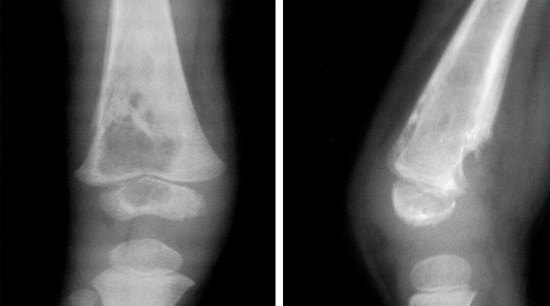
Остеомієліт на рентгенівському знімку
лікування
Найбільш ефективною схемою терапії гострого остеомієліту щелепи або будь-який інший локалізації полягає в здійсненні цілого комплексу терапевтичних методів, які включають в себе:
- прийом лікарських препаратів;
- проходження фізіотерапевтичних процедур;
- дотримання щадного раціону;
- хірургічне втручання.
Медикаментозне лікування спрямоване на використання:
- фізіологічних розчинів, які вливають внутрикостно;
- антибактеріальних засобів протягом двох місяців;
- місцевих протимікробних засобів, зокрема мазей або порошків;
- вітамінних комплексів;
- імуномодуляторів.
Найбільш ефективними фізіотерапевтичними процедурами вважаються:
- лікарський електрофорез із застосуванням антибіотиків;
- ультрафіолетове опромінення;
- УВЧ.
Лікування гострого гематогенного остеомієліту за допомогою дієти полягає у виконанні таких правил:
- збагачення раціону білками, кальцієм і залізом;
- часте і дробове споживання їжі;
- третину меню повинні складати свіжі фрукти, дієтичне м’ясо і кисломолочна продукція;
- рясний питний режим;
- приготування страв шляхом варіння і пропарювання, гасіння і запікання.
Решта рекомендації надає лікар-дієтолог.
Крім цього, консервативна терапія спрямована на:
- іммобілізацію кінцівки;
- проходження курсу лікувального масажу.
Гострий гематогенний остеомієліт у дітей і дорослих усувається за допомогою:
- видалення зуба;
- санації джерела інфекції;
- лікувального шинування.
шинування зубів
Однак без здійснення лікарського втручання неоперабельні методики не будуть ефективними. Хірургічне лікування гострого одонтогенного остеомієліту, гематогенной і екзогенної його форми полягає в висічення будь-якого гнійного вогнища.
ускладнення
Всі наслідки хвороби діляться на загальні і місцеві. Перша категорія представлена:
Серед місцевих ускладнень варто виділити:
- патологічний перелом або вивих;
- анкілоз і контрактури;
- аррозівное крововилив;
- деформацію ураженої кістки або порушення процесу її зростання;
- формування помилкового суглоба.
Гострий і хронічний остеомієліт – це два поняття тісно пов’язаних між собою. Ігнорування симптоматики гострого запального процесу призводить до хронізації недуги, а лікування в таких випадках буде набагато складніше.
Профілактика і прогноз
Для того щоб не зросла кількість пацієнтів з подібним діагнозом, необхідно дотримуватися таких правил профілактики:
- правильно і збалансовано харчуватися;
- уникати тривалого переохолодження;
- своєчасно лікувати стоматологічні патології;
- по можливості уникати травм кінцівок;
- не допускати фізичного і емоційного перевтоми;
- кілька разів на рік проходити повний профілактичний огляд.
Що стосується прогнозу, то для кожного пацієнта він буде індивідуальним, тому що залежить від форми і характеру протікання хвороби, а також наявності ускладнень. Хронічний остеомієліт у дитини або дорослого практично не піддається лікуванню, а наслідки нерідко призводять до летального результату.
Гострий остеомієліт: лікування, діагностика, симптоми
Остеомієліт частіше уражається стегнова, великогомілкова і плечова кістка, а також нижня і верхня щелепа, хребці. Більш схильні до цього захворювання чоловіки.
Основна причина хвороби – проникнення інфекції в кісткову тканину через кров (гематогенно), а також внаслідок травми або оперативного втручання.
Всі фактори, за якими з’являється остеомієліт, можна розділити на 2 групи: ендогенні та екзогенні. У першому випадку інфекція проникає в кровотік з вогнища інфікування. Це можуть бути рани на шкірі, фурункули, гнійники, потертості, попрілості, пошкодження слизової носоглотки і рота.
До екзогенних факторів належать травми і операції. В результаті відкритих переломів остеомієліт з’являється в 17% випадків.
Збудники остеомієліту:
- стафілококи (у 80% випадків);
- стрептококи;
- гонококи;
- кишкові палички;
- клебсієли;
- пневмококи;
- синьогнійної палички.
Після потрапляння патогенних мікроорганізмів інфекційний процес протікає саме в кістки.
Сприятливі фактори:
- вірусні інфекції;
- запальні захворювання;
- фізичні перевтоми;
- стреси;
- гіповітаміноз;
- незбалансоване харчування, суворі дієти;
- обмороження чи опіки;
- алергічні реакції;
- травми, які супроводжуються пошкодженням окістя і кісткової тканини;
- застосування хіміотерапії.
симптоми
Симптоматика хвороби залежить від способу проникнення інфекції і ступеня пошкодження кісткової тканини. Спочатку виникають загальні симптоми, а через 2-5 днів – місцеві прояви.
При гострому остеомієліті з’являються такі ознаки:
- температура тіла до 38-40 ˚С;
- озноб і лихоманка;
- підвищення потовиділення;
- слабкість;
- головний біль;
- розладсечовипускання;
- блідість шкірного покриву.

Виразність симптомів може залежати від імунітету пацієнта. Якщо організм ослаблений, велика ймовірність токсичного шоку і втрати свідомості.
З місцевих симптомів можна відзначити набряклість, больовий синдром, відчуття жару і пульсацію в області запального процесу, обмеження рухової активності.
види
Залежно від способу проникнення інфекції гострий остеомієліт буває двох видів – гематогенний і екзогенний. Згідно обсягом запального процесу, існує локалізований і генералізований вид.
гематогенний
Інфекція потрапляє в кров з віддалених вогнищ запалення. Це можуть бути інфіковані рани, абсцеси, флегмони, фурункули. Мікроби проникають в системний кровотік. Найчастіше вражаються трубчасті довгі кістки, оскільки у них широка судинна мережу. Характерно множинне ураження кісткових структур.
Швидке розмноження патогенних мікроорганізмів в губчастої речовини кістки і посилення симптоматики відбувається при дії несприятливих чинників.
Найбільш схильні до гострого гематогенному остеомієліту діти у віці до 1 року. Для дорослих пацієнтів дана форма хвороби – рідкість.
Існує 3 форми гематогенного остеомієліту:
- Септик-піеміческіх. Для даної форми характерно раптове і гостре розвиток. Симптоми – підвищення температури до фебрильних показників (39-40 ° С), ознаки інтоксикації, озноб, лихоманка, блювота, головний біль. Пацієнт може марити, розвивається гемолітична жовтяниця. Через 2 дні після появи перших симптомів з’являється сильний біль в області ураженої кістки, активні рухи кінцівкою стають неможливими. Наростає набряк і гіперемія. Висока ймовірність розвитку артриту.
- Місцева. Симптоматика менш виражена, ніж при септик-піеміческіх формі. Загальний стан пацієнта погіршується незначно, виражені симптоми місцевого запалення.
- Токсична. Дана форма зустрічається рідко. Вона небезпечна важкими наслідками, оскільки розвивається блискавично. Виражені симптоми сепсису – висока температура тіла, зниження артеріального тиску, судоми, токсикоз, серцево-судинна недостатність, втрата свідомості. Місцеві ознаки виражені слабо.
екзогенний
Дана форма остеомієліту з’являється в результаті травм, перенесених операцій та вогнепальних поранень. У всіх випадках гнійне запалення поширюється на всі ділянки кістки. Симптоми з’являються через 2-3 тижні після травматичного впливу.
ознаки:
- слабкість:
- озноб;
- підвищення фебрильною температури тіла;
- нудота;
- головний біль;
- хворобливість, набряк і місцева гіпертермія в області поразки;
- гнійні виділення з рани.
діагностика
Діагностика може бути утруднена. На рентген-знімках зміни у дорослих пацієнтів видно через 2-3 тижні після розвитку хвороби, у немовлят – на 4-5 добу.
Обов’язково проводять пальпацію ураженої ділянки, беруть аналіз крові і сечі.
На ранніх стадіях можна виявити потовщення окістя, зміна контурів кістки, ділянки ущільнення. У міру прогресування з’являються секвестри. Крім рентгенологічного обстеження, інформативним є УЗД, КТ та МРТ. За необхідності проводиться пункція кісткового мозку.
лікування
Пацієнти підлягають госпіталізації. На час терапії важлива іммобілізація пошкодженої частини тіла. Лікування тривале, тривалістю близько місяця. Ще півроку піде на відновлення.
Важливо почати лікування якомога швидше, поки не розвинулися ускладнення. Комплексна терапія передбачає:
- лікування антибіотиками – Цефалоспорин, Цефуроксим, Оксациллин або Линкомицин;
- детоксикаційну терапію – Полиглюкин, Реополиглюкин, Гемодез, Неогемодез;
- прийом імуномодуляторів – Тималин, Гамма-Глобулін, Левамізол;
- антиоксидантну терапію – Ксімедон;
- застосування анаболічних гормонів – Анаполон, Параболін;
- вітамінотерапію – підійдуть препарати, які містять фолієву кислоту, цинк, магній, кальцій, вітаміни B і C;
- фізіотерапевтичні процедури – лазерне опромінення крові, УФО крові, плазмоферез і гемосорбції.
Одночасно з консервативним лікуванням застосовується оперативне. Воно полягає у видаленні гнійно-некротичних ділянок, розтині флегмон і гнійників. Порожнина промивається і дренується. Внутрішньокістково вводяться антисептики і антибіотики.
У більшості випадків вдаються до секвестректоміі або підокісній резекції. Після оперативного втручання використовують скелетневитягування і апарат Ілізарова.
профілактика
Найбільш важливо дотримуватися профілактичних заходів пацієнтам, у яких є інфекційні захворювання або відкриті рани. рекомендації:
- вчасно лікувати інфекційні захворювання (це стосується навіть гаймориту, карієсу, стоматиту та інших хвороб);
- захищати шкірний покрив від обморожень і опіків;
- ретельно обробляти рани;
- збалансовано харчуватися;
- загартовуватися, вживати вітаміни;
- вести здоровий спосіб життя.
Якщо з’явився біль в м’язах і кістках або без причини підвищилася температура тіла, потрібно відвідати терапевта. Прогноз остеомієліту залежить від своєчасності надання медичної допомоги. У запущених випадках можливі переломи, дефекти кісток, анкілози і ракові зміни.
Оксана Білокур, лікар
остеомієліт
Остеомієліт – це інфекційне ураження кістки.
симптоми остеомієліту
При гострому запаленні симптоми остеомієліту включають: підвищення температури, озноб, появу болю в області поразки, набряк і почервоніння шкіри навколо ураженої кістки. При хронічній формі симптоми остеомієліту можуть бути не виражені. Запідозрити інфекцію в цьому випадку дозволяють ознаки хронічного запалення – загальна слабкість, наявність які довго не загоюються ран.
форми остеомієліту
Остеомієліт може протікати в гострій і хронічній формі. При хронічному остеомієліті можливе утворення свищів, через які виділяються гній і кісткові секвестри.
причини остеомієліту
У більшості випадків остеомієліт викликає стафілококова інфекція. Інфекція потрапляє в кістку з прилеглих тканин або із загального кровотоку. З кровотоком бактерії можуть потрапити в кістку з будь-якої частини тіла. Це може статися при пневмонії або, наприклад, інфекції сечового тракту.
Часто причиною остеомієліту стає протезування суглобів або відкрита інфікована рана, як наприклад, трапляється у хворих на діабет, які страждають синдромом діабетичної стопи. Попадання інфекції безпосередньо в кістку можливо при її травматичному пошкодженні (переломи, вогнепальні поранення, оперативні втручання).
У дітей частіше уражаються довгі трубчасті кістки кінцівок. У дорослих частіше розвивається остеомієліт хребців.
діагностика остеомієліту
Діагноз остеомієліту ставить лікар-хірург на підставі огляду та результатів лабораторних та інструментальних методів дослідження Всім хворим з підозрою на остеомієліт виконують загальний і біохімічний аналізи крові, загальний аналіз сечі.
При остеомієліті в загальному аналізі крові виявляють підвищення рівня лейкоцитів і інші ознаки інфекційного процесу. Пошкодження кістки виявляють при рентгенологічному дослідженні, КТ або МРТ.
Для визначення типу інфекційного агента виконують біопсію кістки під контролем рентгена.
лікування остеомієліту
Лікування остеомієліту проводять в більшості випадків в стаціонарних умовах. Залежно від поширеності і тяжкості ураження хворим проводять дренування ураженої області з видаленням гною і некротизованих ділянок кістки. Всім хворим проводять антибактеріальну терапію.
Антибіотик призначають з урахуванням чутливості бактерій, що викликали запалення. Лікування остеомієліту в більшості випадків вимагає внутрішньовенного введення антибактеріальних препаратів протягом тривалого часу (від 4 до 6 тижнів).
При наявності ознак загальної інтоксикації може бути призначена інфузійна терапія.
ускладнення остеомієліту
Остеомієліт може ускладнитися некрозом ділянки кістки, септичним артритом – при переході інфекційного процесу на довколишній суглоб або сепсисом – при генералізації інфекції. У дітей при ураженні зони росту кістки можливо скорочення кінцівки після перенесеного остеомієліту.
профілактика остеомієліту
До заходів профілактики остеомієліту відносять, перш за все, профілактику інфікування будь-якої рани, лікування всіх вогнищ хронічної інфекції і загальне зміцнення організму.