У числі різних причин невиношування вагітності істміко-цервікальна недостатність (ІЦН) займає важливе місце. При її наявності ризик невиношування збільшується майже в 16 разів.
Загальна частота ІЦН при вагітності становить від 0,2 до 2%.
Ця патологія – головна причина невиношування вагітності у другому триместрі (близько 40%) і передчасних пологів – в кожному третьому випадку.
Вона виявляється у 34% жінок зі звичним мимовільним абортом. На думку більшості авторів, майже 50% пізніх втрат вагітності обумовлені саме істміко-цервікальної неспроможністю.

У жінок же з доношеною вагітністю пологи при ІЦН нерідко мають стрімкий характер, що негативно впливає на стан дитини. Крім того, стрімкі пологи дуже часто ускладнюються значними розривами родових шляхів, що супроводжуються масивними кровотечами. ІЦН – що це таке?
Визначення поняття і чинники ризику
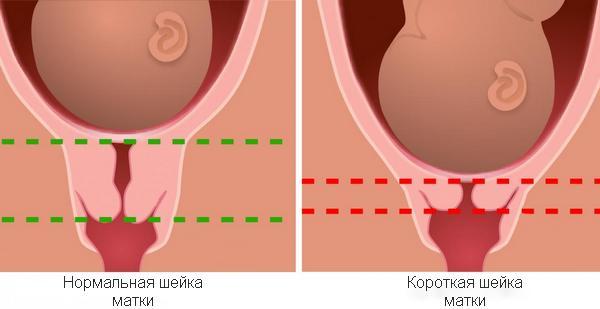
Істміко-цервікальна недостатність являє собою патологічне передчасне скорочення шийки матки, а також розширення її внутрішнього зіву (м’язове «запирательное» кільце) і цервікального каналу в результаті підвищення під час вагітності внутриматочного тиску. Це може стати причиною випадання в піхву плодових оболонок, їх розриву і втрати вагітності.
Причини розвитку ІЦН
Відповідно до сучасних уявлень основними причинами неповноцінності шийки матки є три групи факторів:
- Органічна – формування рубцевих змін після травматичного пошкодження шийки.
- Функціональна.
- Вроджена – генітальний інфантилізм і пороки розвитку матки.
Найбільш частими провокуючими факторами є органічні (анатомо-структурні) зміни. Вони можуть виникати в результаті:
Функціональний фактор представлений:
- диспластическими змінами в матці;
- яєчникової гипофункцией і підвищеним вмістом в організмі жінки чоловічих статевих гормонів (гиперандрогения);
- підвищеним вмістом в крові релаксину у випадках багатоплідності, індукування овуляції гонадотропними гормонами;
- довгостроково поточними хронічними або гострими запальними захворювання внутрішніх статевих органів.
Факторами ризику є також вік понад 30 років, надмірна маса тіла і ожиріння, синдром полікістозних яєчників, екстракорпоральне запліднення.
У зв’язку з цим слід зазначити, що профілактика ІЦН полягає в корекції наявної патології і у виключенні (по можливості) причин, що викликають органічні зміни шийки матки.
Клінічні прояви і можливості діагностики
Поставити діагноз ІЦН досить важко, за винятком випадків грубих посттравматичних анатомічних змін і деяких аномалій розвитку, оскільки існуючі в даний час тести не є повністю інформативними і достовірними.
Основною ознакою при діагностиці більшість авторів вважають зменшення довжини шийки матки. Під час вагінального дослідження в дзеркалах ця ознака характеризується млявими краями зовнішнього зіву і зяянням останнього, а внутрішній зів вільно пропускає палець гінеколога.
Діагноз до вагітності встановлюється в разі можливості введення в цервікальний канал в період секреторною фази розширювача №6.
Визначення стану внутрішнього зіву бажано здійснювати на 18-й – 20-й день від початку менструації, тобто в другій фазі циклу, за допомогою гістеросальпінгографії, при якій визначається ширина внутрішнього зіву.
У нормі його величина дорівнює 2,6 мм, а прогностично несприятлива ознака – 6-8 мм.
Під час самої вагітності, як правило, будь-яких скарг жінки не пред’являють, а клінічні ознаки, що дозволяють припустити про можливість загрози переривання, зазвичай відсутні.
У рідкісних випадках можливі такі непрямі симптоми ІЦН, як:
- відчуття дискомфорту, «розпирання» і тиску в нижніх відділах живота;
- колючі болі в області піхви;
- виділення зі статевих шляхів слизового або сукровичного характеру.
В період спостереження в жіночій консультації чимале значення щодо діагностики та тактики ведення вагітної має такий симптом, як пролабирование (випинання) плодового міхура. При цьому про ступінь загрози переривання вагітності судять по 4 ступенями розташування останнього:
- I ступінь – над внутрішнім зівом.
- II ступінь – на рівні внутрішнього зіва, але візуально не визначається.
- III ступінь – нижче внутрішнього зіву, тобто в просвіті каналу шийки, що свідчить вже про пізньому виявленні її патологічного стану.
- IV ступінь – в піхву.
Таким чином, критеріями попередньої клінічної діагностики ІЦН і включення пацієнток до груп ризику є:
- Дані анамнезу про наявність в минулому малоболезненних викиднів на пізніх термінах гестації або швидких передчасних пологів.
- Звичне невиношування. При цьому береться до уваги, що кожна наступна вагітність завершувалася передчасними пологами на все більш ранніх гестаційних терміни.
- Настання вагітності після тривалого періоду безпліддя і використання ЕКО.
- Наявність пролабирования плодових оболонок в каналі шийки матки в кінці попередньої вагітності, що встановлюється за даними анамнезу або з картки диспансерного обліку, що знаходиться в жіночій консультації.
- Дані вагінального дослідження і огляду в дзеркалах, під час яких визначаються ознаки розм’якшення вагінального відділу шийки і його вкорочення, а також пролабирование плодового міхура у піхву.
Однак в більшості випадків навіть виражений ступінь пролабування плідного міхура протікає без клінічних ознак, особливо у первісток, в зв’язку з закритим зовнішнім зевом, а фактори ризику не вдається виявити аж до виникнення родової діяльності.
У зв’язку з цим УЗД при ІЦН з визначенням довжини шийки матки і ширини її внутрішнього зіву (цервікометрія) набуває високу діагностичне значення. Більш вірогідною є методика ехографічного дослідження за допомогою трансвагінального датчика.
Як часто потрібно робити цервікометрію при ІЦН?
Вона здійснюється в звичайні скринінгові терміни вагітності, відповідні 10-14, 20-24 і 32-34 тижнях.
У жінок зі звичним невиношуванням в другому триместрі у випадках явного наявності органічного фактора або при підозрі на можливість наявності посттравматичних змін з 12 до 22 тижня вагітності рекомендується проводити динамічне дослідження – щотижня або 1 раз в два тижні (в залежності від результатів огляду шийки в дзеркалах ). При припущенні про наявність функціонального фактора цервікометрія здійснюється з 16 тижнів гестації.
Критеріями оцінки даних ехографічного дослідження, переважно на підставі яких здійснюється остаточна діагностика і обирається лікування ІЦН при вагітності, є:
- У першо- та повторновагітних на терміни менше 20-и тижнів довжина шийки, що становить 3 см, є критичною в плані загрозливого мимовільного переривання вагітності. Такі жінки потребують інтенсивного спостереження і включенні в групу ризику.
- До 28 тижнів при багатоплідній вагітності нижня межа норми довжини шийки становить у першовагітних 3,7 см, у повторновагітних – 4,5 см.
- Норма довжини шийки у багато здорових вагітних і жінок з ІЦН на 13-14 тижнях – від 3,6 до 3,7 см, а на 17-20 тижнях шийка з недостатністю коротшає до 2, 9 см.
- Абсолютний ознака невиношування, при якому вже потрібна відповідна хірургічна корекція при ІЦН – це довжина шийки матки, що становить 2 см.
- Ширина внутрішнього зіву в нормі, складова до 10-му тижні 2,58 см, рівномірно збільшується і до 36-му тижні досягає 4,02 см. Прогностичне значення має зменшення показника відношення довжини шийки до її діаметру в області внутрішнього зіву до 1,12 -1,2. У нормі цей параметр дорівнює 1,53-1,56.
У той же час, на варіабельність всіх цих параметрів впливають тонус матки і її скорочувальна активність, низьке плацентарний прикріплення і ступінь внутриматочного тиску, що створюють певні труднощі в інтерпретації результатів в плані диференціальної діагностики причин загрози переривання вагітності.
Способи збереження і пролонгування вагітності
При виборі методів і препаратів для корекції патології у вагітних необхідний диференційований підхід.
Такими методами є:
- консервативні – клінічні рекомендації, лікування препаратами, застосування пессарія;
- хірургічні методи;
- їх поєднання.
Клінічні рекомендації при ІЦН
Включає психологічний вплив шляхом роз’яснення можливості благополучного виношування і пологів, і значення виконання всіх рекомендацій гінеколога.
Даються поради щодо виключення психологічних навантажень, ступеня фізичної активності в залежності від вираженості патології, можливості проведення декомпрессионной гімнастики.
Не дозволяються носіння вантажів вагою понад 1 – 2-х кг, тривала ходьба і т. Д.
Чи можна сидіти при ІЦН?
Тривале перебування в сидячому положенні, так само, як і вертикальне положення взагалі, сприяє підвищенню внутрішньочеревного і внутрішньоматкового тиску. У зв’язку з цим протягом дня бажано частіше і довше перебувати в горизонтальному положенні.
Як правильно лежати при ІЦН?
Відпочивати необхідно на спині. Ніжний кінець ліжка повинен бути піднятий. У багатьох випадках рекомендується строгий постільний режим з дотриманням, переважно, зазначеного вище положення. Всі ці заходи дозволяє знизити ступінь внутриматочного тиску і ступінь ризику пролабирования плодового міхура.
медикаментозна терапія
Лікування починають з проведення курсу протизапальної та антибактеріальної терапії препаратами з фторхінолонової або цефалоспоринових групи третього покоління з урахуванням результатів попереднього бактеріологічного дослідження.
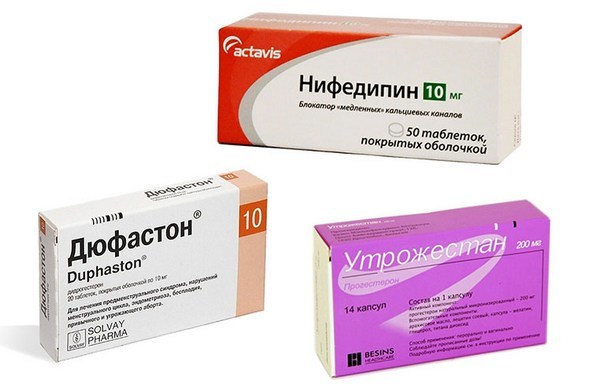
Для зниження тонусу матки і, відповідно, внутриматочного тиску, призначаються такі спазмолітичні препарати, як Папаверин всередину або в свічках, Но-шпа всередину, внутрішньом’язово або внутрішньовенно крапельно.
При їх недостатньої ефективності застосовується токолітична терапія, що сприяє значному зниженню маткової скорочувальної здатності.
Отімальним токолітиками є Ніфедипін, що володіє найменшими числом побічних ефектів і незначною їх виразністю.
Крім того, при ІЦН рекомендується зміцнення шийки матки Утрожестаном органічного походження до 34 тижнів вагітності, а при функціональній формі за допомогою – препарату Прогінова до 5-6 тижнів, після чого призначається Утрожестан до 34 тижнів.
Замість Утрожестана, діючим компонентом якого є прогестерон, можуть бути призначені аналоги останнього (Дюфастон, або дидрогестерон).
У випадках наявності гіперандрогенії базовими препаратами в програмі лікування є глюкокортикоїди (Метипред).
Хірургічні та консервативні методи корекції ІЦН
Чи може подовжиться шийка при ІЦН?
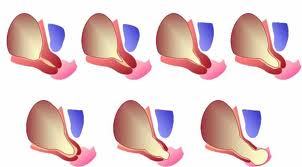
З метою збільшення її довжини і зменшення діаметра внутрішнього зіву застосовуються також такі методи, як хірургічний (накладення швів) і консервативний у вигляді установки перфорованих сіліконовоих акушерських песаріїв різних конструкцій, що сприяють зміщенню шийки матки у напрямку до крижів і утриманню її в цьому положенні. Однак в більшості випадків подовження шийки до необхідної (фізіологічної для даного терміну) величини не відбувається. Використання хірургічного методу і пессарія здійснюють на тлі гормональної і, якщо необхідно, антибактеріальної терапії.
Що краще – шви або пессарий при ІЦН?
Процедура установки пессарія, на відміну від хірургічної методики накладення швів, відносно проста в сенсі технічного виконання, не вимагає застосування знеболювання, легко переноситься жінкою і, головне, не викликає порушення кровообігу в тканинах. Його функція полягає в зниженні тиску плодового яйця на неспроможну шийку, збереженні слизової пробки і зниженні ризику інфікування.
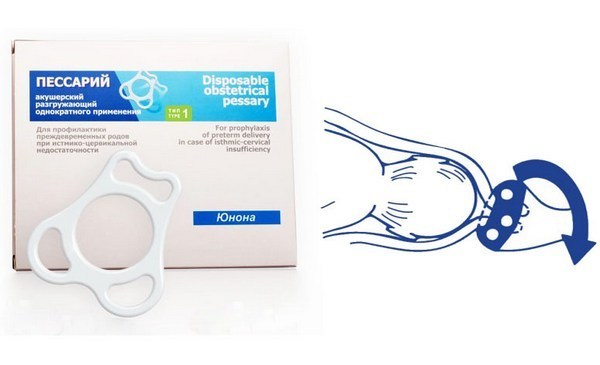
Акушерський розвантажує пессарий
Однак застосування будь-якої методики вимагає диференційованого підходу. При органічній формі ІЦН накладення кругових або П-образних (краще) швів доцільно в терміни 14-22 тижнів вагітності.
При наявності у жінки функціональної форми патології акушерський пессарий можна встановлювати в терміни від 14 до 34 тижнів. У разі прогресування укорочення шийки матки до 2,5 см (і менше) або збільшення діаметра внутрішнього зіву до 8 мм (і більше) додатково до песарії накладаються хірургічні шви.
Видалення пессарія і зняття швів при ПЦС здійснюється в умовах стаціонару на 37-й – 38-й тижнях вагітності.
Таким чином, ІЦН є однією з найбільш частих причин переривання вагітності до 33 тижнів.
Ця проблема вивчена в достатній мірі і адекватно коригуватися ІЦН в 87% і більше дозволяє досягти бажаних результатів.
У той же час, методи корекції, способи контролю їх ефективності, а також питання про оптимальні терміни хірургічного лікування по теперішній час залишаються дискусійними.
Істміко-цервікальна недостатність
Істміко-цервікальна недостатність – порушення, пов’язане з відкриттям шийки матки ще в процесі ембріогенезу, що призводить до мимовільного аборту або передчасного розродження. Клінічно дана патологія зазвичай ніяк не проявляється, іноді можлива поява незначного болю і почуття розпирання, виділення слизу з кров’ю. Для визначення патологічних змін і підтвердження діагнозу використовується ультразвукове сканування. Медична допомога полягає в установці в піхву кільця Мейера (спеціального пессарія) або хірургічному накладення швів. Також показана медикаментозна терапія.
Читайте також: Припливи при клімаксі – що це таке і ка до лікувати?
Істміко-цервікальна недостатність (ІЦН) – патологія вагітності, що розвивається внаслідок ослаблення м’язового кільця, розташованого в зоні внутрішнього зіву і нездатного утримати плід і його оболонки. В акушерстві такий стан зустрічається у кожної десятої пацієнтки, зазвичай виникає у другому триместрі, рідше діагностується після 28 тижнів вагітності.
Небезпека ІЦН полягає у відсутності ранньої симптоматики при тому, що дане патологічний стан може приводити до загибелі плоду на пізніх термінах або настання передчасних пологів. Якщо у жінки спостерігається звичне невиношування вагітності, приблизно в чверті клінічних випадків причиною такого стану є ІЦН.
При ІЦН спостерігається зниження м’язового тонусу з області внутрішнього зіву, що призводить до його поступового розкриття. В результаті частина плодових оболонок опускається в просвіт шийки матки.
На даному етапі істміко-цервікальна недостатність являє реальну загрозу для дитини, так як навіть незначна навантаження або активні рухи можуть викликати порушення цілісності плодового міхура, наступні передчасні пологи або загибель плода.
Крім цього, при ІЦН можливе занесення інфекції до плоду, оскільки в статевих шляхах завжди присутня певна мікрофлора.
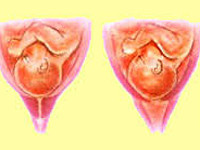
Істміко-цервікальна недостатність
Етіологія ІЦН полягає в зниженні тонусу м’язових волокон, які формують матковий сфінктер. Його основна роль – підтримання шийки матки в закритому стані аж до настання пологової діяльності.
При ІЦН даний механізм порушується, що призводить до передчасного розкриття цервікального каналу. Найчастіше причиною ІЦН стають травматичні ушкодження шийки матки в анамнезі.
Імовірність розвитку ІЦН підвищується у жінок, які перенесли пізні аборти, розриви, оперативні роди (накладання акушерських щипців).
Істміко-цервікальна недостатність часто виникає після плодоразрушающіх операцій, пологів в тазовому передлежанні і хірургічних втручань на шийці матки. Всі ці чинники обумовлюють травматизацію цервікса і можливе порушення розташування м’язових волокон відносно один одного, що в результаті сприяє їх неспроможності.
Також причиною ІЦН можуть стати вроджені аномалії, пов’язані з неправильним будовою органів репродуктивної системи вагітної жінки.
Досить рідко зустрічається вроджена ІЦН, визначити яку можна навіть при відсутності зачаття – в подібному випадку в момент овуляції буде відзначатися розкриття шийного каналу більш ніж на 0,8 см.
Істміко-цервікальна недостатність нерідко спостерігається на тлі гіперандрогенії – підвищеного вмісту чоловічих статевих гормонів в крові пацієнтки. Збільшення ймовірності розвитку патології відзначається при поєднанні цієї проблеми з дефіцитом продукції прогестерону.
Обтяжливим фактором при ІЦН є багатоплідність. Поряд з підвищеним тиском на шийку матки в подібних випадках часто виявляється збільшення продукції гормону релаксину.
З цієї ж причини істміко-цервікальна недостатність іноді діагностується у пацієнток, яким проводилася індукція овуляції гонадотропінами.
Імовірність розвитку даної патології підвищується при наявності великого плода, багатоводдя, присутності у пацієнтки шкідливих звичок, виконанні важкої фізичної роботи в період виношування.
https://www.youtube.com/watch?v=aqB0WwnM68o
З урахуванням етіології можна виділити два види ІЦН:
- Травматична . Діагностується у пацієнток, в анамнезі яких присутні операції і інвазивні маніпуляції на цервікальному каналі, які потягли за собою утворення рубця. Останній складається з сполучнотканинних елементів, які не витримують підвищення навантаження при тиску плоду на шийку матки. З цієї ж причини можлива травматична істміко-цервікальна недостатність у жінок з розривами в анамнезі. ІЦН даного виду проявляється переважно в 2-3 триместрі, коли вага вагітної матки стрімко підвищується.
- Функціональна . Зазвичай така істміко-цервікальна недостатність провокується розладом гормонального фону, викликається гиперандрогенией або недостатньою продукцією прогестерону. Дана форма нерідко виникає після 11 тижнів ембріогенезу, що обумовлено початком функціонування залоз внутрішньої секреції у плода. Ендокринні органи дитини продукують андрогени, які в сукупності з речовинами, синтезуються в організмі жінки, призводять до ослаблення м’язового тонусу і передчасного відкриття шийного каналу.
Клінічно істміко-цервікальна недостатність, як правило, ніяк не проявляється. При наявності симптомів ознаки патології залежать від терміну, на якому виникли зміни.
У першому триместрі про ІЦН може свідчити кровомазання, що не супроводжується болем, в рідкісних випадках поєднується з незначним дискомфортом.
На пізніх етапах (після 18-20 тижнів ембріогенезу) ІЦН призводить до загибелі плоду і, відповідно, викидня. Виникає кровомазання, можливий дискомфорт в попереку, животі.
Особливість ІЦН полягає в тому, що навіть при своєчасному відвідуванні акушера-гінеколога через відсутність явної симптоматики виявити патологічні зміни непросто.
Обумовлено це тим, що рутинно в ході кожної консультації об’єктивний гінекологічний огляд не здійснюється, щоб зменшити ймовірність занесення патогенної мікрофлори. Однак навіть в ході гінекологічного дослідження запідозрити прояви ІЦН вдається не завжди.
Приводом для проведення інструментальної діагностики може послужити надмірне розм’якшення або зменшення довжини шийки. Саме ці симптоми часто вказують на почалася істміко-цервікальної недостатність.
УЗ-сканування – самий інформативний метод у виявленні ІЦН. Ознакою патології є вкорочення шийки матки.
У нормі цей показник варіює і залежить від етапу ембріогенезу: до 6 місяців вагітності він становить 3,5-4,5 см, на пізніх термінах – 3-3,5 см. При ІЦН зазначені параметри змінюються в меншу сторону.
Про загрозу переривання або передчасної появи дитини на світ свідчить вкорочення каналу до 25 мм.
V-подібне відкриття шийки – характерна ознака ІЦН, який спостерігається як у народжували, так і у родили пацієнток. Виявити такий симптом вдається при проведенні ультразвукового моніторингу.
Іноді для підтвердження діагнозу під час сканування виконується проба з підвищенням навантаження – хвору просять покашляти або трохи тиснуть на дно маткової порожнини. У народжували пацієнток істміко-цервікальна недостатність іноді супроводжується збільшенням просвіту шийки на всьому протязі.
Якщо жінка відноситься до групи ризику або має непрямі ознаки ІЦН, проводити моніторинг слід двічі на місяць.
При ІЦН показаний повний спокій. Важливо захистити вагітну жінку від негативних факторів: стресів, шкідливих умов праці, інтенсивних фізичних навантажень.
Питання про умови подальшого ведення вагітності вирішує акушер-гінеколог з урахуванням стану пацієнтки та вираженості патологічних змін.
Консервативна допомогу при ІЦН передбачає установку в піхву кільця Мейєра, яке зменшує тиск плоду на шийку матки. Процедуру рекомендується проводити в період ембріогенезу 28 тижнів і більше при незначному відкритті зіва.
https://www.youtube.com/watch?v=rGHQLDQxLa8
Хірургічне втручання при ІЦН дозволяє з великою ймовірністю доносити немовляти до потрібного терміну. Маніпуляція передбачає накладення на шийку шва, що попереджає її передчасне відкриття.
Операція здійснюється під наркозом, для її виконання необхідні наступні умови: ознаки цілісності плодових оболонок і життєдіяльності плода, термін вагітності до 28 тижнів, відсутність патологічних виділень і інфекційних процесів з боку статевих органів.
Шви і пессарий при ІЦН видаляють після досягнення періоду ембріогенезу 37 тижнів, а також в разі настання пологів, розкриття плодового міхура, формування свища або виникнення кровомазання.
В ході консервативної терапії і в післяопераційному періоді пацієнткам з істміко-цервікальної недостатністю призначаються антибактеріальні препарати, що дозволяють попередити розвиток інфекції.
Також показано використання спазмолітиків, при гіпертонусі матки – токолитики. При функціональній формі ІЦН додатково можуть застосовуватися гормональні засоби.
Розродження можливо через природні статеві шляхи.
Прогноз і профілактика ІЦН
При ІЦН жінка може доносити малюка до передбачуваної дати пологів. Через слабкий м’язового сфінктера збільшується ризик стрімких пологів, коли існує ймовірність розвитку даного стану вагітних госпіталізують в акушерське відділення.
Профілактика ІЦН передбачає своєчасне обстеження та лікування виявлених захворювань (особливо гормональних) ще на етапі планування зачаття. Після запліднення пацієнтка повинна нормалізувати режим праці і відпочинку. Важливо виключити стресові фактори, важку роботу.
Фахівцям слід уважно стежити за станом жінки і як можна раніше визначити, чи входить вона до групи ризику по розвитку ІЦН.
Істміко-цервікальна недостатність: профілактика і лікування
Істміко-цервікальна недостатність є однією з причин невиношування вагітності. На її частку припадає 30-40% всіх пізніх мимовільних викиднів і передчасних пологів.
Істміко-цервікальна недостатність (ІЦН) – це недостатність або неспроможність перешийка і шийки матки, при якій вона коротшає, розм’якшується і відкривається, що може привести до мимовільного викидня.
При нормально протікає вагітності шийка матки грає роль м’язового кільця, який утримує плід і не дає йому раніше терміну покинути порожнину матки.
У міру прогресування вагітності відбувається зростання плоду, збільшується кількість навколоплідних вод, і це призводить до підвищення внутрішньоматкового тиску.
При ІЦН шийка матки не здатна впоратися з таким навантаженням, при цьому оболонки плодового міхура випинаються в канал шийки матки, інфікуються мікробами, після чого розкриваються, і вагітність переривається раніше покладеного терміну. Дуже часто викидень відбувається в другому триместрі вагітності (після 12 тижнів).
Симптоми ІЦН дуже мізерні, так як в основі захворювання лежить розкриття шийки матки, яке протікає без больових відчуттів і кровотечі. Вагітну можуть турбувати відчуття тяжкості внизу живота, прискорене сечовипускання, рясні слизові виділення зі статевих шляхів. Тому дуже важливо вчасно повідомити про дані симптомах лікаря акушера-гінеколога, який веде вагітність.
ІЦН: причини виникнення
Через виникнення виділяють органічну і функціональну істміко-цервікальної недостатність.
Органічна ІЦН виникає після перенесених абортів, вискоблювання порожнини матки.
Під час цих операцій відбувається розширення каналу шийки матки спеціальним інструментом, в результаті чого може відбутися травматизація шийки матки. До органічної ІЦН також можуть привести розриви шийки матки під час попередніх пологів.
При поганому загоєнні швів на місці розривів утворюється рубцева тканина, яка не може забезпечити повноцінне закриття шийки матки в наступну вагітність.
Функціональна ІЦН спостерігається при гіперандрогенії (підвищеного вироблення чоловічих статевих гормонів). Під дією андрогенів відбувається розм’якшення і вкорочення шийки матки.
Ще однією причиною формування функціональної ІЦН є недостатня функція яєчників, а саме, дефіцит прогестерону (гормону, що підтримує вагітність).
Пороки розвитку матки, великий плід (вага понад 4 кг), багатоплідна вагітність також сприяють виникненню функціональної ІЦН.
ІЦН: діагностика захворювання
До вагітності дане захворювання виявляється лише в тих випадках, коли є грубі рубці або деформації на шийці матки.
Найчастіше істміко-цервікальна недостатність вперше діагностується після самовільного переривання першої вагітності. Методом виявлення ІЦН є вагінальне дослідження. У нормі під час вагітності шийка матки довга (до 4 см), щільна, відхилена до заду і її зовнішній отвір (зовнішній зів) закрито.
При ІЦН спостерігається вкорочення шийки матки, її розм’якшення, а також розкриття зовнішнього і внутрішнього зіву. При вираженій ІЦН при огляді шийки матки в дзеркалах можуть бути виявлені звисають оболонки плодового міхура. Стан шийки матки також можна оцінити при ультразвуковому дослідженні.
За допомогою ультразвукового датчика, який лікар вводить в піхву, проводиться вимірювання довжини шийки матки і оцінюється стан внутрішнього зіва. Довжина шийки матки, яка дорівнює 3 см, вимагає проведення додаткового ультразвукового дослідження в динаміці.
А якщо довжина шийки матки становить 2 см, то це є абсолютною ознакою ІЦН і вимагає відповідної хірургічної корекції.
Читайте також: Правильне ведення вагітності – вибираємо клініку і лікаря
Вагітній жінці рекомендується обмежити фізичні та психо-емоційні навантаження, утримуватися від статевого життя протягом усього періоду вагітності, а також не займатися спортом.
У деяких ситуаціях показано призначення препаратів, що знижують тонус матки (токолитики).
Якщо причиною функціональної ІЦН з’явилися гормональні порушення, проводять їх корекцію, призначаючи гормональні препарати.
Виділяють два методи лікування ІЦН: консервативний (нехірургічний) і хірургічний.
Нехірургічний метод лікування має ряд переваг в порівнянні з хірургічним. Метод бескровен, простий і безпечний для матері та плоду. Його можна застосовувати в амбулаторних умовах на будь-якому терміні вагітності (до 36 тижнів). Даний метод застосовують при незначних змінах з боку шийки матки.
Нехірургічна корекція ІЦН проводиться за допомогою пессарія – акушерського кільця (це конструкція особливої анатомічної форми з замикаючим кільцем для шийки матки).
Пессарій надаватися на шийку матки, за рахунок чого зменшується навантаження і перерозподіляється тиск на шийку матки, тобто він виконує роль своєрідного бандажа. Методика постановки пессарія проста, не вимагає знеболювання і добре переноситься вагітної.
При застосуванні цього методу пацієнтка застрахована від технічних погрішностей, які можуть спостерігатися при хірургічному лікуванні.
Після процедури установки вагітна жінка повинна перебувати під динамічним наглядом лікаря.
Кожні 3-4 тижні беруться мазки з піхви на флору, оцінюється стан шийки матки за допомогою УЗД. Пессарій видаляють в 37-38 тижнів вагітності. Витяг відбувається легко і безболісно.
У разі появи кров’яних виділень або при розвитку родової діяльності пессарий видаляють достроково.
В даний час розроблені різні методи оперативного лікування ІЦН.
При грубих анатомічних змінах шийки матки, обумовлених старими розривами (якщо це єдина причина невиношування), необхідне оперативне лікування поза вагітності (пластика шийки матки). Через рік після проведення операції жінка може планувати вагітність.
Показаннями до операції під час вагітності є наявність в анамнезі мимовільних викиднів, передчасних пологів, а також прогресуюча недостатність шийки матки: її в’ялість, вкорочення, збільшення зяяння зовнішнього зіву або всього каналу шийки матки.
Хірургічну корекцію ІЦН не проводять при наявності захворювань, при яких вагітність протипоказана (важкі захворювання серцево-судинної системи, нирок, печінки та ін.
); при виявлених вадах розвитку плода; при повторюваних кров’яних виділеннях зі статевих шляхів.
У більшості випадків при ІЦН порожнину матки інфікована бактеріями через порушення запирательной функції шийки матки. Тому перед хірургічною корекцією шийки матки обов’язково проводять дослідження мазка з піхви на флору, а також бактеріологічний посів або дослідження виділень статевих шляхів методом ПЛР. При наявності інфекції або патогенної флори призначають лікування.

Хірургічний метод лікування полягає в накладенні на шийку матки швів зі спеціального матеріалу. З їх допомогою допоможе запобігти подальшому розкриття шийки матки, в результаті вона здатна впоратися зі зростаючим навантаженням.
Оптимальним терміном для накладення шва є 13-17-й тиждень вагітності, проте час проведення операції визначається індивідуально, залежно від часу виникнення і клінічних проявів ІЦН.
Зі збільшенням терміну вагітності через неспроможність шийки матки відбувається опускання і провисання плодового міхура. Це призводить до того, що його нижня частина інфікується мікробами, які знаходяться в піхву, що може привести до передчасного розриву плодового міхура і вилиття вод.
Крім того, за рахунок тиску плодового міхура відбувається ще більше розширення цервікального каналу. Таким чином, оперативне втручання в більш пізні терміни вагітності менш ефективно.
Накладення швів на шийку матки відбувається в стаціонарі під внутрішньовенним наркозом. При цьому використовують препарати, що мінімально впливають на плід. Після накладення швів на шийку матки показано призначення лікарських засобів, що знижують тонус матки.
У деяких випадках застосовують антибактеріальні препарати. У перші два дні після операції проводять обробку шийки матки і піхви розчинами антисептиків. Час перебування в стаціонарі залежить від перебігу вагітності та можливих ускладнень.
Зазвичай через 5-7 днів після операції вагітна може бути виписана зі стаціонару. Надалі здійснюється амбулаторне спостереження: кожні 2 тижні проводять огляд шийки матки в дзеркалах. За свідченнями або раз в 2-3 місяці лікар бере мазок на флору.
Зазвичай шви знімаються в 37-38 тижнів вагітності. Процедуру проводять в стаціонарі без знеболення.
Протягом 24 годин після зняття швів може початися родова діяльність. Якщо пологи починаються при «незнятих» швах, майбутній мамі необхідно якомога швидше відправитися в найближчий пологовий будинок.
У приймальному покої потрібно відразу повідомити персоналу, що у вас накладені шви на шийку матки.
Шви знімають незалежно від терміну вагітності, так як під час сутичок вони можуть прорізатися і тим самим травмувати шийку матки.
профілактика ІЦН
Якщо під час вагітності вам поставили діагноз «істміко-цервікальна недостатність», то при плануванні наступної обов’язково зверніться в жіночу консультацію. Акушер-гінеколог проведе обстеження, за результатами яких призначить необхідне лікування.
Рекомендується дотримуватися інтервалу між вагітностями не менше 2 років. При настанні вагітності бажано якомога раніше встати на облік в жіночу консультацію і виконувати всі призначені лікарем рекомендації. Вчасно звернувшись до лікаря, ви забезпечите своєму малюкові сприятливі умови для подальшого зростання і розвитку.
Якщо у вас виявлена істміко-цервікальна недостатність, не варто впадати у відчай. Своєчасна діагностика, правильно обрана тактика ведення вагітності, лікувально-охоронний режим, а також сприятливий психологічний настрій дозволить доносити до покладеного терміну і народити здорового малюка.
Можливо, вам будуть цікаві статті «Краснуха при вагітності» і «Хвороби, небезпечні при вагітності» на сайті mamaexpert.ru
Джерело фото: Shutterstock
Істміко-цервікальна недостатність при вагітності
Кожна майбутня мама мріє про те, щоб її вагітність протікала легко і спокійно і завершилася появою на світ довгоочікуваного малюка. Але, на жаль, так буває далеко не завжди.
Одні порушення в жіночому організмі можуть викликати загрозу переривання вагітності в першому триместрі, інші ж, що ще сумніше, у другому або навіть третьому.
І в число таких проблем, які нерідко стають причиною пізніх мимовільних викиднів або передчасних пологів, входить істміко-цервікальна недостатність (ІЦН).
Що таке ІЦН і чим вона небезпечна?
Матка – це м’язовий орган, який включає в себе тіло і шийку. У порожнині тіла розвивається плід, а шийка допомагає його утримувати і захищає від інфекції. Канал шийки з боку тіла матки обмежений внутрішнім зевом, а з боку піхви – зовнішнім.
У нормі при вагітності м’язи шийки змикаються в кільце і розслабляються поступово, у міру наближення пологів. Але іноді м’язи шийки слабшають раніше, ніж потрібно, і вона починає зменшуватися і розкриватися. Такий стан і називають істміко-цервікальної недостатністю.
Зустрічається вона у 1-9% загальної кількості вагітних жінок і у 15-42% жінок зі звичним невиношуванням вагітності. Розширення шийки призводить до опущення плодового міхура в низ порожнини матки, в результаті чого оболонки плода інфікуються і передчасно розкриваються.
Потім розвивається родова діяльність, яка призводить до пізнього викидня (до 22 тижнів вагітності) або передчасних пологів (до 37 тижнів) з появою недоношеного малюка.
Фактори ризику ІЦН
Причинами, які можуть викликати розвиток ІЦН при вагітності, вважають:
- травмування шийки матки (сильні розриви і пошкодження) при пологах або штучне переривання вагітності
- лікування патологій шийки матки шляхом конізації або ампутації
- аномалії розвитку матки
- функціональні зміни при дисплазії сполучної тканини, гіперандрогенії, дефіциті статевих гормонів
- проведення ЕКО
- багатоплідність, багатоводдя, великий плід.
Симптоми і ознаки ІЦН
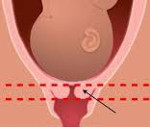
При огляді лікар може помітити розм’якшення і вкорочення шийки матки, а потім – розкриття її каналу, в якому видно плодовий міхур. Але так як зовнішній зів у родили жінок може бути закритий, важливо підтвердити діагноз за допомогою ультразвукового трансвагинального дослідження.
На УЗД ознаки ІЦН визначають за такими критеріями:
в нормі в 24-28 тижнів вагітності вона становить 35-45 мм, після 32 тижнів – 30-35 мм. Скорочення в 20-30 тижнів до 25 мм або менше підтверджує побоювання лікаря.
- наявність V-образного розкриття внутрішнього зіву
його легко визначити, при цьому додатково можуть провести тести з тиском на дно матки або кашлем.
При підтвердженні діагнозу гінеколог приймає рішення про методи проведення корекції ІЦН і можливості збереження вагітності.
лікування ІЦН
Існує два основних способи: хірургічний і консервативний. Нерідко їх застосовують одночасно.
хірургічний спосіб
Полягає в накладенні швів на шийку матки, при якому механічно звужують внутрішній зів і зашивають зовнішній, що значно знижує ймовірність переривання вагітності.
Терміни проведення операції встановлюються індивідуально, але найчастіше – до 17 тижнів, щоб уникнути прогресування процесу, і не пізніше 28 тижнів вагітності. Шви накладають в стаціонарі під короткочасним внутрішньовенним наркозом, які не мають, шкідливого впливу на плід.
Зазвичай за кілька днів до втручання з каналу шийки матки беруть мазок на визначення патогенної мікрофлори і проводять попередню санацію піхви.
Існують і протипоказання до хірургічного лікування ІЦН: це важкі захворювання матері, вагітність, вроджені патології плода, передлежання плаценти. Для запобігання ускладнень після операції знову досліджують склад мікрофлори, піхву обробляють антисептиками.
Часто призначають препарати, що знижують тонус матки (такі як гініпрал, індометацин, магнезія), і спазмолітики (папаверин). За свідченнями застосовують гормональну терапію. Шви оглядають кожні 2-3 тижні, а знімають їх у наступних випадках:
- після 37-38 тижнів вагітності
- при початку родової діяльності на будь-якому терміні
- при подтекании і відійшли навколоплідних вод
- при появі кров’яних виділень
- при прорізуванні
Після зняття швів при ускладненнях проводять необхідне лікування. Якщо повторне проведення корекції неможливо, рекомендується дотримання постільного режиму і тривале застосування токолитики.
консервативний спосіб
Полягає в установці акушерського розвантажувального пессарія (кільце Мейєра) – конструкції з пластика особливої форми, яку поміщають в піхву на різних термінах вагітності (в т.ч. після 28 тижнів, коли накладення швів неможливо). Він перерозподіляє вагу плода і допомагає шийці його утримувати. Установка пессарія ефективна при підозрі і на ранніх стадіях ІЦН.
При виражених проявах спосіб використовують як допоміжний. Наявність стороннього тіла в піхві може викликати дисбиоз, тому лікарі призначають профілактичні курси санації антисептиками, регулярно беруть мазки. При необхідності призначаються антибіотики.
Видаляють пессарий в 37-38 тижнів вагітності або безпосередньо після початку родової діяльності на будь-якому терміні.
дотримання режиму
Не варто забувати, що успіх лікування ІЦН залежить і від дотримання жінкою особливої обережності у всіх побутових справах: потрібно максимально знизити фізичні навантаження, виключити статеві контакти, уникати стресів, регулярно відвідувати лікаря і приймати призначені препарати. Слід більше відпочивати, а домашні клопоти по можливості перекласти на близьких. Не менш важливим є позитивний психологічний настрій і віра в успіх. Все це допоможе максимально продовжити вагітність і народити здорового малюка.
ІЦН при вагітності: симптоми, лікування, пологи при ІЦН
Вагітність без ускладнень і патологій – це рожева мрія кожної жінки. Сувора реальність, на жаль, часто підносить неприємні сюрпризи. Одним з них може стати істміко-церквіальная недостатність, або скорочено ІЦН.
Що таке ІЦН і чим вона небезпечна?
ІЦН при вагітності зустрічається порівняно рідко, лише 1-9% жінок. Що ж ховається за цим словосполученням? Щоб зрозуміти, що це таке, і які процеси призводять до цієї патології, потрібно зрозуміти будову матки.
Вона складається з тіла – м’язового полого мішка, в якому виношується дитина, і шийки, що закриває вхід в матку. Спільно з перешийком шийка матки утворює першу частину родових шляхів. І шийка і перешийок складаються з двох видів тканин: сполучної і м’язової.
Читайте також: Що таке сольовий аборт?
Причому м’язова тканина сконцентрована у верхній частині шийки, у внутрішнього зіву матки. М’язи утворюють кільце-сфінктер, яке не випускає з матки плодове яйце завчасно.
Однак в деяких випадках це саме м’язове кільце виявляється не здатне витримати зростаючу навантаження: вага плода і навколоплідних вод, тонус матки. В результаті під тиском плодового яйця шийка матки коротшає і розкривається завчасно.
Чим же небезпечно ІЦН при вагітності? По-перше, розкрита шийка матки провокує опускання плода , плодова оболонка потрапляє в канал матки. У цей період вона може розкритися буквально від будь-якого різкого руху.
По-друге, піхву жінки ніколи буває стерильним. У ньому завжди є різні бактерії, а часто і інфекції. В результаті відбувається інфікування плодової оболонки . В цьому місці вона стоншується і може порватися просто під вагою навколоплідних вод.
Розтин плодового міхура і відходження вод викликають початок родової діяльності. Таким чином, ІЦН стає однією з найчастіших причин викиднів на пізніх термінах (до 22 тижнів), або передчасних пологів (з 22 до 37 тижнів).
Як правило, ІЦН розвивається на терміні від 16 до 27 тижнів. У рідкісних випадках патологія може розвинутися раніше, навіть на 11 тижні.
Види і причини істміко-цервікальна недостатність
У чому причини ІЦН? Вони можуть бути самими різними, і в залежності від причин, виділяють травматичну і функціональну недостатність.
З першим видом все ясно з назви. Травматична ІЦН розвивається в тому випадку, якщо м’язи шийки матки були травмовані тим чи іншим чином.
Через що можуть виникнути травми? Будь-яка процедура, пов’язана з розширенням шийки матки чревата її травмою. Це і аборти, і вискоблювання після викиднів, і діагностичні вискоблювання.
Крім того, м’язи шийки матки можуть бути травмовані в ході пологів, а також після ЕКЗ (екстракорпорального запліднення).
У цьому випадку механізм утворення ІЦН при вагітності вкрай просто: на місці будь-якої травми виникає рубець зі сполучної тканини. На відміну від м’язової, сполучна тканина не здатна розтягуватися, це і стає причиною недостатності.
З функціональної ІЦН все дещо складніше. Її причини можуть критися в різних факторах. Однак найчастіше даний вид недостатності пов’язаний з гормональними збоями. Як правило, мова йде про нестачу прогестерону, або ж про надлишок чоловічих гормонів – андрогенів. До речі, це друга за частотою причина ІЦН.
В цьому випадку недостатність починає розвиватися на ранніх термінах, приблизно з 11 тижня вагітності. Пов’язано це з тим, що в цей час починає працювати підшлункова залоза плоду. Вона виробляє чоловічі гормони, і, якщо у матері їх кількість підвищено або є чутливість до них, наслідки не забаряться позначитися: м’язи в шийці матки слабшають, і шийка розкривається.
ІЦН може розвинутися і за більш прозаїчним причин. Наприклад, в тому випадку, якщо вагітність багатоплідна або ж має місце багатоводдя. В цьому випадку навантаження на шийку матки більше, ніж при звичайній вагітності, що також може призвести до недостатності. Не варто забувати і про патологіях розвитку матки.
симптоми ІЦН
На превеликий жаль, істміко-цервікальна недостатність протікає безсимптомно. Лише в деяких випадках ІЦН на ранніх термінах може проявляти себе приблизно так само як загрозливий викидень: мажучі кров’яними виділеннями, що тягнуть болями в животі, що розпирають відчуття в піхві. Зазвичай же симптоми у ІЦН при вагітності відсутні.
діагностика ІЦН
Через те, що ІЦН протікає практично безсимптомно, діагностувати її дуже складно. Для цього необхідно регулярно відвідувати гінеколога і проводити вагінальний огляд кожні відвідини. На жаль, багато лікарів вважають, що оглядати родові шляхи досить при постановці на облік і вже в пологовому будинку перед пологами.
В результаті жінка відвідує консультацію, однак лікар проводить лише вимір ваги, розміру живота і артеріального тиску. В таких умовах про діагноз ІЦН при вагітності жінка може дізнатися, коли вже буде пізно.
Часто про те дізнаються вже поле викидня або передчасних пологів за допомогою особливого дослідження: гістеросальпінгографія – рентгенівський знімок матки і труб з використання рентгеноконстрастного речовини.
Звичайно ж, якщо у жінки раніше вже спостерігалася дана патологія, за її здоров’ям спостерігатимуть куди більш пильно. Втім, ви можете наполягти на тому, щоб вагінальний огляд проводився кожен раз при відвідуванні гінеколога.
Під час огляду лікар повинен звернути увагу на розм’якшення шийки матки, зменшення її довжини на початковій стадії ІЦН, і розкриття шийки на більш пізній стадії.
Залишається одне питання, яка довжина шийки матки вважається нормальною? Багато що залежить від терміну, адже ближче до пологів зменшення довжини вважається нормальним:
- на терміні 24-28 тижнів: 35-45 мм;
- після 28 тижня: 30-35 мм.
Втім, в розпорядженні лікаря тільки його власні відчуття і гінекологічне дзеркало. І якщо зовнішній зів матки ще не відкритий, гінеколог може тільки припустити ІЦН, а точніше поставити діагноз за допомогою ультразвукового дослідження.
Дослідження проводиться вагінальним датчиком. З’являються такі фактори, які дозволяють визначити, чи має місце істміко-цервікальна недостатність:
- довжина шийки матки;
- наявність розкриття внутрішнього зіву.
Якщо внутрішній зів вже почав відкриватися, а зовнішній ще знаходиться в закритому стані, шийка матки приймає V-вид, і це добре видно на УЗД.
Існує ще кілька додаткових тестів, які дозволяють уточнити діагноз у складних випадках. Наприклад, у жінки можуть провокувати кашель або тиснути на дно матки (тобто в її верхню частину).
Це обов’язково відбивається на шийці матки, і ІЦН дає про себе знати.
лікування ІЦН
Тільки після того, як буде точно встановлено діагноз, а також причина патології, можна приступати до лікування ІЦН при вагітності. Без знання причини, як і в будь-якому іншому випадку, підібрати адекватне лікування не вийде.
Перш за все, виділяють функціональну ІЦН, що виникає на тлі гормональних збоїв. У цьому випадку призначається гормональна терапія , покликана відновити нормальний рівень гормонів.
Прийом препаратів продовжують протягом 1-2 тижнів, після чого повторно оглядають пацієнтку. Якщо ситуація стабілізувалася, і шийка матки більше не розкривається, то прийом препаратів продовжують, зберігаючи постійний контроль за станом вагітної.
Якщо ж ситуація погіршується, віддають перевагу іншим способам лікування.
Другий спосіб лікування ІЦН при вагітності – установка розвантажувального пессарія , його ще називають кільцем Мейєра. Фактично, воно являє собою невелику конструкцію з пластика, особливої форми. Його поміщають в піхву, і воно підтримує шийку матки, перерозподіляє вагу плода і навколоплідних вод, і дозволяє зберегти вагітність.
Кільце Мейєра може бути встановлено практично на будь-якому терміні, коли взагалі доцільно відтягувати пологи. Саме його використовують у випадках незапущеній ІЦН на тлі многоплодия або багатоводдя. Якщо ж ІЦН ярковиражена, то даний спосіб може бути використаний тільки як допоміжний.
Наскільки б не був корисний пессарий, це все-таки чужорідне тіло, яке може спровокувати дисбиоз піхви. Щоб уникнути цього у жінки регулярно бере мазки, а також проводять профілактичну санацію антисептиками. У рідкісних випадках можуть бути призначені антибіотики.
Знімають кільце після 37 тижня, або ж в тому випадку, якщо починається родова діяльність.
У випадках, коли пластикового кільця явно недостатньо, обирається наступний метод лікування ІЦН при вагітності: накладення швів . Внутрішній зів матки звужується і зшивається розсмоктується нитками. Найчастіше використовуються шовкові.
На якому терміні проводиться операція? В даному випадку все визначається індивідуально. Найчастіше, шви накладають на ранніх термінах, тобто до 17 тижнів. Залежно від індивідуальних показань операція може бути проведена і пізніше, але не пізніше 28 тижнів. У цьому питанні пессарий вигідно відрізняється від швів, він може бути встановлений і на більш пізніх термінах.
Накладення швів – досить серйозна операція. Вона проводиться в умовах стаціонару, під місцевим, короткочасним наркозом. Особлива увага приділяється підбору наркозу. Він не повинен зашкодити дитині.
Щоб уникнути ускладнень, за кілька днів до операції обов’язково береться мазок на мікрофлору, а безпосередньо перед процедурою проводять санацію піхви.
Мазки і санацію роблять і після накладення швів.
Підвищений тонус матки при вже накладених швах – це серйозний ризик. Тому часто пацієнткам призначають препарати, що знижують тонус матки, такі як магнезія і гініпрал, а також спазмолітики, наприклад, той же папаверин.
Зняти шви можна в простому кабінеті гінеколога на кріслі. Роблять це в наступних випадках:
- На 38 тижні, так як вагітність вже вважається доношеною, і в будь-який момент можуть початися пологи;
- Якщо на будь-якому терміні починається стабільна родова діяльність;
- Якщо навколоплідні води відходять або починають підтікати, так як в цьому випадку є ризик інфікування плода, і мова вже йде про термінове пологах;
- Якщо спостерігаються кров’янисті виділення;
- При прорізуванні швів.
Якщо шви знімають не в відповідний термін, а через виникаючих ускладнень, лікарі проводять корекцію і лікування цих ускладнень. Після цього приймається рішення, чи проводити повторну корекцію.
На жаль, у цієї процедури, як і майже у всіх лікувальних процедур, є ряд протипоказань. В тому числі:
- різні важкі захворювання матері;
- патології розвитку плода;
- передлежання плаценти.
дотримання режиму
Будь-яка патологія протягом вагітності вимагає не тільки своєчасного лікування, але і дотримання того чи іншого режиму. Істміко-цервікальна недостатність не виняток.
Жінці з цією патологією необхідно відмовитися від зайвих фізичних навантажень, виключити статеві контакти, побільше лежати. Нехай домашні справи за вас роблять близькі.
Не забувайте вчасно приймати всі призначені вам препарати.
Не останню роль відіграє і психологічний настрой жінки. У цей період дуже важливий оптимізм, віра в успіх і позитивний результат ситуації. І, звичайно ж, не пропускайте планові огляди. Від цього залежить ваше здоров’я, і поява на світ вашої дитини.
Пологи при ІЦН
Оскільки ІЦН – це, по суті, нездатність м’язового кільця залишатися в закритому стані, часто пологи при ІЦН проходять стрімко. Звичайно, і тут все індивідуально, і час пологів може бути різним.
Своєчасна терапія і дотримання режиму, як правило, допомагають майбутній мамі доносити дитину до покладеного терміну. Тоді жінку завчасно кладуть в стаціонар, де вона знаходиться під постійним наглядом.
У випадках, коли пологи все-таки починаються передчасно, ситуація складається дещо складніша.
Дуже важливо своєчасно потрапити в пологовий будинок, і при цьому бути у всеозброєнні, тобто, хоча б з татом документів: обмінна карта, поліс, паспорт.
Особливо важлива обмінна карта, так як в ній містяться відомості про вашу вагітності, які необхідні акушерам для правильного ведення пологів. Тому жінкам з ІЦН особливо важливо носити всі документи з собою.
На щастя, істміко-цервікальна недостатність зустрічається все-таки досить рідко. А сучасна медицина дозволяє вирішити і цю проблему, причому без шкоди для жінки і її малюка. Тому даного діагнозу боятися не варто. Головне, дотримуватися всіх рекомендацій лікаря.
Радимо почитати: Як вчасно розпізнати пневмонію при вагітності в «простудних» симптомах