Вульвовагініт у жінок відноситься до числа найпоширеніших запальних захворювань.
Вульвит і вульвовагініт – чим вони відрізняються?
Перший термін означає запалення зовнішніх статевих органів (малі статеві губи, переддень піхви).
У той час як другий термін вказує, що виховний процес поширився на піхву (вагініт). Захворювання може мати різне походження.
У молодих жінок воно частіше викликано бактеріями або іншими мікроорганізмами. У той час як варіант захворювання при клімаксі частіше буває атрофічним.
Для лікування в Києві ви можете звернутися в нашу клініку. Якщо ж ви хочете дізнатися, як виявляється це захворювання, чому воно розвивається, як діагностується і лікується, то читайте далі. Всі ці питання ми зараз обговоримо.
причини вульвовагинитов
Існує величезна кількість причин захворювання. Всі чинники, через що може розвиватися дане захворювання, діляться на дві групи.
Перша – це інфекційні причини. Друга – неінфекційні фактори. У свою чергу серед інфекційних форм розрізняють специфічний і неспецифічний варіанти.
Специфічне інфекційне запалення викликано патогенною мікрофлорою.
 Це може бути гонокок, трихомонада, туберкульоз або дифтерійна Коринебактерії.
Це може бути гонокок, трихомонада, туберкульоз або дифтерійна Коринебактерії.
Неспецифічні запальні процеси викликає умовно-патогенна флора. Вона або в нормі присутній в структурах сечостатевої системи. Або є транзиторною і не викликає захворювань в більшості випадків. Патологічний процес в цьому випадку розвивається тільки при надмірному зростанні мікроорганізмів. Крім того, інфекційні причини по типу збудника діляться на:
- бактеріальні;
- протозойні (трихомонада);
- мікотіческіе (кандида);
- вірусні (герпес, дитячі інфекції, папіломавірусна вульвовагініт).
У свою чергу неінфекційні вульвовагиніти можуть бути:
- механічними (травми, грубі статеві контакти або мастурбація, чужорідне тіло);
- паразитарними (запалення може бути викликано глистами);
- променевими (після проведеної променевої терапії з приводу онкологічних захворювань);
- дисметаболічними (при цукровому діабеті, дисметаболической нефропатії);
- алергічними (викликані надмірною реактивністю організму у відповідь на контакт з чужорідними речовинами в основному білкового походження);
- реактивними (псоріаз, екзема, аутоімунні захворювання, системні ураження сполучної тканини).
Встановлено деякі фактори ризику, які сприяють виникненню запального ураження вульви і піхви. Ось основні з них:
- недостатня гігієна статевих органів;

- часті незахищені статеві контакти з новими партнерами;
- ожиріння;
- підвищене потовиділення;
- перенесені травми або операції;
- прийом цитостатиків, антибіотиків, глюкокортикоїдів, імунодепресантів;
- використання оральних контрацептивів з високими дозами естрогенів;
- ендокринні хвороби;
- дисфункція яєчників;
- вагітність;
- важкі системні захворювання;
- бактеріальний вагіноз (порушення складу мікрофлори піхви);
- опущення або випадання статевих органів;
- запальні процеси поруч розташованих органів (найчастіше – прямої кишки).
симптоми вульвовагініту
При гострому варіанті симптоми зазвичай розвиваються такі:
- печіння і свербіж в проблемній області;
- почервоніння слизової оболонки;
- загальне нездужання;
- підвищена температура тіла;
- виділення з піхви;
- хворобливе сечовипускання;
- набряклість зовнішніх статевих органів;
- гнійні або серозні нальоти.
При хронічній формі ознаки зазвичай менш виражені.
Можуть відзначатися періоди загострення і згасання симптомів. Під час загострення клінічні прояви такі ж, як при гострому вульвовагініті. А в періоди ремісії симптоми зникають повністю або стають слабо вираженими.
види вульвовагинитов
Існує безліч класифікацій цього захворювання. Ми вже розглянули, які бувають види патології по причинному фактору.
За клінічним перебігом розрізняють гострий, підгострий, хронічний вульвовагініт і абсцес або виразка вульви. За частотою епізодів запалення виділяють спорадичний і рецидивний вульвовагініт.
Спорадичний виникає одноразово, виліковується і більше не турбує жінку ніколи.
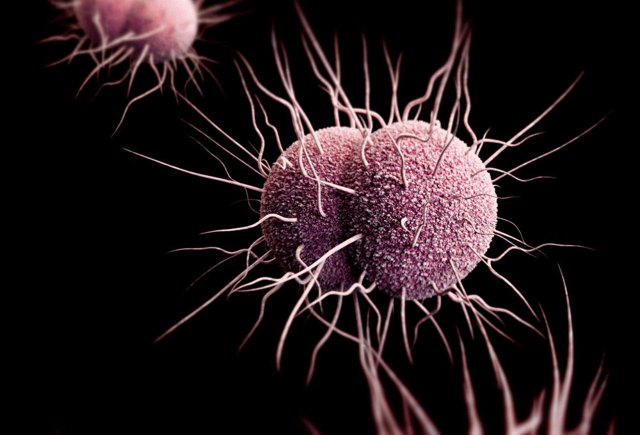 Як приклад можна привести захворювання, викликане гонококами. Після курсу антибіотиків гонорея проходить повністю. Запалення гонококовою етіології не може розвинутися аж до повторного епізоду інфікування при незахищеному статевому контакті.
Як приклад можна привести захворювання, викликане гонококами. Після курсу антибіотиків гонорея проходить повністю. Запалення гонококовою етіології не може розвинутися аж до повторного епізоду інфікування при незахищеному статевому контакті.
Але це буде новий епізод зараження – він не вважається рецидивом. У той же час інші інфекції можуть приводити до рецидивуючого перебігу захворювання. Воно характеризується повторюваними епізодами загострення після вилікування патології.
Або самовільного затухання запального процесу. Як приклад можна привести захворювання, викликані атиповими кандидами або вірусом генітального герпесу.
При рецидивуючій формі запалення зовнішніх статевих органів і піхви часто потрібно підтримуючу терапію.
гострий вульвовагініт
Гострий вульвовагініт – це клінічна форма запального процесу зовнішніх статевих органів і піхви.
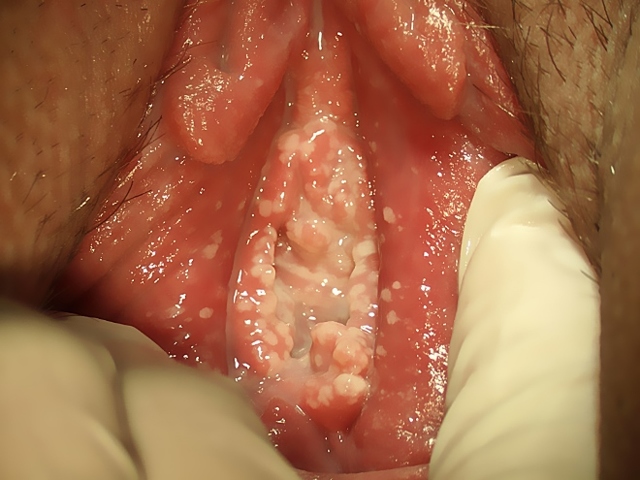 Протікає не більше 1 місяця. Якщо патологічний процес триває довше, діагностують підгострий варіант захворювання.
Протікає не більше 1 місяця. Якщо патологічний процес триває довше, діагностують підгострий варіант захворювання.
У разі, коли тривалість захворювання перевищує 3 місяці, його клінічна форма визначається як хронічна. До цього часто призводить несвоєчасне або неправильне лікування гострої форми.
При хронізації процесу терапія стає значно менш ефективною. Вона довше триває і не завжди приносить успіх через атрофічних процесів в піхву. Тому звертатися до лікаря потрібно своєчасно, відчувши перші симптоми захворювання.
бактеріальний вульвовагініт
Серед жінок репродуктивного віку найчастіше зустрічається бактеріальне запалення піхви. Він викликаний зазвичай або гонококами, або неспецифічної флорою. Найчастіше серед умовно-патогенних бактерій, що провокують запальний процес, зустрічаються:
- ентерококи;
- стрептококи;
- стафілококи;
- клебсієли;
- кишкова паличка;
- протей.
При бактеріальному вульвовагініті лікування проводиться антибактеріальними препаратами. Чим лікувати в цьому випадку, залежить від виду збудника.
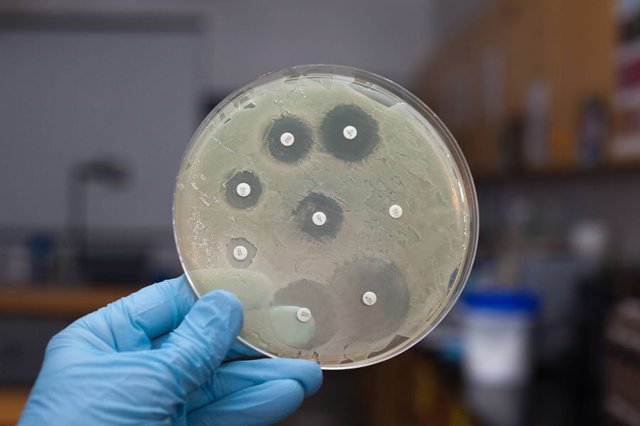 При неспецифічної формі захворювання часто проводиться посів на живильне середовище з антибіотикограмою. Визначається чутливість виділених культур бактерій до різних препаратів. Підбирається той з них, який найкраще пригнічує життєдіяльність збудника.
При неспецифічної формі захворювання часто проводиться посів на живильне середовище з антибіотикограмою. Визначається чутливість виділених культур бактерій до різних препаратів. Підбирається той з них, який найкраще пригнічує життєдіяльність збудника.
алергічний вульвовагініт
У жінок іноді розвивається алергічний варіант захворювання. Він виникає зазвичай при контакті статевих органів з алергенами. Це може бути алергія на:
- латекс презерватива;
- сперму;
- хімічні сполуки, що входять до складу лубрикантов;
- лікарські препарати (мазі, свічки, вагінальні таблетки);
- засоби інтимної гігієни;
- бавовна (входить до складу тканини).
При виникненні алергічної форми захворювання в першу чергу слід усунути алерген. Для цього його потрібно виявити. Часто сама жінка може це зробити. Якщо вона помічає, за яких умов з’являються або загострюються симптоми запалення. В інших випадках проводяться алергопроби. Це шкірні тести, при яких тестується реакція організму у відповідь на контакт з різними алергенами.
лікування вульвовагініту

Не існує єдиної схеми лікування. Тому що це захворювання має безліч різних причин. Відповідно, терапія може проводитися різними методами. Як лікувати, лікар вирішує тільки після проведення діагностики.
Він може призначити:
- мікроскопію мазка з піхви;
- мазок на онкоцитологию;
- зішкріб епітелію і обстеження методом ПЛР на статеві інфекції (гонокок, герпес, трихомонада, папіломавірус та інші);
- посів на флору (для виявлення збудників неспецифічних інфекційних процесів);
- алергопроби і навантажувальні тести (при підозрі на алергічне походження захворювання);
- иммунограмма (при підозрі на імунодефіцитні стани або аутоімунне походження запального процесу);
- аналіз крові на глюкозу і глюкозотолерантний тест (при підозрі на цукровий діабет).
Після встановлення причин починається лікування.
Що ставиться його основною метою? Це усунення основного етіологічного фактора, що призвів до виникнення захворювання. Найчастіше це інфекція.
При інфекційній причини патології можуть використовуватися різні препарати. Це можуть бути кошти:
- противірусні – при вірусної етіології захворювання;
- антибактеріальні – при специфічних або неспецифічних запальних процесах;
- фунгіцидні – при кандидозі;
- антипротозойні – при трихомоніазі.

Крім цілеспрямованого лікування причини у жінок, може застосовуватися і емпірична терапія. Це терапевтичні заходи, які виконуються, незалежно від причини запального процесу.
Пацієнтці призначають ванночки з ромашкою, спринцювання, тампони з антибактеріальними препаратами. Можуть використовуватися антисептичні розчини або креми. Рекомендована дієта з виключенням алкоголю і подразнюючої їжі.
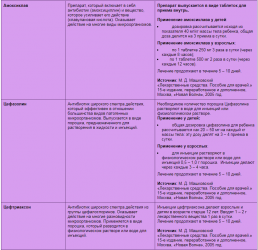
Препарати для лікування
Можуть використовуватися різні препарати, в залежності від виявленого збудника патології. При бактеріальному вульвовагініті антибіотики складають основу терапії. Але вони теж можуть бути різними, в залежності від збудника інфекції.
При гонореї призначаються цефалоспорини. Найчастіше використовується цефтриаксон. Він вводиться внутрішньом’язово. Можуть використовуватися і таблетки від гонококів при їх виявленні.
 Препаратом вибору є цефіксим.
Препаратом вибору є цефіксим.
У разі виявлення трихомоніазу застосовується метронідазол або орнідазол. Він призначається всередину.
Додатково можуть застосовуватися свічки, що містять метронідазол. Вони прискорюють одужання.
При неспецифічних запальних процесах в ідеалі спочатку проводиться пошук виду збудника. І визначається чутливість до антибіотиків, і тільки після цього призначається лікування. Перевагу віддають антибіотикам широкого спектра. У різних ситуаціях це може бути еритроміцин, тетрациклін, амоксицилін, ципрофлоксацин.
При неспецифічному вульвовагініті Мірамістин або інші антисептичні засоби можуть використовуватися для обробки вульви і піхви. Вони застосовуються на додаток до системної антибіотикотерапії.
Зазвичай антисептики призначаються 2-3 рази на добу, курсом 10 днів. У разі кандидозного ураження вульви і піхви застосовується місцеве лікування. Використовуються мазі і свічки, що містять міконазол, ністатин або клотримазол. При неефективності локальної терапії застосовуються препарати всередину.
Найбільш зручною для пацієнтки схемою лікування є одноразовий прийом 150 мг флуконазолу. У 15% випадків викликаний кандидами вульвит і вагініт стає рецидивуючим. В такому випадку показано застосування флуконазолу 1 раз на тиждень протягом півроку.
При герпетичної формі захворювання використовуються ациклічні нуклеозиди.
Препаратами вибору є фамцикловир, валацикловір або ацикловір. Вони призначаються курсом 7-10 днів. Ці препарати використовуються під час кожного загострення.
Так як вилікувати захворювання герпетичного походження раз і назавжди неможливо (вірус залишається в організмі). Вони використовуються не тільки у вигляді таблеток, але також випускаються в формах для локального застосування.
У разі алергічних захворювань застосовуються антигістамінні препарати. При аутоімунних процесах призначаються місцеві глюкокортикоїди і імунодепресанти.
При атрофічному вагініті використовується замісна терапія гормонами (естроген і прогестерон).
Як виглядає і чим лікувати вульвовагініт у жінок
Вульвовагініт – це запальне захворювання переважно інфекційної природи, що характеризується запаленням вульви (зовнішніх статевих органів) і слизової піхви. З подібною проблемою найчастіше стикаються жінки похилого віку і дівчинки. На частку цієї патології припадає до 80% випадків всіх звернень до лікаря.

Причини виникнення
Розвиток у дівчаток і жінок вульвовагініту найчастіше відбувається внаслідок занесення мікробів на статеві органи. У дитячому віці запалення викликають диплококки, стафілококи, кишкові палички, ентерококи, хламідії і анаероби.
У жінок середнього віку найбільш часто діагностується грибкове (кандидозної) запалення.
Рідше його викликає специфічна мікрофлора (мікобактерії туберкульозу, блідітрепонеми, трихомонади, гонококи, коринебактерії дифтерії, папіломавіруси, віруси грипу і парагрипу).
Іншими причинами вульвовагініту є:
- попадання сторонніх предметів у піхву;
- травмування органів під час мастурбації;
- паразитарні захворювання (ентеробіоз);
- цукровий діабет;
- дисбактеріоз;
- контакт з алергенами;
- недотримання правил особистої гігієни.
Неспецифічний і специфічний запальні процеси часто діагностуються у людей, що практикують незахищені статеві зв’язки.
До групи ризику входять комерційні секс-працівники, а також алкоголіки і жінки, які вживають наркотичні засоби. В основі розвитку вульвовагініту лежить порушення місцевого імунітету.
У здорових жінок і дівчаток перешкоджає розмноженню мікробів кисла реакція середовища, оптимальна кількість лактобактерій, а також неушкоджена слизова оболонка.
Сприяють запаленню піхви і вульви (клітора, пліви, статевих губ, передодня піхви, залоз, лобка і промежини) у дітей і дорослих жінок такі чинники:

- безладне статеве життя;
- недотримання правил інтимної гігієни;
- носіння тісного нижньої білизни;
- ВІЛ інфекція;
- туберкульоз легенів;
- часті респіраторні інфекції;
- безконтрольне застосування антибіотиків і імунодепресантів;
- ендокринні розлади;
- опущення статевих органів;
- екзема;
- хронічний стрес;
- маткові кровотечі;
- рідкісна зміна прокладок;
- регулярне використання тампонів;
- прийом комбінованих оральних контрацептивів;
- опромінення;
- часті спринцювання і підмивання антисептиками;
- лобковий педикульоз;
- контакт з хворими на ентеробіоз;
- дисфункція яєчників;
- патологія прямої кишки;
- вагітність;
- важкі операції.
В період постменопаузи знижується рівень естрогену в крові, що може призводити до порушення мікробної балансу і розвитку вульвовагініту.
симптоми захворювання
Захворювання протікає в гострій або хронічній формі. Спільними ознаками є:
- печіння;
- свербіж;
- почервоніння шкіри;
- набряклість тканин;
- біль в нижній частині живота;
- слизові або слизово-гнійні виділення зі статевих шляхів;
- хворобливі статеві контакти;
- дизурія (порушення сечовипускання);
- утруднення дефекації;
- слабкість.
Бактеріальне запалення вульви і піхви, викликане кишковими паличками, проявляється рідкими, жовто-зеленого кольору виділеннями з неприємним запахом. У разі розвитку трихомонадного запалення виділення пінисті. При грибкової формі захворювання (молочниці) вони білого кольору, нагадують сир або кисле молоко.
Для гострого вульвовагініту характерно бурхливий початок. У важких випадках з’являються симптоми у вигляді слабкості і підвищення температури тіла. При огляді виявляються набряк малих і великих статевих губ і почервоніння вульви. Нерідко виявляються розчухи і мацерація шкіри. Іноді на шкірі з’являються дефекти у вигляді ерозій.
Частим симптомом вульвовагініту є біль. Вона відчувається в лобкової зоні і виникає при статевих контактах. Нерідко це стає причиною зниження статевого потягу у жінок. Якщо лікування проводиться несвоєчасно, то в процес втягується сечовипускальний канал. У таких людей виникає біль або дискомфорт під час сечовипускання.
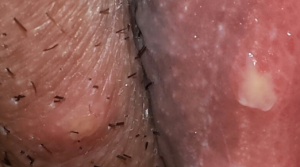
- тривалий (3-4 тижні) інкубаційний період;
- наявність твердого шанкра у вигляді безболісної ерозії або виразки;
- відсутність болю;
- збільшення пахових лімфатичних вузлів;
- загальне нездужання;
- наявність висипань у вигляді вузликів.
Інкубаційний період при даній патології становить кілька тижнів. Особливостями герпетичного вульвовагініту є: тривалість 2-4 тижні, підвищення температури тіла, бульбашкова висип і наявність дрібних ранок. Рідкі, прозорі виділення, сильне свербіння, почервоніння і печіння без симптомів інтоксикації можуть вказувати на аутоімунних або алергічну форму хвороби.
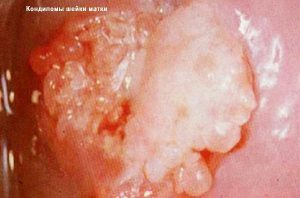 Клінічна картина вульвовагініту на тлі папіломавірусної інфекції характеризується появою гострих кондилом (піднімаються, м’яких, сосочковіднимі утворень). Іноді вони досягають великих розмірів. Наявність у дівчинки симптомів запалення вульви і піхви в поєднанні з диспепсією (нудотою, діареєю, зниженням апетиту, болем у животі) та алергічним висипом може бути ознакою паразитарного вульвовагініту.
Клінічна картина вульвовагініту на тлі папіломавірусної інфекції характеризується появою гострих кондилом (піднімаються, м’яких, сосочковіднимі утворень). Іноді вони досягають великих розмірів. Наявність у дівчинки симптомів запалення вульви і піхви в поєднанні з диспепсією (нудотою, діареєю, зниженням апетиту, болем у животі) та алергічним висипом може бути ознакою паразитарного вульвовагініту.
методи діагностики
Для уточнення діагнозу і підбору схеми лікування знадобляться:
- опитування;
- огляд на гінекологічному кріслі;
- загальні клінічні аналізи;
- вимір кислотності піхви;
- мікроскопічне дослідження мазків з уретри, шийки матки і піхви;
- культуральне дослідження;
- аналіз калу на яйця паразитів;
- зішкріб на ентеробіоз;
- полімеразна ланцюгова реакція;
- УЗД органів малого тазу;
- пальпація живота;
- вагіноскопія;
- цервікоскопія.
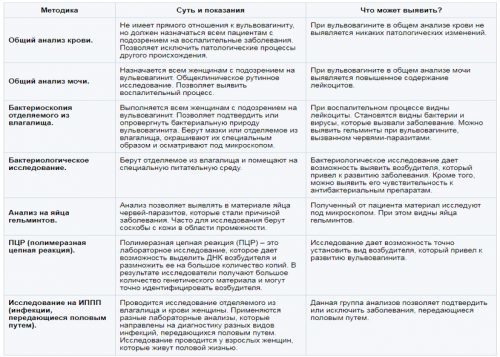
При необхідності може знадобитися консультація ендокринолога, імунолога, венеролога, інфекціоніста і уролога. При наявності вульвовагініту загальний аналіз крові малоинформативен. Найчастіше зміни відсутні. Обов’язково проводиться аналіз сечі. У ній визначаються лейкоцити у великій кількості, що вказує на інфекційну природу захворювання.
Інформативна бактериоскопия. Матеріалом для дослідження є виділення з статевих шляхів. При наявності інфекційного вульвовагініту під мікроскопом видно лейкоцити і мікроби (бактерії, віруси).
З метою ідентифікації збудника проводиться ПЛР-дослідження або посів на живильне середовище. В останньому випадку визначається чутливість бактерій до антибіотиків.
Оцінити стан внутрішніх органів (матки, сечового міхура, придатків) дозволяє УЗД.
Класифікація вульвовагінітів
 Виділяють 2 типу вульвовагініту: первинно-інфекційний і неінфекційний. Останній буває:
Виділяють 2 типу вульвовагініту: первинно-інфекційний і неінфекційний. Останній буває:
- травматичним;
- алергічних;
- дисгормональних;
- дисметаболічна;
- паразитарним.
Запалення буває специфічним і неспецифічним. У першому випадку захворювання найчастіше викликає умовно-патогенна мікрофлора.
Запалення вульви і піхви буває гострим (менше 1 місяця), підгострим (тривалістю менше 3 місяців) і хронічним.
За характером перебігу виділяють 2 форми вульвовагініту: персистирующую (наполегливо протікає) і рецидивуючу (з частими загостреннями і періодами ремісії).
терапія вульвовагініту
Хворі потребують комплексного лікування. Воно передбачає:
- Усунення провокуючих чинників.
- Відновлення мікрофлори піхви.
- Придушення активності патогенних мікробів.
- Усунення симптомів захворювання.
 Терапія починається тільки після консультації з гінекологом. Самолікування може призвести до ускладнень. При виявленні кандидозного вульвовагініту обов’язково призначаються протигрибкові ліки у вигляді таблеток, свічок або кремів. Найбільш ефективні: Пімафуцин, Дифлюкан, Флюкостат, Флуконазол-OBL, Микосист, Канізон, имид і Кандид.
Терапія починається тільки після консультації з гінекологом. Самолікування може призвести до ускладнень. При виявленні кандидозного вульвовагініту обов’язково призначаються протигрибкові ліки у вигляді таблеток, свічок або кремів. Найбільш ефективні: Пімафуцин, Дифлюкан, Флюкостат, Флуконазол-OBL, Микосист, Канізон, имид і Кандид.
Гелі та мазі застосовуються зовнішньо. Вони наносяться на уражену шкіру за схемою, призначеною лікарем. При лікуванні вульвовагініту рекомендується поєднувати місцеву терапію з системною. При виявленні бактеріального запалення призначаються антибіотики широкого спектру (ЛЕНДАЦИНУ, Роцефін, Азаран, Цефтриаксон Кабі, Цефазоліну натрієва сіль або Амоксиклав).
При неспецифічному запаленні ефективні:
- антисептики;
- дезінфікуючі препарати;
- знеболюючі.
При тяжкому перебігу вульвовагініту можуть призначатися мазі і креми на основі кортикостероїдів. При бактеріальному запаленні рекомендуються спринцювання і прийняття ванн. Як місцевих ліків застосовуються: Тантум Роза, Йодоксид, Мірамістин, Хлоргексидин, борна кислота, марганцівка, перекис водню і мазі з анестетиками.
При гонококовою природі вульвовагініту ефективні цефалоспорини, фторхінолони і препарати на основі метронідазолу. Додатково хворим призначаються вітаміни групи B і аскорбінова кислота. З метою підвищення імунітету може вводитися вакцина. При виявленні в мазку трихомонад в схему лікування включають протипротозойні ліки.
До них відносяться: Клион-Д 100, Тіберал, Дазолік, Гайрі і Тержинан. Лікування проводиться в відношенні обох статевих партнерів.
При виявленні герпетичного вульвовагініту показані противірусні препарати (Зовіракс, Ацикловір Акрихин, свічки панавір). Вони дозволяють придушити активність вірусу простого герпесу і знизити ризик рецидивів.
Поразка вульви і піхви на тлі папіломавірусної інфекції вимагає призначення ізопринозин і імуностимуляторів (Лікопід, Виферона, панавір).
За бажанням хворого, можливо радикальне лікування вульвовагініту (видалення папілом і кондилом в області статевих органів). З цією метою проводиться кріодеструкція (вплив рідким азотом), електрокоагуляція, лазерна терапія або радіохвильове лікування. Подібна терапія доцільна при неефективності ліків.
У разі розвитку алергічної форми вульвовагініту застосовуються системні кортикостероїди і антигістамінні препарати. Якщо причиною запалення вульви і піхви послужили гельмінти (гострики), то призначається протиглистовий препарат. Найбільш ефективні при ентеробіозі: Вермокс, Гелмодол-ВМ, Саноксал, вормін, Немозол, Пірантел і Пиперазин.
Рекомендації в період лікування
Важливим аспектом терапії вульвовагініту в даному випадку є дотримання особистої гігієни (щоденна зміна нижньої білизни, підстригання нігтів, прання білизни з наступним прасуванням праскою, миття рук перед їжею і після відвідин туалету). Це дозволяє припинити цикл розвитку паразита і вивести гостриків з організму.
При наявності вульвовагініту необхідно:
- дотримуватися статевої спокій;
- нормалізувати гормональний фон;
- дотримуватися постільного режиму;
- їсти більше фруктів і овочів;
- відмовитися від алкоголю;
- регулярно приймати душ і підмиватися;
- носити білизну з натуральної (бавовняної) тканини;
- виключити стреси.
Курс терапії при запаленні вульви і слизової піхви бактеріальної природи часто включає нормалізацію мікрофлори. Хворим призначаються еубіотики (Лінекс, Хілак Форте, Ацилакт, Бифиформ, Екофемін, Гінофлор Е).
У лікуванні вульвовагініту широко застосовуються народні засоби у вигляді трав’яних настоїв, відварів, ванночок, примочок і спринцювань. Можливе використання полину, деревію, звіробою, кульбаби, чебрецю, конюшини, кори крушини, лепехи, чистотілу, герані, перстачу, ромашки і барбарису.
наслідки
Дане захворювання небезпечне, якщо займатися самолікуванням і не звертатися до гінеколога. При розвитку інфекційного вульвовагініту можливі наступні ускладнення:
- порушення менструацій;
- запалення матки;
- ураження сечового міхура і уретри;
- запалення маткових труб і придатків;
- безпліддя;
- переривання вагітності;
- інфікування дитини під час пологів;
- невротичні розлади;
- тріщини;
- огрубіння шкіри;
- атрофія слизової;
- порушення сну;
- дерматит;
- екзема.
Уникнути ускладнень вульвовагініту можна, своєчасно звернувшись до лікаря.
профілактика хвороби
З метою попередження цієї патології рекомендується:
- 1-2 рази на рік відвідувати гінеколога;
- попереджати переохолодження;
- пити вітаміни;
- загартовуватися;
- займатися активним спортом;
- більше рухатися;
- не наражатися стресу;
- відмовитися від спиртних напоїв;
- кинути палити;
- повноцінно харчуватися;
- кожен день міняти нижню білизну;
- мати 1 статевого партнера;
- виключити випадкові, незахищені статеві зв’язки;
- носити зручне білизну з бавовняної тканини;
- не користуватися тампонами і ароматизованими прокладками;
- виключити контакт з алергенами;
- стежити за гормональним фоном;
- мити руки перед їжею;
- не зловживати антибіотиками, кортикостероїдами, оральними контрацептивами;
- користуватися засобами для інтимної гігієни на основі молочної кислоти;
- використовувати тільки водорозчинні мастила;
- підмиватися після кожного відвідування туалету;
- частіше міняти прокладки під час кровотеч;
- відмовитися від спринцювань;
- попереджати потрапляння сторонніх предметів у піхву;
- відмовитися від мастурбації.
- своєчасно лікувати педикульоз, гнійничкові та інші захворювання.
Профілактика вульвовагініту повинна починатися з юного віку.
вульвовагинит

Вульвовагініт – первинно-неинфекционное або інфекційне (специфічне або неспецифічний) запальне ураження слизової оболонки зовнішніх статевих органів і піхви. Симптоматика вульвовагініту будь-якої етіології представлена гіперемією, набряком, палінням і свербінням вульви. Характер виділень із статевих шляхів залежить від причини / збудника вульвовагініту.
Захворювання діагностується на підставі гінекологічного огляду, результатів дослідження мазка методами бактеріоскопії, мікробіологічного посіву, ПЛР. Лікування вульвовагініту складається з етіотропної терапії, місцевих процедур (ванн, спринцювань, введення свічок), відновлення мікрофлори піхви.
Вульвовагиніти – група запальних захворювань нижніх статевих шляхів (вульви і піхви) різної етіології.
Найбільша захворюваність вульвовагинитами діагностується серед дівчаток віком до 10 років і жінок в період постменопаузи, що пов’язано з особливостями жіночої вікової фізіології.
Незважаючи на успіхи фармакотерапії, поширеність запальних захворювань (вульвітов, клопотів, вульвовагинитов) залишається на стабільно високому рівні. У структурі гінекологічної патології вульвовагиніти складають до 60-80% всіх звернень.
Торпідність течії, схильність до рецидивів і хронізації, змішана етіологія захворювання, залучення сечовивідних шляхів і верхніх відділів статевого тракту визначають актуальність проблеми вульвовагинитов для сучасної гінекології. Удавана нешкідливою на перший погляд патологія, може мати дуже серйозні віддалені наслідки для жіночого репродуктивного здоров’я у вигляді позаматкової вагітності, невиношування вагітності, трубного безпліддя і т. Д.
На підставі клініко-етіологічного принципу виділяють дві групи вульвовагинитов: первинно-неінфекційні та первинно-інфекційні. Первинно-неінфекційні вульвовагиніти можуть мати травматичну, алергічне, паразитарне, дисгормональне, дисметаболічних походження. З урахуванням етіології інфекційні вульвовагініти поділяються на:
- неспецифічні (кокковую-бацилярних)
- специфічні (кандидозний, Уреаплазменная, мікоплазменний, хламідійний, трихомонадний, гонорейний, туберкульозний, дифтерійний, цитомегаловірусний, герпес-вірусний та ін.).
З урахуванням вікового критерію виділяють вульвовагініти у дівчаток, жінок дітородного віку і жінок постменопаузального періоду. За тривалістю перебігу вульвовагиніти можуть бути гострими (до 1 місяця), підгострими (до 3 місяців) і хронічними (понад 3 місяці); за характером течії – персистирующими і рецидивуючими.
Провідна роль у розвитку запальної вульвовагинальной патології належить інфекційного фактору.
У дівчаток до 10 років серед збудників переважають представники неспецифічної бактеріальної мікрофлори: кишкова паличка (60%), золотистий стафілокок (21%), диплококк (11%), ентерокок (7%), хламідії (13%) і анаероби (7%) .
У жінок дітородного віку вульвовагиніти частіше викликаються збудниками генітального кандидозу (30-45%) і неспецифічної бактеріальною інфекцією.
Незахищені статеві контакти обумовлюють розвиток вульвовагініту при хламідіозі, гонореї, микоплазмозе, уреаплазмоз, трихомоніаз, генітальний герпес та інших ІПСШ. Поразка піхви і вульви спостерігається при генітальному туберкульозі і дифтерії. В останні роки відзначається зростання етіологічної ролі асоціацій мікроорганізмів у розвитку вульвовагініту.
Причиною первинно-неінфекційних форм захворювання можуть ставати чужорідні тіла піхви, мастурбація, глистяні інвазії (ентеробіоз).
Рецидивуючі вульвовагиніти відзначаються у осіб, які страждають ендокринно-обмінними порушеннями (цукровий діабет, ожиріння), захворюваннями сечовивідних шляхів, дисбактеріозом кишечника, алергічні захворювання, частими вірусними інфекціями. У постменструальном періоді переважає атрофічний вагініт.
У дитячому віці високу поширеність вульвовагинитов сприяють гормональний спокій (відсутність гормональної активності яєчників), анатомічні особливості (близькість ануса до статевих органів, тонка і пухка слизова оболонка), лужна реакція вагінального секрету, похибки в гігієні.
Максимальний пік захворюваності припадає на вік 3-7 років. У жінок в постменопаузі зміна піхвової мікрофлори і зниження місцевих захисних механізмів відбувається на тлі вікового дефіциту естрогенів.
Незалежно від віку, факторами, що призводять до розвитку вульвовагініту, можна вважати неправильну інтимну гігієну; при цьому слід пам’ятати, що занадто часте підмивання і спринцювання з використанням антисептиків і очищувальних засобів, також небезпечно, як і нехтування гігієнічними процедурами.
Провокувати порушення вульвовагинальной екосистеми з подальшим приєднанням інфекційно-запального процесу може безконтрольне лікування антибіотиками, прийом глюкокортикоїдів, цитостатиків, КОК, променева терапія.
Сприяти виникненню вульвовагініту може вагітність, пролапс геніталій, травми і розчухи вульви, екзема шкіри промежини і ануса, хронічні стреси, тривалі маткові кровотечі.
В організмі здорової жінки є природні місцеві захисні механізми, що перешкоджають розмноженню патогенів та їх впровадження в підлеглі тканини, що обмежують і не дозволяють розвинутися запальний процес.
До таких механізмів відносяться неушкоджена слизова, нормальна, збалансована мікрофлора піхви, рН 4-4,5.
При зниженні захисних властивостей вагінальної екосистеми розвивається вульвовагініт, що відкриває можливість для висхідного поширення інфекції на внутрішні статеві органи.
Незважаючи на різноманіття етіологічних факторів вульвовагінітів, їх клінічні прояви в загальних рисах ідентичні. Гострий вульвовагініт протікає з вираженими ознаками місцевого запалення. Пацієнток турбують болі, печіння та свербіж, які посилюються при сечовипусканні, ходьбі, статевих зносинах.
При огляді зовнішніх геніталій визначається набряк статевих губ, гіперемія вульви, нерідко – почервоніння, розчухи і мацерація шкіри промежини і стегон. Важкі форми вульвовагинитов можуть супроводжуватися утворенням ерозій в області зовнішніх геніталій.
У дітей на тлі сверблячки можуть розвиватися невротичні реакції, порушення сну. Загальноінфекційного симптоматика (підвищення температури тіла, збільшення регіонарних лімфовузлів) зустрічається рідко.
Білі при гострому вульвовагініті можуть бути мізерними або рясними за обсягом, водянистими, сирнистими, серозно-гнійними, гнійними, кров’яними за характером. Нерідко виділення мають неприємний специфічний запах.
При хронізації вульвовагініту головними симптомами стають патологічні виділення зі статевих шляхів і постійна сверблячка в області вульви.
Загострення трапляються на тлі переохолодження, погрішностей в харчуванні (зловживання солодощами, прянощами, екстрактивними речовинами), інтеркурентних захворювань.
У маленьких дівчаток ця форма захворювання чревата формуванням синехій малих статевих губ, які можуть створювати перешкоду для сечовипускання. Тривале вульвовагінальне запалення сприяє утворенню рубцевих зрощень в піхву, що ускладнюють подальшу статеве життя.
При висхідному поширенні інфекції нерідко розвиваються ВЗОМТ (ендометрит, сальпінгіт, оофорит). Особливу небезпеку вульвовагиніти різної етіології представляють для вагітних: вони можуть ставати причиною самовільного переривання вагітності, хоріоамніоніта, післяпологового ендометриту, інфекцій новонароджених.
Для виявлення та уточнення етіологічної форми вульвовагініту проводиться комплексна інструментальна і лабораторна діагностика. Загальноприйняті заходи включають прийом гінеколога, огляд на кріслі з забором мазків.
За свідченнями проводиться кольпоскопія (вагіноскопія дівчаткам) і цервікоскопія. Ознаками запалення служать набряк і гіперемія слизової оболонки і патологічні виділення з піхви.
У деяких випадках введення гінекологічного дзеркала може бути різко болючим для пацієнтки.
Етіологічний діагноз встановлюється лабораторним шляхом за допомогою мікроскопії мазків і бактеріологічного дослідження матеріалу з статевих шляхів. На запальний характер патології вказує підвищена кількість лейкоцитів, наявність бактерій.
З метою виявлення специфічної флори проводиться ПЛР-аналіз зіскрібка на основні урогенітальні інфекції. Високоспецифічний дослідженням вважається метод флуоресціюючих антитіл (МФА).
Обов’язковою є дослідження загального аналізу сечі, у дівчаток також зіскрібка на ентеробіоз.
Диференціальна діагностика проводиться між специфічними і неспецифічними вульвовагинитами. Для виключення запальної патології матки і придатків виконується УЗД органів малого таза. З метою уточнення етіології рецидивуючого вульвовагініту може знадобитися консультація вузьких фахівців: венеролога, алерголога, ендокринолога, уролога, фтизіатра та ін.
Лікування вульвовагініту строго обов’язково, незалежно від етіології та форми захворювання, вираженості скарг, віку пацієнтки. Воно включає застосування етіотропних препаратів, місцеву обробку статевих органів дезинфікуючими і антисептичними розчинами, усунення провокуючих чинників і супутніх захворювань, відновлення нормальної вагінальної мікрофлори.
Етіотропна терапія вульвовагініту має на увазі застосування лікарських засобів, що впливають безпосередньо на збудника.
Для цього використовуються місцеві (у вигляді вагінальних таблеток, свічок, кремів) і системні антибіотики, які призначаються з урахуванням виділеної флори і чутливості.
З огляду на високу поширеність вульвовагинитов полимикробной етіології, вельми актуально використання полікомпонентних препаратів, що володіють місцевих антибактеріальних, антимикотическим і антипротозойним дією.
При кандидозної вульвовагініті потрібно прийом і місцеве використання протигрибкових препаратів (флуконазол, клотримазол, натаміціін і ін.). Після закінчення курсу протимікробної терапії здійснюється відновлення мікрофлори шляхом інтравагінального введення пробіотиків і їх перорального прийому.
Для полегшення симптомів вульвовагініту рекомендуються сидячі ванночки і спринцювання з відварами трав, розчинами антисептиків, використання вагінальних свічок.
Лікування фонових захворювань вимагає зниження алергічної налаштованості, корекції рівня глікемії при цукровому діабеті, санацію інфекційних вогнищ, призначення ЗГТ при атрофічному вульвовагігніте, дегельмінтизацію при ентеробіозі і т. Д.
При виявленні специфічного вульвовагініту потрібне лікування статевого партнера. До закінчення лікування необхідний статевий спокій.
Важливо скорегувати характер харчування, нормалізувати вагу, змінити гігієнічні звички. У певних випадках ліквідації провокуючих чинників призводить до стійкого лікуванню вульвовагініту без подальших рецидивів. З метою контролю вилікування після курсу терапії проводиться контрольне бактериоскопическое і мікробіологічне дослідження виділень із статевих шляхів.
Вульвовагініт у жінок: види, причини, симптоми і лікування
Вульвовагініт у жінок – захворювання статевої сфери, а саме запалення статевих органів (вульви) і піхви. Патологія виникає незалежно від віку і може розвинутися як у молодої, так і жінки похилого віку.
Види захворювання і причини виникнення
Залежно від причин виникнення вульвовагініт у жінок може бути:
- Інфекційним.
- Алергічним.
- Дісбактеріозним.
- Атрофічним.
Інфекційний вульвовагініт. Найчастіше причиною розвитку інфекційного вульвовагініту стає недотримання правил особистої гігієни. Крім того, захворювання часто виникає як результат безладних статевих контактів. Запальний процес провокується розмноженням патогенних мікроорганізмів – стрептококів, гонококів, кишкової палички, грибів.
Алергічний вульвовагініт. Причиною виникнення алергічного вульвовагініту служить ідіосинкразія, а саме негативна реакція організму на вплив різних засобів (мило, пральний порошок, гігієнічні засоби).
Дісбактеріозний вульвовагініт може виникнути через безконтрольного і тривалого прийому антибактеріальних препаратів, гормонів, імуномодуляторів.
Така форма захворювання проявляється у жінок, які страждають на цукровий діабет, ендометрит, а також мають злоякісні новоутворення.
В результаті даних факторів страждає мікрофлора піхви, при цьому посилено розмножуються умовно-патогенні мікроорганізми (гриби роду Candida), знищуючи лактобактерії. Це і провокує запалення слизової оболонки.
Атрофічний вульвовагініт. Атрофічна форма вульвовагініту проявляється часто у жінок в літньому віці. Відбувається це через те, що функція яєчників пригнічується, рівень жіночих статевих гормонів знижується. В результаті виникає атрофія слизової оболонки піхви, знижується кислотність. Це сприяє розмноженню патогенної мікрофлори.
Менш поширеною причиною розвитку вульвовагініту у жінок є гельмінтоз, особливо ентеробіоз. Ще до запалення можуть призводити різні подразнення слизової оболонки і вульви.
Основні симптоми

Основним симптомом вульвовагініту є рясні виділення з піхви, які можуть мати вкрай неприємний запах. Особливо сильно симптоми проявляються в критичні дні і після статевого контакту. Процес сечовипускання, як і статевий акт, може бути болючим. Жінка часто відчуває неприємні відчуття в промежині, такі як печіння і сильний свербіж піхви.
Стан зовнішніх статевих органів жінки змінюється, вони стають гіперемійовані і набряклі. Симптоми можуть проявлятися в більшій чи меншій мірі, а то і зовсім практично відсутні.
Це говорить про перехід вульвовагініту в хронічну форму.
Розпізнати хворобу можна по невеликих виділень з піхви, а також почервоніння і набряк вульви, які проявляються протягом тривалого часу.
лікування
Залежно від того, що послужило причиною вульвовагініту у жінок, підбирається і певне лікування. При появі перших ознак хвороби необхідно негайно звернутися до лікаря-гінеколога. Не слід займатися самолікуванням, це може спричинити за собою серйозні наслідки.
У медичному закладі проведуть необхідні обстеження для виявлення типу вульвовагініту і причин, які спровокували дане захворювання.
Лікування вульвовагініту у жінок може полягати в наступному:
- в прийомі антибактеріальних препаратів;
- в застосуванні місцевих кремів, які знімуть роздратування вульви;
- в застосуванні протигрибкових засобів;
- застосування кремів, до складу яких входить кортизон;
- застосування кремів, до складу яких входить естроген.

При виборі антибіотиків перевага віддається групі пеніцилінів, а також макролідів. Курс прийому препаратів призначається індивідуально. Вагітним жінкам препарати підбираються залежно від терміну вагітності, а також від того, наскільки запущений процес. Якщо це перший триместр, то антибактеріальне лікування проводити не можна і доведеться вдатися лише до місцевої терапії.
Кандидозний вульвовагініту жінок лікується протигрибковими засобами, які застосовуються місцево. Для відновлення мікрофлори піхви застосовуються еубіотики і пробіотики.
Якщо вульвовагініт атрофічного характеру, допоможе гормональна терапія. Ефективні в даному випадку вагінальні свічки або замісна терапія.
Супутні захворювання повинні бути вилікувані, а також проведені заходи для зміцнення імунної системи організму.
Жодне лікування не обходиться без засобів народної медицини. Особливо ефективні від інфекції цілющі трави, які мають протизапальну дію. Можна проводити спринцювання піхви відварами трав або приймати місцеві ванночки. Але використовують ці кошти лише в якості допоміжної терапії.
В якості додаткових заходів слід особливо ретельно дотримуватися гігієни статевих органів, правильно підмиватися, щоб уникнути інфекції.
Щоб не дратувати слизову потрібно вибирати більш вільний одяг і білизну, яка повинна бути з натуральних матеріалів.
Якщо вульвовагініт спровокований алергічною реакцією організму на будь-які косметичні засоби, то необхідно відмовитися від їх використання.
Всі приписи лікаря обов’язково повинні дотримуватися. Час лікування залежить від особливостей організму, але в середньому терапія займає два тижні. Після закінчення цього часу симптоми, як правило, згладжуються. Але це не означає, що наступило повне одужання. Щоб в цьому переконатися, потрібно повторно відвідати лікаря і здати необхідні аналізи.
На час лікування слід утримуватися від статевих контактів, щоб не дратувати запалену слизову.
можливі ускладнення
Якщо вчасно не почати лікування вульвовагініту у жінок, можуть розвинутися такі ускладнення:
- Розвиток хронічної форми вульвовагініту.
- Запальний процес може посилитися і привести до серйозних патологій шийки матки, матки і придатків.
- Розвиток безпліддя на тлі хронічного запалення.
- Виникнення виразок на слизовій оболонці піхви у жінок.
- При вагітності може виникнути інфікування плода через навколоплідні оболонки.
Якщо не лікувати вульвовагініт, то інфекція швидко поширитися на інші органи і викличе такі захворювання:
- ендометрит – запалюється матка;
- пієлонефрит – інфекції нирок;
- уретрит – запалюється сечівник;
- цистит – інфекції сечового міхура;
- сальпінгіт – запалення в маткових трубах;
- цервицит – запалення шийки матки.
Також може виникнути ерозія шийки матки і збої в менструальному циклі жінки. Тому звернення до лікаря не варто відкладати надовго. Чим раніше буде проведено лікування, тим менш серйозними будуть наслідки.
В якості профілактичних заходів вульвовагініту можна рекомендувати наступне:
- Необхідно ретельно стежити за особистою гігієною.
- Правильно користуватися туалетним папером після акту дефекації, щоб уникнути попадання інфекції на статеві органи.
- Вибирати білизну з натуральних бавовняних тканин, яке добре пропускає повітря, а також володіє прекрасними вбираючими здібностями.
- Білизна не повинна завдавати дискомфорт і викликати механічне подразнення слизової оболонки піхви.
- Статевий контакт повинен бути захищений.
- При відвідуванні басейну купальник необхідно прати, щоб не допустити інфекції.
- При алергії слід віддавати перевагу гіпоалергенної косметиці.
- Носити стрінги якомога рідше, оскільки даного виду білизна може натирати промежину, а також висока ймовірність інфікування статевих органів з ануса.
Будь-яке захворювання легше запобігти, ніж вилікувати. Тому слід дотримуватися цих простих правил.
Причини вульвовагініту, лікування і перші симптоми
Вульвовагинит відноситься до одних з найбільш поширених гінекологічних захворювань. Цієї патології найбільш схильні до дівчинки першого року життя, а також особи препубертатний і постклімактеричний вікових груп. Але при наявності певних чинників поєднане ураження вульви і піхви може розвиватися і у жінок репродуктивного віку.
Хоча вульвовагініт не відноситься до потенційно жизнеугрожающим станів, його лікуванню приділяється особлива увага. Це пов’язано не тільки з наявними у пацієнток фізичним дискомфортом. Запалення зовнішніх статевих органів і піхви може ускладнюватися висхідній сечовий інфекцією з послідовним розвитком уретриту, циститу і пієлонефриту.
Можливе ураження шийки матки з інфікуванням ендометрія.
Що це таке?
Вульвовагініт – запалення вульви (вульвіт) і слизової оболонки піхви (вагініт). Зустрічається переважно у дівчаток, жінок похилого віку і дуже рідко у жінок дітородного віку. Збудники вульвовагініту – гнійна і кишкова флора, гельмінти (гострики) і ін.
причини вульвовагініту
До провокуючих чинників і основних причин запальних захворювань нижніх відділів жіночих статевих органів відносять:
- гіповітаміноз;
- фізіологічні причини: вагітність, менструація;
- гормональні зміни: під час вагітності, в період менопаузи;
- безконтрольний прийом антибіотиків, гормональних препаратів;
- хіміотерапія і променева терапія при онкологічних захворюваннях;
- знижений імунітет і імунодефіцитні стани (ВІЛ-інфекція);
- недотримання гігієни статевих органів;
- ендокринні захворювання (цукровий діабет, гіпотиреоз);
- дитячі інфекції у дівчаток (кір, скарлатина);
- захворювання шлунково-кишкового тракту і алергічні захворювання;
- переривання вагітності, вискоблювання за медичними показаннями;
- травматичні ушкодження статевих органів (грубі статеві зносини, перший статевий акт, розриви під час пологів, носіння тісного та синтетичного білизни, носіння внутрішньоматкової спіралі);
- інфекції, що передаються статеві шляхом (ІПСШ): часта зміна статевих партнерів, відмова від використання презервативів це головні причини захворюваності запальними захворюваннями специфічної етіології (хламідіоз, гонорея і т.д.).
На сьогоднішній день все частіше вульвовагініт виникає в результаті наявності прихованих інфекцій, таких як: уреаплазмоз, мікоплазмоз, хламідіоз і т.д. дана інфекція може передаватися від матері до дитини під час пологів, а також контактно-побутовим шляхом.
Важливе значення в появі вульвовагініту має зниження ендокринної функції яєчників, ожиріння, цукровий діабет, а також інші захворювання, що ведуть до зниження опірності організму до інфекцій.
Класифікація вульвовагінітів
В даний час при постановці діагнозу враховується кілька характеристик захворювання. Тому одночасно використовуються кілька клінічних класифікацій вульвовагінітів:
- По виду збудника: неспецифічний бактеріальний, специфічний, туберкульозний, дифтерійний, вірусний, грибковий (кандидозний), протозойний.
- За наявності інфекційного агента: інфекційний і первинно-неінфекційний.
- За типом перебігу: гострий, підгострий і хронічний.
До первинно-неінфекційних форм захворювання відносять алергічний вульвовагініт, запалення внаслідок чужорідних тіл піхви, онанізму і травм, глистяні інвазії, зміни тканин на тлі дисметаболічних і ендокринних розладів.
симптоми вульвовагініту
Вульвовагініт може протікати в гострій або хронічній формі, при цьому симптоми захворювання будуть відрізнятися.
Симптоми гострого вульвовагініту:
- почервоніння, набряклість вульви;
- болю в низу живота, які іноді можуть віддавати в крижі;
- свербіж і печіння в області статевих органів, які посилюються під час сечовипускання;
- болю в області зовнішніх статевих органів;
- утруднення сечовипускання, яке іноді супроводжується утрудненням дефекації;
- Загальна слабкість;
- виділення з піхви, найчастіше гнійного характеру;
- хворобливість статевого акту;
- якщо вульвовагініт викликаний кишковою паличкою, то відзначаються рідкі виділення з піхви жовто-зеленого кольору, які мають неприємний запах.
Симптоми специфічних різновидів вульвовагініту:
гонорея:
- гнійні виділення;
- свербіж, печіння, біль;
- часті хворобливі сечовипускання;
- симптоми гонореї у жінок відносно швидко проходять.
трихомоніаз:
- після зараження захворюванням проходить інкубаційний період, який становить 3 – 5 діб;
- пінисті виділення з піхви сіро-жовтого кольору з неприємним запахом;
- свербіж і печіння, почервоніння зовнішніх статевих органів;
- при гранулезной формі захворювання слизова оболонка піхви має як би зернисту поверхню, яскраво-червоний колір.
сифіліс:
- захворювання має інкубаційний період, який становить 3 – 4 тижні;
- на місці впровадження збудників виникає твердий шанкр: ерозія або виразка округлої або овальної форми, в області якої є ущільнення шкіри;
- під час захворювання жінку не турбують болі;
- збільшуються лімфатичні вузли в паховій області;
- через деякий час відзначається загальне нездужання, у жінки піднімається температура тіла – розвивається вторинний сифіліс;
- на слизовій оболонці вульви з’являється багато вузликів, які безболісні, але містять всередині велику кількість збудників, тому дуже заразні.
кандидоз:
- на тлі почервоніння, набряклості, свербежу та печіння, болю виникають білі сирнистий виділення з піхви.
- в області вульви виникають бульбашки, які розкриваються, залишаючи після себе ерозії. Надалі на місці ерозій залишаються скоринки.
герпес:
- захворювання триває 2 – 4 тижні;
- відзначаються загальні симптоми: підвищення температури тіла, слабкість, млявість;
- на шкірі та слизовій оболонці вульви з’являються бульбашки діаметром 2 – 8 мм, які лопаються і залишають виразки.
Папіломавірусна інфекція:
- Характерний прояв ПАПІЛОМАВІРУСНІЙ вульвовагініту – гострі кондиломи, які виникають на шкірі і слизових оболонках в області зовнішніх статевих органів і ануса. Поступово вони ростуть, зливаються між собою, і іноді досягають таких великих розмірів, що нагадують пухлини. При цьому статеві зносини різко ускладнені.
Алергічні стани і аутоімунні захворювання:
- Вульвовагинит супроводжується сильним свербінням, печіння, червоністю. Виділення зазвичай рідкі, прозорі. Симптоми виникають під час контактів з алергеном. Далі починається інфекція і відповідні ознаки.
Ознаки хронічного вульвовагініту
Хронічна форма вульвовагініту характеризується в основному постійним сверблячкою в області вульви і білувато густими «сирнистий» виділеннями з піхви. Почервоніння, набряки, біль і печіння проходять. Для маленьких дівчаток ця стадія захворювання небезпечна зрощенням (синехія) статевих губ, аж до закриття сечівника.
Тривало протягом вульвовагініту може сприяти формуванню кондилом, поліпів, рубцевих утворень в піхву, що в майбутньому може негативно позначитися на статевому житті дівчинки і її дітородної функції. Рідше виникає сильне пошкодження і відторгнення слизової оболонки піхви.
діагностика
При підозрі на вульвовагініт, діагностику починають зі збору анамнезу та огляду жінки на гінекологічному кріслі. За характером виділень і утворення гнійного нальоту лікар може припустити збудника інфекції.
Звертають увагу на гіперемію, місцевий набряк слизової оболонки, утворення невеликих ранок. Під час огляду лікар бере мазок виділень з піхви.
Бактеріологічний аналіз виявляє молочницю або іншу патогенну мікрофлору, чутливість до лікування вульвовагініту антибіотиками.
Додатково здають кров і сечу. Для підтвердження діагнозу необхідно зробити УЗД-дослідження органів, розташованих в малому тазу. Ультразвукове дослідження допоможе виключити супутнє запалення матки, придатків. Нерідко інфекція поширюється з піхви далі, що вимагає більш серйозної терапії. При підозрі на вірусну інфекцію роблять ПЦР (полімеразно-ланцюгову рекцію).
Для лікування вульвовагініту жінці, що веде статеве життя, необхідно проводять аналізи крові і слизу з піхви на венеричний захворювання.
Це необхідно, тому що у пацієнток 20 – 40 років саме це стає частою причиною запалення. Дівчаткам рекомендують здати кал на визначення глистової інвазії.
Попадання продуктів життєдіяльності паразитів в піхву також сприяють розвитку симптомів вульвовагініту.
лікування вульвовагінітів
Після з’ясування причини, що викликала вульвовагініт т , починають етіотропне лікування:
- якщо вульвовагініт розвинувся через іншого захворювання, необхідно лікувати основну хворобу;
- при алергічних вульвовагинитах досить припинити дію алергену і скористатися протиалергічну препаратом, таким, як Супрастин або Зодітек;
- кандидозний вульвовагініт лікується наступними препаратами: Клотримазол (вагінальні таблетки і 1% крем), Миконазол (2% крем або вагінальні супозиторії), Бутоконазол (вагінальний крем), тіоконазол (мазь 6,5%), терконазол (вагінальні супозиторії, крем), Ністатин (вагінальні таблетки), Флюконазол (150мг – разова доза, таблетки всередину), Дифлюкан;
- для лікування бактеріального вульвовагініту використовують: Метронідазол (таблетки або вагінальний гель), Кліндаміцин в таблетках і у вигляді 2% вагінального крему, Тержинан (вагінальні таблетки), Полижинакс, таблетки всередину – Аугментин, Ампіцилін, цефрадін;
- при вульвовагініті, викликаному вірусом герпесу, застосовуються: Завіракс, Ацикловір, Валоцікловір, Ларифан, Неовир;
- при лікуванні трихомонадного вульвовагініту використовуються Метронідазол і Тинідазол (таблетки всередину).
Для полегшення стану і зняття запального процесу в області зовнішніх статевих органів застосовуються ванночки з ромашкою, календулою, шавлією, звіробоєм, евкаліптом або содою. Існують спеціальні аерозолі для зрошення статевих органів (Гипозоль). Для відновлення належної мікрофлори піхви використовують вагінальні свічки «Вагілак» або «Ацилакт», введення лактобактерина.
профілактика
Скоротити ризик розвитку запального процесу можна шляхом дотримання таких нескладних правил як:
- використання контрацептивів, які підбираються спільно з лікуючим лікарем;
- проходження регулярного огляду у гінеколога;
- виключення випадкових статевих зв’язків;
- дотримання інтимної гігієни;
- своєчасне і правильне лікування інфекційних уражень;
- носіння білизни відповідного розміру, вибір натуральних гіпоалергенних тканин;
- обмеження використання гігієнічних засобів з сильними ароматичними ароматами і штучними барвниками;
- відмова від частого спринцювання з метою збереження природної мікрофлори піхви;
- застосування антибіотиків тільки за рекомендацією лікаря, прийом пробіотиків.
Вульвовагинит не є серйозним захворюванням, але завдає сильний дискомфорт. При своєчасному діагностуванні і правильному лікуванні воно проходить швидко. При прояві перших симптомів жінці або дівчинці рекомендують звернутися до лікаря. Проводити самостійну терапію в домашніх умовах теж не варто для запобігання ускладнень.




