Гангрена Фурньє була вперше описана в 1883 році французьким венерологом Жаном Альфредом Фурньє. Він описав серію випадків, в якій п’ять раніше здорових молодих чоловіків розвинули швидко прогресуючу гангрену статевого члена і мошонки без видимої причини.
Це стан, яке стало відоме як гангрена Фурньє, визначається як полімікробний некротичний фасциит промежини, періанальної або статевих областей.
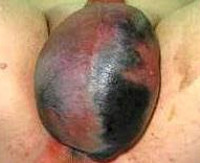
гангрена Фурньє
На відміну від вихідного опису Фурньє, хвороба не обмежується молодими або літніми чоловіками, цей стан може розвинутися у пацієнтів чоловічої статі будь-якого віку, а також у жінок (рідко).
Порушення імунітету (наприклад, при діабеті) має важливе значення в підвищенні сприйнятливості до гангрени Фурньє. Травма статевих органів також є вектором для введення бактерій, що ініціюють інфекційний процес.
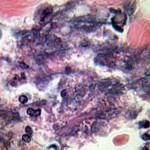
Мікрофотографія гангрени Фурньє (некротичний фасциит), збільшення 1000X
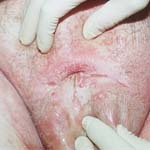
Фотографія чоловіки з фимозом. Ця умова призвело до розвитку нетримання сечі, до болю в промежині і до інфекцій сечовивідних шляхів. На експертизі була виявлена некротическая інфекція (в бульбоуретральних залозах).
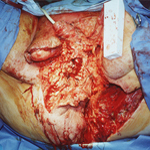
Пацієнт з гангреною Фурньє після радикальної хірургічної обробки рани. Розріз в точці максимальної ніжності промежини показав гангренозний некроз, який залучав передню і задню боку промежини. Шкіра і фасції, з цих регіонів, були вирізані. Реконструкція цього дефекту проводилась поетапного, в два підходи. Цей пацієнт повністю відновився.
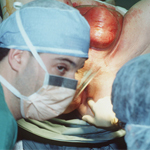
Експертиза пацієнта, який звернувся за допомогою через нестерпного болю в мошонці. Зверніть увагу на почервоніння мошонки і на скептичний погляд одного з хірургів.
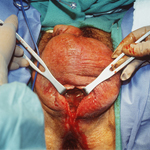
У того ж пацієнта, з нестерпним болем, зробили розріз в мошонці. З розрізу став виходити гній коричневого кольору.
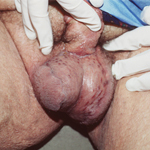
Той же хворий, але після операції. Рана була закрита шкірним клаптем.
причини
Хоча спочатку це стан було описано як ідіопатична гангрена геніталій, гангрена Фурньє має певну причину у 75-95% пацієнтів. Некротичний процес зазвичай починає розвиватися через інфекцію в урогенітальному тракті або в шкірі статевих органів.
Причини розвитку аноректальної гангрени Фурньє включають: періанальні, периректальні і сідничного-ректальні абсцеси, анальні тріщини і перфорації товстої кишки. Вони можуть бути наслідком колоректальной травми або ускладненням колоректального раку, запального захворювання кишечника, дивертикулита або апендициту.
Причини розвитку урогенітальної гангрени Фурньє включають:
- інфекції в бульбоуретральних залозах,
- травми уретри,
- ятрогенні травми, вторинні по відношенню до стриктурам уретри,
- епідидиміт,
- орхіт, або інфекції сечовивідних шляхів (наприклад, у пацієнтів з довгостроковою катетеризацією сечового міхура).
Причини розвитку дерматологічної гангрени Фурньє включають: травми мошонки і погану гігієну промежини.
Випадкова, навмисна або хірургічна травма і наявність сторонніх тіл також може привести до хвороби. Наступні провокуючі фактори також можуть мати відношення до розвитку гангрени Фурньє:
- Поверхневі ушкодження м’яких тканин
- пірсинг геніталій
- Ін’єкції кокаїну в статевий член
- Протезування імплантатів статевого члена
- внутрішньом’язові ін’єкції
- Стероїдні клізми (використовуються для лікування променевого проктиту)
- Чужорідне тіло в прямій кишці
У жінок, септичні аборти, абсцеси бартолінових залоз, гістеректомія і епізіотомія також мали відношення до розвитку гангрени. У чоловіків, анальний статевий акт може збільшити ризик розвитку інфекції промежини.
У дітей можна виділити наступні причини розвитку гангрени Фурньє:
- обрізання
- Вражена пахова грижа
- омфаліт
- укуси комах
- травми
- периректальні абсцес
- Системні інфекції
Мікрофлора, яка найчастіше призводить до розвитку гангрени Фурньє включає:
- Proteus
- Staphylococcus
- Enterococcus
- Streptococcus
- Pseudomonas
- Klebsiella
- Clostridium
Схильність до хвороби
Будь-яке стан, яке пригнічує клітинний імунітет, підвищує ризик розвитку гангрени Фурньє. Такі приклади включають в себе:
- Цукровий діабет (присутній в цілих 60% випадків)
- патологічне ожиріння
- алкоголізм
- цироз
- похилий вік
- Судинні захворювання органів малого таза
- Злоякісні пухлини (наприклад, гострий лейкоз проміелоцітарний, гострий нелімфоідних лейкоз, гострий мієлобластний лейкоз)
- Системна червона вовчанка
- хвороба Крона
- ВІЛ-інфекції
- недоїдання
- ятрогенні імуносупресії
Симптоми і прояви
Відмінною рисою гангрени Фурньє є сильний біль і ніжність в області статевих органів. Клінічний перебіг зазвичай прогресує в ході наступних етапів:
- Лихоманка і млявість можуть бути присутніми протягом 2-7 днів
- Починає розвиватися інтенсивний біль в геніталіях, ніжність, які зазвичай асоціюються з набряком шкіри і свербінням
- Біль і ніжність посилюються з поширенням еритеми на прилеглі ділянки шкіри
- Шкіра змінює колір
- Починає розвиватися очевидна гангрена геніталій, іноді, на цій фазі, у пацієнтів можуть виходити гнійні виділення з ран
На початку перебігу захворювання, біль може бути непропорційним результатами фізичних обстежень. І це правда, так як у міру розвитку гангрени, біль може насправді слабшати через те, що нервові тканини також будуть ставати некротичними.
Системні ефекти цього процесу варіюються від ніжності в області геніталій до септичного шоку. Загалом, чим важче буде ступінь некрозу, тим важче буде загальний стан людини.
фізичне обстеження
Лікар повинен проявити особливу увагу на відчуття при пальпації геніталій, промежини і на пальцевому ректальному дослідженні, щоб можна було правильно оцінити наявність ознак хвороби. Будь-яка наявність м’якості в тканинах, локалізована ніжність або рани в будь-якому з цих місць повинні відразу наштовхнути лікаря про наявність можливої гангрени Фурньє.
Шкіра, що закриває постраждалий регіон, може бути нормальною, еритематозній, набряку, синюшного, засмаглого кольору, покритою пухирями, і / або відверто гангреніозной. Багато лікарів, за зовнішнім виглядом шкіри, часто недооцінюють ступінь основного захворювання.
Неприємний запах може бути присутнім вдруге по відношенню до інфекцій анаеробних бактерій. В гнійних виділеннях можуть спостерігатися бульбашки газу, які виходять від газ-продукують організмів.
Системні симптоми (наприклад, лихоманка, тахікардія, артеріальна гіпотензія) також можуть бути присутніми.
діагностика
Діагностика гангрена Фурньє базується, перш за все, на клінічних даних, а лікування буде засновано на цих клінічних даних. Інцизійна біопсія може в кінцевому рахунку допомогти в підтвердженні діагнозу.
Наступні дослідження вказані для діагностики гангрени Фурньє:
- Повний підрахунок клітин крові
- Аналіз рівнів газів в артеріальній крові
- Аналіз крові і сечі
- Визначення розсіяного внутрішньосудинного згортання
- Аналіз будь-яких культур з будь-якої відкритої рани або абсцесу
Діагностична візуалізація може бути надзвичайно цінною, хоча чутливість і специфічність різних рентгенологічних методів ще не встановлена. Звичайна рентгенографія повинна бути першим методом діагностики, в той час як комп’ютерна томографія (КТ) повинна доповнювати рентген.
В обох випадках, лікарі можуть виявити наявність підшкірного повітря, що точно має навести на думку про те, що у людини можуть бути гангреніозние трансформації. Крім того, лікар може провести будь-який тест, який він вважатиме за необхідне для оцінки загострення супутніх захворювань.
лікування
Лікування гангрени Фурньє включає в себе кілька аспектів. У будь-якому випадку, хірургія буде необхідна для остаточної постановки діагнозу і видалення некротичних тканин. Раніше хірургічне втручання завжди пов’язане зі зниженням смертності.
Пацієнтам, які мають системну токсичність, яка проявляється в якості гипоперфузии або недостатності органів, буде необхідна агресивна реанімації для відновлення нормальної перфузії органів.
Визначення функціональності органів повинно мати пріоритет над діагностичними маневрами, особливо, якщо ці діагностичні дослідження можуть поставити під загрозу реанімаційні втручання.
Таким чином, пацієнти які будуть перебувати у відділенні невідкладної допомоги, будуть проходити лікування гангрени Фурньє в формі агресивної реанімації в очікуванні операції. Внутрішньовенні вливання кристалоїдів можуть зазначатися для тих пацієнтів, які виявляють ознаки зневоднення або які демонструють ознаки шоку.
Обов’язково будуть призначатися антибіотики широкого спектру дії. Якщо у пацієнта присутні травми м’яких тканин, йому можуть бути призначені ін’єкції препаратів від правця.
Крім того, будь-які базові супутні захворювання (наприклад, цукровий діабет, алкоголізм), в кінцевому рахунку повинні бути взяті під контроль. Такі умови є частими у таких пацієнтів і вони потенційно можуть привести до гангрени Фурньє або ускладнити її.
Окрему увагу варто звернути на хірургічне втручання.
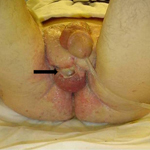
(1) Гангрена Фурньє. Набряк шкіри промежини, еритеми і некротичні втрати шкіри з оголенням яєчка (чорна стрілка).
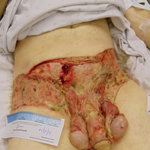
(2) Рана пацієнта після трьох хірургічних санацій
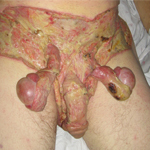
(3) Та ж сама рана після двох тижнів догляду і після антибіотикотерапії.
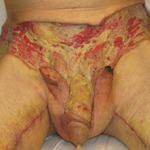
(4) З стегон були отримані шкірні клапті для реконструкції мошонки
Після того, як буде поставлений діагноз гангрени Фурньє, все некротичні тканини повинні бути видалені. Результати великого ретроспективного огляду 379 пацієнтів підтвердили думку про те, що раннє хірургічне втручання може сильно знизити смертність.
Ті, хто пройшли раніше втручання, мали найнижчий рівень смертності, ніж ті, чиє втручання було відкладено до трьох днів або на більш пізні терміни.
Шкіра повинна бути широко відкрита, для того, щоб хірурги могли визначити всю ступінь некрозу основний фасції і підшкірної клітковини. Все гангреніозние поразки повинні бути вирізані.
Варто звернути увагу на те, що розсічення має бути виконано так, щоб кровотеча з тканин було мінімальним.
Багато хірургів настійно рекомендують проводити радикальне висічення із застосуванням електрокоагуляції, щоб зменшити значну оперативну крововтрату.
Також, хірурги найчастіше намагаються не видаляти яєчка. Якщо яєчко не пошкоджено гангреною, то хірурги можуть розмістити його в підшкірному кишені, щоб запобігти його висихання. Однак, якщо яєчко все-таки буде порушено гангреною, то його життєздатність може залишитися під сумнівом і тільки тоді, в деяких випадках, хірурги можуть провести орхектомія.
прогноз
Великі дефекти мошонки, промежини, статевого члена і черевної області можуть зажадати реконструктивних процедур. В цілому, прогноз для пацієнтів пройшли раннє хірургічне втручання, як правило, хороший.
Мошонка має чудову здатність зцілюватися і регенеруватися, але як тільки інфекція і некроз підуть на спад.
Проте, приблизно 50% чоловіків, з потерпілим статевим членом, мають хворобливу ерекцію, яка часто пов’язана з генітальними рубцями.
Фактори, пов’язані з високою смертністю включають: аноректальная гангрена, похилий вік, велика хвороба (за участю черевної стінки або стегна), шок або сепсис, ниркова недостатність і печінкові дисфункції.
Смерть, як правил, настає в результаті системних захворювань, таких як сепсис, коагулопатії, гостра ниркова недостатність, діабетичний кетоацидоз або поліорганна недостатність.
Абсцес мошонки і хвороба Фурньє
Мошоночних абсцес – гнійно-некротичний відмежований осередок – може бути поверхневим або глибоким. Причини поверхневого абсцесу – інфікування волосяних фолікулів, ранок, ускладнення після незначних хірургічних втручань на шкірі мошонки.
Глибокий абсцес є ускладненням внутрішніх патологічних процесів.
Гангрена Фурньє (синоніми: гангрена мошонки, флегмона, гангренозний-мошоночная рожа, хвороба Фурньє) – швидко прогресуючий полімікробний некротичний фасциит – великий гангренозний процес, до якого залучені зовнішні статеві органи, перианальная область і пряма кишка.
Захворювання діагностується рідко, переважно, у чоловіків у віці 60-70 років, але зустрічається і у молодих пацієнтів. Гомосексуали стикаються з патологією в 10 разів частіше. Гангрена мошонки може розвинутися протягом декількох годин.
У дітей причиною гангрени мошонки частіше є опіки, укуси комах і операція з видалення крайньої плоті, виконана з порушенням санітарно-гігієнічних норм (ритуальне обрізання).
Незважаючи на реанімаційні заходи, призначення комбінацій антибіотиків широкого спектру дії і агресивне хірургічне втручання, рівень смертності від гангрени Фурньє залишається високим. Абсцес мошонки, при своєчасному розкритті та дренуванні, не призводить до будь-яких фатальних наслідків.
причини
Основна причина – ініційований мікробної флорою запальний процес, джерела якого включають:
- сечостатевої туберкульоз;
- гнійний орхепідідіміт;
- декомпенсована стриктуру сечівника з затеками ініційованої сечі;
- тривале дренування сечового міхура;
- оперативні втручання на органах мошонки з ятрогенними ушкодженнями;
- запалення бульбоуретральних залоз;
- сечостатеві свищі;
- травма уретри, мошонки, пеніса або всієї промежини;
- укус комахи;
- тривалий здавлення мошонки;
- обрізання (переважно, у дітей). До сприяючих чинників відносять: • цукровий діабет;
- інфекції шкіри геніталій;
- кахексию;
- онкологічні процеси;
- хронічну алкогольну інтоксикацію;
- наркоманію;
- прийом стероїдних препаратів;
- ВІЛ-інфекцію;
- ожиріння;
- хвороба Крона;
- тріщини заднього проходу, колоректальний рак, травми прямої кишки;
- цироз печінки;
- злоякісні захворювання червоного кісткового мозку;
- системний червоний вовчак;
- гнійний гідраденіт;
- стан в процесі або після проходження хіміотерапії;
- відсутність гігієнічного догляду за геніталіями.
У 10% випадків причини гангрени Фурньє не можуть бути виявлені. Примітно, що в літературі зустрічаються дані, коли флегмона Фурньє була спровокована поширенням інфекції після пірсингу в генітальної області.
Захворювання зустрічається у наркоманів після введення в вени статевого члена психотропних препаратів. Мікробна флора, яка найбільш часто викликає флегмону Фурньє:
- кишкова паличка;
- стрептокок;
- стафілокок;
- клебсієлла;
- протей;
- клостридія.
При гангрени Фурньє в кожній пробі виявляють мінімум 4 збудника. Рідко в асоціації мікроорганізмів виділяють кандиду альбіканс. Бактерії діють синергічно, викликаючи запалення з некротізаціей. Механізм розвитку патології:
- некроз поверхневих і глибоких фасциальних оболонок;
- коагуляція і тромбоз живлять судин;
- ішемія, порушення трофіки;
- поліморфно-ядерна інфільтрація;
- гіпоксія тканин провокує зростання факультативних анаеробів і мікроаерофільних організмів, які виробляють ферменти (наприклад, лецитиназу, коллагеназу) сприяють перетравленню фасциальних бар’єрів, тим самим підживлюючи швидке поширення інфекції;
- поява повітря в тканинах промежини через омертвіння тканин.
Мікробна флора при абсцесі мошонки
При абсцесі мошонки з залученням придатка яєчка склад мікрофлори варіативний і залежить від віку пацієнта. У сексуально активних чоловіків переважають хламідія трахоматіс і гонококи Нейссера, причому хламідії поширені переважно. У чоловіків молодше 35 років з нетрадиційною орієнтацією частіше діагностують кишкову паличку.
У літніх пацієнтів патогенна мікрофлора представлена кишковою паличкою і псевдомонад (синьогнійної палички), і лише іноді інфекціями, що передаються статевим шляхом.
Менш поширені причини епідидиміту, які можуть призводити до утворення абсцесів, включають інфікування кандидами та мікобактеріями туберкульозу, що більше характерно для пацієнтів з ослабленою імунною системою (ВІЛ). У хлопчиків абсцес мошонки розвивається ускладненням орхепідідіміта на тлі ентеровірусної і аденовірусної інфекції.
Симптоми гангрени Фурньє
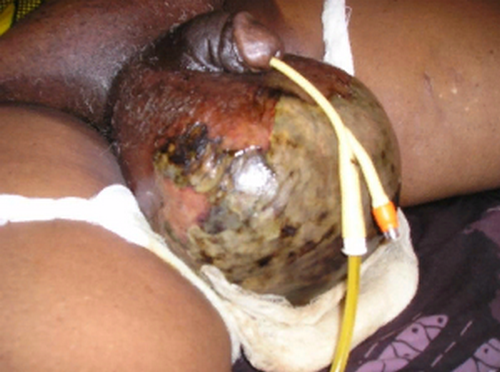
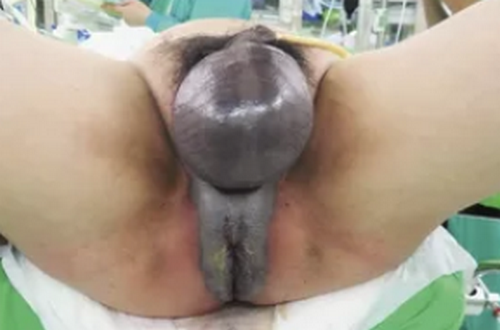 Захворювання починається з вираженого свербіння шкіри мошонки і дискомфорту в зовнішніх статевих органів, перед цим можуть бути невеликі продромальний симптоми: слабкість, субфебрилітет, загальне нездужання.
Захворювання починається з вираженого свербіння шкіри мошонки і дискомфорту в зовнішніх статевих органів, перед цим можуть бути невеликі продромальний симптоми: слабкість, субфебрилітет, загальне нездужання.
Симптоми і ознаки захворювання варіативні і включають:
- підвищення температури тіла з ознобом;
- біль, припухлість в області статевих органів і / або анальної області;
- неприємний запах від ураженої тканини;
- спочатку прогресуюче почервоніння, що супроводжується посиленням болю, а потім потемніння шкіри, крепитацию;
- в міру некротизации нервових закінчень – зменшення больового синдрому;
- «Плаче» шкіру;
- гнійні виділення їх сечовипускального каналу;
- набряк статевого члена і мошонки;
- зневоднення;
- анемію.
Симптоми абсцесу мошонки
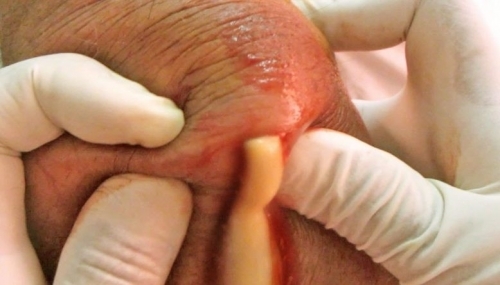
Симптоми абсцесу мошонки виражені менш яскраво, але на початковому етапі схожі:
- почервоніння, біль, припухлість;
- набряк;
- загальне нездужання.
Абсцес має чіткі межі, залучення в процес сусідніх структур немає.
Диференціальна діагностика
Диференціальний діагноз проводять з наступними патологіями, які мають деякі подібні прояви:
- баланит;
- перекрут яєчка;
- ускладнена грижа;
- інфікована водянка;
- газова гангрена;
- забій мошонки;
- орхепідідіміт тощо.
необхідні аналізи
Специфічних лабораторних тестів немає, але перед оперативним втручанням необхідно отримати результати аналізів:
- загальний клінічний аналіз крові;
- електроліти;
- коагулограмму;
- цукор крові;
- сечовину і креатинін.
Посів біоматеріалів на мікробний склад і чутливість до антибіотиків готується кілька днів, тому антибактеріальну внутрішньовенну терапію починають емпірично, комбінацією препаратів з широким спектром дії.
інструментальна діагностика
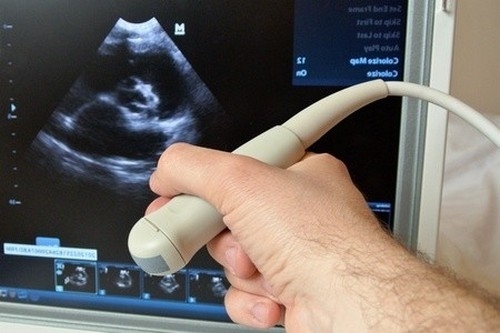
Підозра на гангрену Фурньє – однозначне показання для екстреної госпіталізації. При яскравою клінічній картині складності у визначенні діагнозу немає, але на початковій стадії процесу краще виконати інструментальне обстеження.
Розміри патологічного процесу, взаємодія з навколишніми тканинами, анатомічні особливості і причини можна уточнити за допомогою МРТ і КТ, в якості первинної діагностики виконують ультразвукове сканування, яке є корисним доповненням до історії захворювання і фізичного обстеження.
УЗД дозволяє встановити локалізацію вогнища, а також розглянути кровопостачання придатка і самого яєчка, які можуть бути залучені в процес. Недоліком ультразвукового дослідження є необхідність прямого тиску на беруть участь тканини, що викликає посилення больового синдрому.
При гангрени Фурньє рентгенографія показує присутність газу в тканинах, якщо даних фізичного огляду для встановлення діагнозу було недостатньо.
Лікування абсцесу мошонки
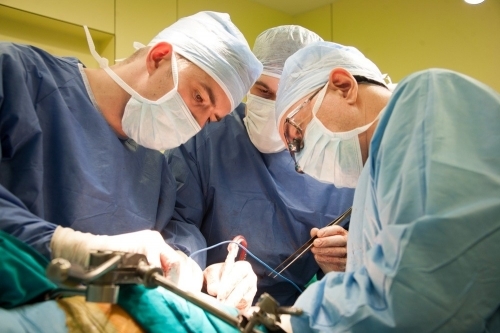
Пацієнти при перших ознаках неблагополуччя повинні звернутися в стаціонар. В амбулаторних умовах можливо лікування тільки поверхневих абсцесів шкіри мошонки, де в умовах хірургічної маніпуляційної виконується розтин і дренування гнійного вогнища з подальшим призначенням антібіотітков. Прогноз на одужання сприятливий.
Лікувальні заходи при гангрени Фурньє
Лікування гангрени Фурньє включає наступне:
- відновлення нормальної перфузії органів;
- дезінтоксикаційну терапію;
- внутрішньовенне введення комбінації антибактеріальних препаратів з широким спектром дії до тих пір, поки не будуть отримані результати культурального посіву і чутливості;
- внутрішньовенне введення імуноглобулінів;
- профілактику правця при наявності пошкодження м’яких тканин;
- гипербарическую кисневу терапію;
- протигрибкові ліки.
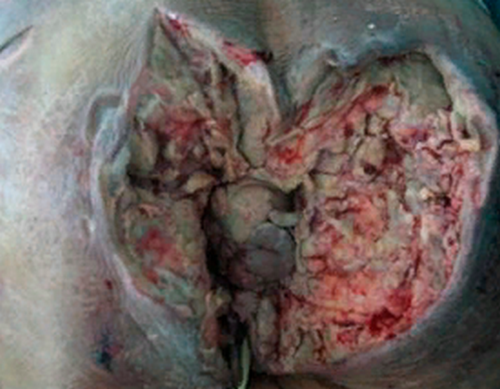
Оперативне втручання має на увазі висічення некротизованих тканин, обсяг його часто великий, що призводить до необхідності реконструктивних операцій в подальшому. Часто хірург вирішує питання про альтернативні способи відведення калу і сечі.
Прогноз при гангрени Фурньє
Великі дефекти шкіри мошонки, промежини, статевого члена і навіть черевної стінки вимагають реконструктивних втручань, після яких прогноз для життя хороший. Мошонка має здатність до регенерації після видалення некротичних мас і придушення інфекційного процесу.
Однак у 50% чоловіків із залученням до запалення статевого члена виникають болі при ерекції, часто пов’язані з рубцевими змінами.
У 1995 році Лаор і співавтори ввели в дію Індекс тяжкості гангрени Фурньє (FGSI), який грунтується на відхиленні від референтних значень наступних клінічних параметрів:
- температури;
- пульсу;
- частоти дихання;
- кількості лейкоцитів;
- гематокриту;
- рівня натрію;
- калію;
- креатиніну;
- бікарбонату.
Кожному параметру присвоюється оцінка в діапазоні від 0 до 4, при цьому більш високі значення вказують на більше відхилення від норми. FGSI є сумою всіх значень. Вчені визначили, що FGSI більше 9 корелює зі збільшенням смертності.
У 2010 році додали два додаткові параметри-вік і ступінь вираженості захворювання. За результатами дослідження, дійшли висновку, що ризик смертності прямо пропорційний віку пацієнта, ступеня поширеності патології та вираженості загальної інтоксикації.
Фактори, пов’язані з поліпшенням прогнозу, включають:
- вік до 60 років;
- локализованность вогнища;
- відсутність системної токсичності;
- стерильні культури крові.
При висічення м’якої тканини може бути порушена дренажна лімфатична система, що призводить до появи целюліту і набряку. Фактори, пов’язані з високою смертністю: аноректальний джерело інфекції, вік, широту поразки, приєднання сепсису, ниркова і печінкова недостатність.
профілактика

Особи з сприятливими факторами повинні уважно стежити за станом шкіри мошонки, своєчасно обробляти пошкодження антисептичними засобами. Для зменшення ризику, відкриті рани промивають з милом і водою, і підтримують їх сухими і чистими до повного загоєння.
При перших симптомах неблагополуччя з боку органів урогенітального тракту необхідно звернутися на консультацію уролога або хірурга.
гангрена Фурньє
Гангрена Фурньє – це гостра інфекція зовнішніх чоловічих геніталій з некротізаціей м’яких тканин. Початкові симптоми включають біль, набряк і почервоніння генітальної області, температурну реакцію, слабкість. Протягом 2-7 днів клінічні прояви наростають, колір шкіри змінюється на темний, з’являється гнійне виділення і мокнуть, біль через посилення процесу некротизации зменшується.
Діагноз встановлюють при огляді, УЗД і рентгенографії, збудника ідентифікують за допомогою культурального дослідження. Лікування передбачає проведення дезінтоксикаційної, антибактеріальної, протишокової терапії, хірургічне втручання.
Хвороба Фурньє (гангренозне бешиха мошонки, епіфасціальний некроз, субфасціальна флегмона і гангрена статевих органів) – полімікробний некроз тканин мошонки і пеніса. Хвороба вперше була описана 1764 році німецьким лікарем Баурене.
У 1883 р французький венеролог Жан Альфред Фурньє узагальнив спостереження за п’ятьма молодими людьми, страждаючими від швидкопрогресуючих гангрени статевого члена і мошонки. З тих пір хвороба носить його ім’я. Патологія не має ендемічних районів і не залежить від пори року.
Типовий портрет хворого з гангреною геніталій виглядає так: чоловік старше 65-70 років з важкою супутньою патологією та / або зловживає алкоголем.

гангрена Фурньє
Захворювання МУЛЬТИФАКТОРНОЇ. Причини великого інфекційного процесу геніталій можуть бути встановлені в 75-95% випадків. З збудників найбільш часто ідентифікують стрептококи, стафілококи, фузобактерии, спірохети, інші анаеробні і аеробні бактерії, в 43% виділяють кишкову паличку.
Має значення імунний статус: у осіб із супутньою патологією, пов’язаною з імуносупресією (СНІД, туберкульоз, цукровий діабет, аутоімунні захворювання, злоякісні новоутворення, цироз печінки, алкоголізм, хвороба Крона та ін.) Ризик виникнення гангрени Фурньє вище.
Найчастіше інфекційний агент потрапляє в підлеглі тканини з шкірного покриву, ректальної або урогенітальної області при наступних обставинах:
- Травми геніталій і промежини . При травматизації (обмеження, укус, опік, поранення, порушення цілісності шкірного покриву мошонки в результаті дерматологічних захворювань та ін.) З’являються вхідні ворота для патогенної мікрофлори, яка при сприятливих умовах починає активно розмножуватися. Описано розвиток патології після пірсингу геніталій.
- Урологічні маніпуляції і операції . З огляду на особливості анатомії чоловічого сечівника (наявність природних звужень), слизова оболонка легко травмується при катетеризації, бужировании, уретроцистоскопии. Приєднання вторинної інфекції призводить до реакцій запалення – набряку, інфільтрації, гіперемії, болю. Функціонуючий уретральний катетер, фаллопластіку при еректильної дисфункції розглядають як фактори ризику для розвитку гангрени мошонки, особливо у чоловіків з імуносупресією будь-якого генезу.
- Урогентітальние і проктологічні захворювання. Патологія сечостатевого тракту (простатит, орхоепідідіміт, уретрит і ін.) – осередки хронічної інфекції. Гематогенним або лімфогенним шляхом відбувається поширення мікробів, що може ініціювати розвиток гангрени Фурньє. До джерел персистуючої інфекції з боку кишечника відносять парапроктит, тріщину прямої кишки, геморой, дивертикуліт, ректальні свищі та інші запальні процеси.
Внутріфасціальное проникнення полимикробной інфекції та її подальше поширення – основний механізм розвитку гангрени Фурньє.
Мікроорганізми по відношенню один до одного мають симбіотичних дією: одні виробляють ферменти, які сприяють тромбоутворенню в судинах зі зменшенням локального кровотоку і гіпоксією, інші продукують ряд ферментів, що полегшують проникнення через тканинні бар’єри і фасції.
https://www.youtube.com/watch?v=vU2_oi0jdLo
Обсіменіння патогенами фасцій і межфасціальних просторів тягне за собою блискавичне прогресування запалення. У процес втягуються нові зони, включаючи передню черевну стінку і внутрішню поверхню стегон.
Сприятливі умови для персистування мікрофлори забезпечують рихлість епітеліального покриву, тонкість епідермісу, велика кількість потових і сальних залоз і волосяних цибулин.
Особливості кровопостачання геніталій – велика венозна мережу і убога артеріальна – при запаленні призводять до уповільнення кровотоку і посиленої згортання, що посилює некротізацію.
Продромальний період характеризується підвищенням температури тіла, слабкістю. Місцеві прояви відсутні. Тривалість періоду варіативна і становить від 2 до 7 діб.
На стадії інфільтрації з’являються гіперемія (іноді на її тлі виділяється більш червона пляма), набряк, біль. У міру прогресування клінічні прояви стають яскравішими, може визначатися крепітація при стисненні м’яких тканин, обумовлена скупченням газів.
У стадії абсцедування самопочуття пацієнта погіршується, приєднуються симптоми інтоксикації. Ступінь виразності загальних індивідуальна і залежить від обсягу залучених тканин.
Слабкість, втрата апетиту, температура до 39-40 ° С з ознобом, м’язові болі, нічний проливний піт присутні практично у всіх пацієнтів.
У ряді спостережень відзначають виразки і пухирі на голівці пеніса і шкірі мошонки, які змінюються некротізаціей тканин. З них може сочитися гнійневідокремлюване з неприємним запахом.
Сечовипускання відбувається ослабленою струменем з різями. У деяких пацієнтів на тлі болю і набряку шкірний покрив гиперемирован без інших зовнішніх проявів, а основний процес протікає в більш глибоких шарах.
Якщо в анамнезі була проникаюча травма мошонки, краї рани розведені, виділяється гній.
Через кілька годин шкіра набуває фіолетового відтінку, а потім і чорний, больовий синдром зменшується через загибель нервових закінчень, що може бути помилково витлумачено як поліпшення.
Нерідко навіть соціалізовані пацієнти звертаються за допомогою несвоєчасно, у важкому стані. Некроз швидко захоплює м’які тканини промежини, стегон, передньої черевної стінки.
Основне грізне ускладнення гангрени Фурньє – приєднання сепсису при попаданні бактерій в кров’яне русло і інтоксикація організму продуктами їх життєдіяльності.
До віддалених ускладнень відносять спаечно-рубцевий процес і пов’язану з ним еректильну дисфункцію, порушення лімфовідтоку і набряк геніталій, хронічний больовий синдром через формування рубцевої деформації.
Діагностика заснована на даних огляду, пальпації, історії захворювання. Диференціальну діагностику проводять з флегмоною мошонки, парапроктитом, бешихове запалення, гангренозний баланітом і ускладненою формою первинної сіфіломи. Рішення про тактику ведення приймається колегіально, хворого оглядають хірург, уролог, проктолог, анестезіолог, терапевт.
Діагностичні заходи включають:
- Дослідження крові. Кров реагує на гнійну катастрофу гіперлейкоцитозом, що перевищує норму в 3-4 рази, нейтрофільозом і прискоренням ШОЕ (до 50-60 мм / год). Позитивні результати культурального дослідження крові у пацієнта з гангреною Фурньє свідчать про септикопиемии. Для виявлення коагулопатии на тлі сепсису додатково досліджують профіль коагуляції (коагулограмму).
- Рентгенографія м’яких тканин . Рентгенографію тканин промежини проводять в якості первинної інструментальної діагностики, особливо, коли результати клінічного дослідження непереконливі. На знімках можна побачити велику кількість газів в м’яких тканинах, які визначаються ще до появи вираженої некротизации. МРТ органів мошонки краще візуалізує м’які тканини, але вимагає більше часу для діагностики, через це у пацієнтів в критичному стані її застосування обмежене.
- УЗД мошонки і промежини . Ультрасонографія мошонки використовують для визначення рідини або газу, ступеня вираженості набряку. Яєчка і придатки, як правило, не змінені. Ультразвукове сканування дозволяє діагностувати інтратестикулярно травму, скротальний целюліт, орхоепідідіміт, перекрут яєчка, пахову грижу. До недоліків УЗД відносять необхідність натискання на мошонку, що підсилює больовий синдром.
- Біопсія і гістологія . Біопсію ураженої ділянки проводять для диференціальної діагностики вираженого целюліту від некротичної інфекції. Зразок беруть з точки максимального розм’якшення, включаючи шкіру, поверхневу і глибоку фасцію. При морфологічному дослідженні відзначається некроз фасцій, фибриноидная коагуляція артеріол, поліморфно-ядерна інфільтрація, наявність мікроорганізмів усередині залучених тканин.
Пацієнта госпіталізують в стаціонар в відділення гнійної хірургії або урології. При важкому стані нерідко потрібно приміщення хворого в умови реанімації. Лікування базується на трьох аспектах: дезінтоксикації, антибіотикотерапії та хірургічному втручанні в екстреному порядку. Надалі пацієнтові може знадобитися ряд операцій, включаючи реконструктивні.
- Антибіотикотерапія . З антибактеріальних препаратів вибирають ліки з максимальною антіанаеробной активністю. До отримання результатів посіву призначають амоксицилін, тикарциллин, карбапенеми, цефалоспорини III і IV покоління, метронідазол. Тривалість і дозування визначаються в кожному випадку індивідуально.
- Дезінтоксикаційна терапія . Детоксикація передбачає вливання кристалоїдних розчинів, альбуміну, плазмаферез, гемосорбцію. Деяким пацієнтам при нирковій недостатності можуть знадобитися сеанси гемодіалізу.
- Хірургічне втручання . Після підтвердження діагнозу все нежиттєздатні тканини максимально радикально січуть, рану розкривають і виконують ревізію; флегмони, абсцеси і гнійні затекло дренируют. За свідченнями (велике гнійно-некротичне ураження аноректальної області) виводять колостому, при затримці сечі виконують епіцістостоми або встановлюють уретральний катетер. Рідше виконують пенектомію і орхіектомією. Після стабілізації стану проводиться серія реконструктивних операцій. При великих шкірних дефектах вдаються до дермотензії із застосуванням тканинних експандерів.
- Фізіотерапевтичні заходи. При призначенні гіпербаричної оксигенації в складі комплексної терапії хвороби Фурньє ефект від лікування вище, а смертність нижча. Результативність обумовлюється збільшенням оксигенації артеріальної крові і активізацією макрофагів в зоні запалення. ГБО Посилює проникнення антибіотиків в уражені тканини, зменшує набряк за рахунок звуження судин, стимулює синтез фібробластів і утворення грануляцій.
Летальність при гангрени Фурньє залишається високою і становить за різними джерелами від 47 до 80%. Прогноз для життя залежить від своєчасності надання медичної допомоги, без лікування смертність досягає 100%.
Профілактика включає своєчасне лікування проктологічних та урологічних захворювань, корекцію імунодефіцитних станів, відмова від пірсингу і татуажу геніталій, безпечний секс, адекватну гігієну і здоровий спосіб життя.
При перших симптомах неблагополуччя важливо звернутися за медичною допомогою і не займатися самолікуванням.
Лікування хвороби Фурньє
У статті висвітлено основні аспекти етіології та патогенезу хвороби Фурньє. Частота даного захворювання в клініці за останні 10 років склала 0,09%, летальність 16,7%. Проведено аналіз причин розвитку захворювання, тяжкості стану хворих і результатів лікування.
Останнім часом серед гнійно-запальних захворювань шкіри і підшкірної жирової клітковини збільшилася частка рідкісних захворювань.
Одним з них є хвороба Фурньє (БФ), вперше описана в 1883 році Жаном Альфредом Фурньє.
Основними ознаками цього захворювання він вважав несподівану маніфестацію хвороби у здорових людей без певної причини і швидкий розвиток гангрени зовнішніх статевих органів.
В даний час під БФ увазі некроз шкіри і підшкірної клітковини промежини, передньої черевної стінки за умови первинного ураження зовнішніх статевих органів.
На це захворювання частіше страждають чоловіки, проте іноді воно розвивається у жінок. Г.А. Ізмайлов і співавт. вважають БФ приватною формою некротизирующего фасциита.
Клінічно захворювання проявляється симптомами вираженої інтоксикації з наявністю ділянки некрозу шкіри мошонки або промежини.
Точних даних про частоту БФ немає. У відомій нам літературі до 1937 року були описані 149 хворих БФ, до теперішнього часу – понад 600.
Етіологія захворювання вивчена недостатньо.
Більшість авторів вважають, що причиною розвитку БФ служить інфекція, яка проникає екзогенних шляхом в разі пошкодження захисного бар’єру при захворюваннях урогенітального тракту, колоректальний зони, шкіри зовнішніх статевих органів і промежини.
Високовірулентних інфекційний агент надає токсичну дію і викликає тромбофлебіт, набряк, а потім здавлення і тромбоз судин артеріальної мережі.
На тлі порушення мікроциркуляції відбувається активізація факультативної і умовно-патогенної мікрофлори з подальшим гнійним розплавленням жирової клітковини, що посилює ішемію і сприяє розвитку некрозу шкіри мошонки або промежини. Особливості захворювання:
- 1 – зона некрозу підшкірної жирової клітковини і фасції значно більше області некрозу шкіри (феномен верхівки айсберга);
- 2 – при великому некрозі шкіри мошонки і статевого члена яєчка інтактні в силу кровопостачання з інших джерел;
- 3 – запальний процес рідко проникає глибше поверхневої фасції.
При гострому парапроктиті БФ розвивається в 0,12% випадків.
Зустрічаються повідомлення про розвиток БФ після хірургічних втручань або інвазивних маніпуляцій – апендектомії, геморроідектоміі, релапаротомии, пункційної біопсії простати.
Часто сприятливим фоном для розвитку БФ є цукровий діабет, хронічний алкоголізм або стан імуносупресії в разі застосування кортикостероїдів.
При посіві виділень з ран виявляють різні асоціації аеробних і анаеробних мікроорганізмів. Іноді при БФ виявляли анаеробну флору, і це дозволило авторам стверджувати, що хвороба Фурньє розвивається тільки при анаеробному запаленні.
Лікування БФ має включати інтенсивну терапію (перед- і післяопераційну) і оперативні втручання (радикальна хірургічна обробка гнійного вогнища, етапні некректомії, операції, спрямовані на закриття ран).
При хірургічному лікуванні слід враховувати специфіку БФ:
- поширення гнійно-запального процесу уздовж поверхневої і глибокої підшкірних фасцій,
- відсутність ураження м’язів,
- феномен верхівки айсберга,
- интактность яєчок і статевого члена.
Проте лікування подібних хворих важкий і не завжди приводить до успіху, про що свідчить летальність, яка за даними вітчизняних і зарубіжних хірургів варіює від 30 до 80%.
Матеріал і методи
З 1996 по 2006 рік в міській лікарні № 17 знаходилися на лікуванні 6 пацієнтів БФ.
Середній вік хворих склав 63 ± 2,3 року (від 31 до 71 року). Чоловіків було 4, жінок – 2. Хворі надходили або були переведені у відділення в середньому на 3 добу від початку захворювання (від 1 до 7 діб).
У однієї хворої БФ розвинулася в стаціонарі після сігмостоми з приводу гострої кишкової непрохідності, причиною якої є рак сигми; у іншого – після травми пахової області, у третій хворий – на тлі хронічного посттравматичного остеомієліту кісток лівої гомілки та гормонозалежної бронхіальної астми. У решти 3 хворих зв’язати виникнення захворювання з чимось не вдалося.
Результати та обговорення
У наших спостереженнях частота БФ серед усіх гнійно-запальних захворювань шкіри і підшкірної клітковини склала 0,09%.
Більшість хворих надходили зі скаргами на наявність хворобливого ущільнення в промежині або внизу живота, підвищення температури тіла до 37,2-37,6 ° С.
При надходженні стан двох хворих оцінювали як тяжкий, 4 – середньої тяжкості. Важкість стану була обумовлена тривалістю захворювання до надходження в стаціонар і синдромом інтоксикації. Температура тіла під час вступу і за час перебування в стаціонарі була субфебрильною у всіх пацієнтів.
Незважаючи на синдром інтоксикації, в загальному аналізі крові абсолютне число лейкоцитів знаходилося в межах нормальних значень – в середньому 8,63 xx 109 / л (від 5,6 до 16,1 x 109 / л).
У всіх пацієнтів спостерігалося паличкоядерних зрушення – в середньому 23% (від 10 до 48%).
Відсутність вираженого лейкоцитозу і температурної реакції може свідчити про зниження реактивності організму і розвитку БФ на тлі імуносупресії.
Внаслідок важкого стану і вираженій інтоксикації у половини хворих виникла необхідність в передопераційної підготовки, яка полягала в інфузії кристалоїдів, стимуляції діурезу при олігурії, болюсному антибіотиків широкого спектру дії. Середній обсяг інфузії склав 1,5 л (від 1 до 3,3 л).
Після установки діагнозу БФ всі хворі оперовані в терміновому порядку. Виконували висічення всіх некротизованих тканин і тканин з сумнівною життєздатністю до глибокої фасції.
Кожному хворому вводили антибіотики широкого спектру дії, середня тривалість лікування склала 13,4 днів (від 10 до 17 днів). У половини хворих виникла необхідність в зміні антибіотика. Антибіотики вводили парентерально за такими схемами: тиенам + метронідазол; цефоперазон + мет-ронідазол + амікацин з подальшою їх заміною (за показаннями) на фторхінолони.
Місцеве лікування всіх пацієнтів включало перев’язки з розчинами перекису водню і хлоргексидину. Необхідність повторних некректомія виникла у 3 пацієнтів, причому у 2 з них повторні некректомія виконували тричі: на 2-е, 4-е і 7-е добу після операції.
Після стабілізації стану і настання фази грануляції одному хворому на 21-у добу після операції на краю рани накладені вторинні шви. Іншому хворому – на 15-у добу виконана пластика рани передньої черевної стінки переміщеним шкірним клаптем внаслідок утворився дефекту, а на 23-ю добу проведено реконструкцію мошонки місцевими тканинами.
При посіві виділень з ран зростання мікрофлори отриманий у 3 хворих – у 1 хворого виявлено Streptococcus species, у 1 – Streptococcus viridians, у 1 – Proteus Reflgeri.
Летальність при БФ склала 16,7% (помер 1 з 6 хворих). У 1-у добу після операції помер один хворий, що надійшов в стаціонар на 5-ту добу після початку захворювання в тяжкому стані з явищами вираженої інтоксикації та поліорганної недостатності. Тривалість госпіталізації інших 5 хворих в середньому склала 52 ліжко-дня (від 18 до 98 діб).