Синдром Іценко-Кушинга – патологічний процес, на формування якого впливають високі показники рівня гормонів глюкокортикоїдів. Головним з них є кортизол. Терапія захворювання повинна бути комплексною і спрямованої на купірування причини, що сприяє розвиткові недуги.
Хвороба Іценко-Кушинга
Що таке хвороба Іценко-Кушинга? Причини виникнення, діагностику та методи лікування розберемо в статті доктора Ворожцова Е. І., ендокринолога зі стажем в 14 років.
Хвороба Іценко-Кушинга (БІК) – важке Многосістемность захворювання гіпоталомо-гіпофізарного походження, клінічні прояви якого обумовлені гіперсекрецією гормонів кори надниркових залоз. Є АКТГ-залежною формою гіперкортицизму (захворювання, пов’язаного з надмірним виділенням гормонів корою наднирників).
Основна причина захворювання – кортікотрофная мікроаденома (доброякісна пухлина) гіпофіза. Виникнення останньої може бути пов’язано з безліччю факторів. Часто захворювання розвивається після травми головного мозку, вагітності, пологів, нейроінфекції.
Хвороба Іценко – Кушинга є рідкісним захворюванням, частота народження якого становить 2-3 нових випадки в рік на один мільйон населення.
Клінічні ознаки даної хвороби обумовлені гіперсекрецією кортикостероїдів.
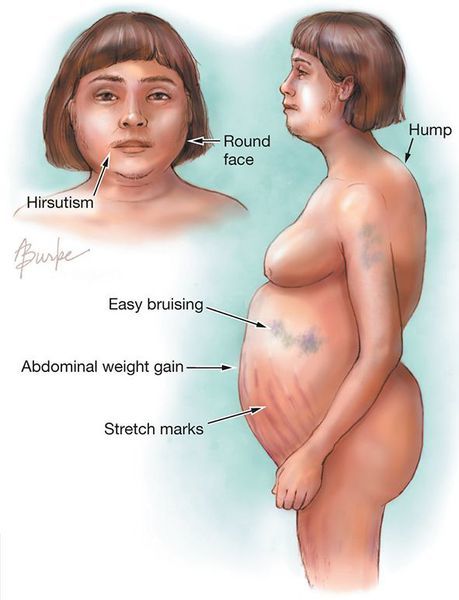
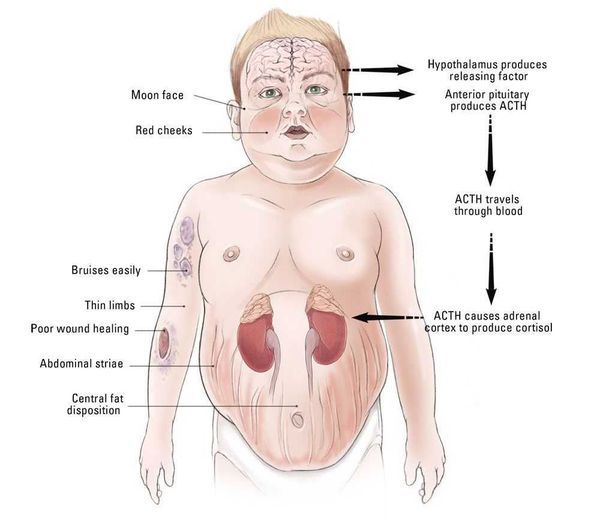
У більшості випадків першим клінічним ознакою є ожиріння, яке розвивається на обличчі, шиї, тулубі та животі, при цьому кінцівки стають тонкими.
Пізніше виявляються шкірні зміни – витончення шкіри, важко загоюються рани, яскраві стрії (розтяжки), гіперпігментація шкіри, гірсутизм (надмірне поява волосся на обличчі і тілі).
Також важливим і частим симптомом є м’язова слабкість, розвиток остеопорозу.
Артеріальна гіпертензія при БИК носить постійний і помірний характер, в окремих випадках артеріальний тиск залишається в нормі. Це пов’язано з тим, що глюкокортикоїди (гормони, що виробляються корою наднирників) підвищують судинний тонус і чутливість адренорецепторів до катехоламінів (природним речовинам, контролюючим міжклітинний взаємодія в організмі).
Більш ніж у половини хворих виникають порушення психіки. Найбільш часті з них: емоційна нестійкість, депресія, дратівливість, панічні атаки, розлад сну.
Порушення менструального циклу (рідкісні, мізерні менструації або їх відсутність) зустрічається у 70-80% пацієнток, також досить часто зустрічається безпліддя. У чоловіків при БИК знижується статевий потяг і виникає еректильна дисфункція.
Хвороба Іценко – Кушинга супроводжується імунодефіцитом, який проявляється у вигляді рецидивуючої інфекції (найчастіше виникає хронічний пієлонефрит).
Частота клінічних проявів БИК :
- місяцеподібне обличчя – 90%;
- порушена толерантність до глюкози – 85%;
- абдомінальний тип ожиріння і гіпертензія – 80%;
- гіпогонадизм (недолік тестостерону) – 75%;
- гірсутизм – 70%;
- остеопороз і м’язова слабкість – 65%;
- Стрий – 60%;
- набряк суглобів, акне і відкладення жиру в області VII шийного хребця – 55%;
- болю в спині – 50%;
- порушення психіки – 45%;
- погіршення загоєння ран – 35%;
- поліурія (надлишкове мочеобразование), полідипсія (надмірна спрага) – 30%;
- кіфоз (викривлення хребта) – 25%;
- сечокам’яна хвороба та полицитемия (збільшення концентрації еритроцитів у крові) – 20%.
Патогенез даного захворювання носить багатоступінчастий характер.
У кортікотрофах гіпофіза виникають характерні рецепторно-пострецепторних дефекти, в подальшому призводять до трансформації нормальних кортікотрофов в пухлинні з гіперпродукцією адрено-кортикотропного гормону і подальшим розвитком гіперкортицизму.
На трансформацію нормальних кортікотрофов в пухлинні впливають гормони гіпоталамуса і місцеві ростові фактори:
- епідермальний фактор росту (стимулює ріст клітин епітелію);
- цитокіни (відповідають за міжклітинний взаємодія);
- грелін (порушує вуглеводний обмін);
- судинний ендотеліальний фактор росту (сприяє росту клітин ендотелію).
Хронічно підвищена концентрація АКТГ призводить до підвищеної секреції кортизолу, який і зумовлює характерну клінічну картину БИК.
Класифікація БИК за ступенем тяжкості :
- легка форма – симптоми виражені в помірному ступені;
- середня форма – симптоми явно виражені, ускладнення відсутні;
- важка форма – при наявності всіх симптомів БИК виникають різні ускладнення.
Класифікація БИК за течією :
- торпидное (патологічні зміни формуються поступово, протягом 3-10 років);
- прогресуюче (наростання симптомів і ускладнень захворювання відбувається протягом 6-12 місяців від початку захворювання);
- циклічне (клінічні прояви виникають періодично, не постійно).
- Судинна і серцева недостатність . Дане ускладнення розвивається у половини пацієнтів після 40 років. Дана патологія може призвести до смерті. У більшості випадків це відбувається через тромбоемболії легеневої артерії, гострої серцевої недостатності і набряку легень.
- Патологічні остеопоретические переломи . Найбільш часто зустрічаються переломи хребта, ребер, трубчастих кісток.
- Хронічна ниркова недостатність . У 25-30% хворих знижується клубочкова фільтрація і канальцева реабсорбція (зворотне поглинання рідини).
- Стероїдний цукровий діабет . Дане ускладнення спостерігається у 10-15% пацієнтів з даним захворюванням.
- Атрофія м’язів , в результаті якої з’являється виражена слабкість. У хворих виникають труднощі не тільки при пересуванні, але і в момент вставання.
- Порушення зору (катаракта, екзофтальм, порушення полів зору).
- Психічні розлади . Найбільш часто зустрічається безсоння, депресія, панічні атаки, параноїдальні стани, істерія.
Діагноз «Хвороба Іценко – Кушинга» можна встановити на підставі характерних скарг, клінічних проявів, гормонально-біохімічних змін та даних інструментальних досліджень.
Виключно важливими гормональними показниками для даної патології будуть АКТГ і кортизол. Рівень АКТГ підвищується і коливається в межах від 80 до 150 пг / мл.
Підвищення рівня кортизолу в крові не завжди є інформативним, так як збільшення даного показника може бути обумовлено рядом інших причин (стреси, алкоголізм, вагітність, ендогенна депресія, сімейна резистентність (споротівляемость) до глюкокортикоїдів і т. Д.).
У зв’язку з цим розроблені методи дослідження рівня вільного кортизолу в добовій сечі або слині. Найбільш інформативним є дослідження вільного кортизолу в слині о 23:00.
Для доказу гіперкортицизму використовується малий дексаметазоновий тест. При БИК дана проба буде негативною, тому що придушення кортизолу при прийомі 1 мг дексаметазону не відбувається.
Біохімічний аналіз крові здатний виявити многочіселнние измения:
- підвищення в сироватці крові рівня холестерину, хлору, натрію і глобулінів;
- зниження в крові концентрації калію, фосфатів і альбумінів;
- зниження активності лужної фосфатази.
Після підтвердженого гіперкортицизму необхідне проведення інструментальних методів дослідження (МРТ гіпофіза, КТ надниркових залоз).
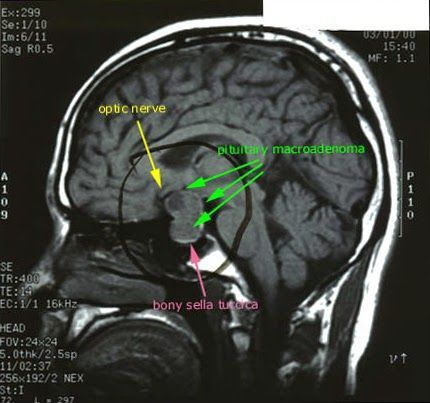
При БИК в 80-85% випадків виявляють Мікроаденому гіпофіза (пухлина до 10 мм), у решти 15-20% – макроаденом (доброякісне новоутворення від 10 мм).
В даний час ефективних лікарських препаратів для лікування даної патології не існує. У зв’язку цим вони використовуються або при наявності протипоказань для оперативного лікування, або як допоміжна терапія. Застосовуються наступні медикаменти:
- нейромодулятора – блокують утворення АКТГ аденомою гіпофіза (каберголін, бромкриптин, соматостатин);
- препарати, що блокують синтез стероїдів в надниркових залозах (кетоконазол, аминоглютетимид, мітотан, метірапон);
- антагоністи глюкокортикоїдів (міфепристон).
Крім препаратів даних груп пацієнтів призначається симптоматична терапія для зниження симптомів гіперкортицизму і поліпшення якості життя пацієнта:
- гіпотензивна терапія (інгібітори АПФ, антагоністи кальцію, діуретики, бета-адреноблокатори);
- антірезорбтівного терапія при розвитку стероїдного остеопорозу;
- препарати, що коректують порушення вуглеводного обміну (метформін, препарати сульфонілсечовини, інсулін);
- терапія, спрямована на корекцію дисліпідемії;
- антиангинальная терапія.
Оперативна терапія
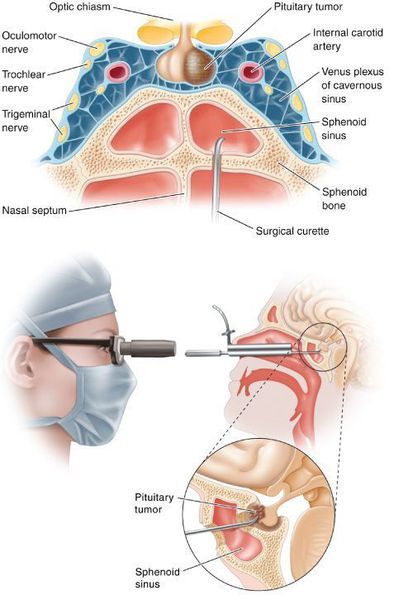
- Транссфеноідальная аденомектомія в даний час вважається найбільш ефективним і безпечним способом лікування БИК. Протипоказаннями для даного виду лікування служать Супраселлярний зростання аденоми з проростанням в бічні шлуночки, важкі супутні захворювання, що визначають загальний поганий післяопераційний прогноз. До ускладнень транссфеноідального аденомектоміі відносяться: ликворея (втрата спиномозговой рідини), пансинусит (запалення всіх пазух носової порожнини), нецукровий діабет, що приходить гіпокортицизм.
- Двостороння адреналектомія використовується при неефективності аденомектоміі і радіохірургії.
радіохірургія
- Операція за допомогою гамма-ножа . Під час проведення хірургічного втручання промінь радіації, спрямований безпосередньо в аденому гіпофіза, руйнує її клітини. Даний метод лікування запобігає ріст пухлини за допомогою одноразової дози радіації. Процедура триває близько двох-трьох годин. Вона не зачіпає навколишні структури мозку, проводиться з точністю до 0,5 мм. Ускладнення даної терапії – гіперемія (збільшення припливу крові) в зоні опромінення, алопеція (випадання волосся).
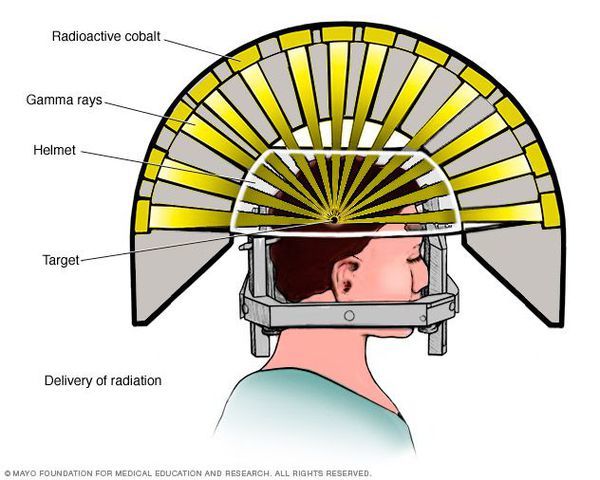
- Протонотерапія . Даний вид лікування використовує протонну енергію, яка генерується в ядерних прискорювачах. Протони ушкоджують ДНК клітин, внаслідок чого вони гинуть. Протонового пучок фокусують безпосередньо на аденому, не пошкоджуючи навколишні тканини. Голова пацієнта фіксується в спеціальній масці, яка виготовляється для кожного індивідуально. Під час процедури опромінення лікар контролює стан хворого, а оператори дистанційно спостерігають за пучком. Даний вид лікування зазвичай добре переноситься пацієнтами. Поліпшення самопочуття спостерігається вже через 1-1,5 місяці.
- Мегавольтної гальмівне випромінювання медичних прискорювачів дозволяє проникати електронам на великі відстані. Даний вид терапії часто дає хороші результати, але, одночасно з цим, ускладнює дозиметрії (розрахунки іонізуючих випромінювань), що може призвести до небезпечних радіаційних аварій.
Прогноз БИК залежить від декількох показників: форми і тривалості захворювання, наявності ускладнень, стану імунітету та інших факторів.
Повне одужання і відновлення працездатності можливо при легкій формі хвороби і невеликому стажі захворювання.
При середній і важкій формах БИК працездатність вкрай знижена або відсутня. Після проведеної двосторонньої адреналектоміі розвивається хронічна надниркова недостатність, яка диктує довічний прийом глюко- і минералкортикоидов.
В цілому будь-яке лікування, як правило, призводить до поліпшення якості життя хворого, однак вона залишається нижче, ніж у осіб без даної патології.
Хвороба Іценко – Кушинга – важке хронічне захворювання, яке при відсутності своєчасного лікування може стати причиною летального результату. Смертність при даній патології становить 0,7%.
П’ятирічна виживаність при БИК без проведення лікування становить 50%, але помітно поліпшується навіть якщо проводити тільки паліативне лікування (при двосторонньої адреналектоміі виживання збільшується до 86%).
Первинної профілактики БИК не існує. Вторинна профілактика захворювання спрямована на запобігання рецидиву хвороби.
синдром Кушинга
Синдром Кушинга може виникнути з найрізноманітніших причин. Поділяють захворювання на три види: екзогенний, ендогенний і псевдосиндром. Для кожного з них характерні свої причини утворення:
- Екзогенний. Причини його розвитку включають передозування або тривалий прийом стероїдів під час терапії іншого недуги. Як правило, стероїди задіють, коли необхідно вилікувати астму, ревматоїдний артрит.
- Ендогенний. Його формування викликає внутрішній збій в роботі організму.
- Псевдосиндром. Бувають випадки, коли людину відвідують симптоми, схожі з проявами синдрому Кушинга, але насправді це не так. Виникає такий стан через зайвої ваги, алкогольної інтоксикації в хронічній формі, вагітності, стресу, депресії.
Як проявляє себе захворювання?
Симптоми синдрому Іценко-Кушинга
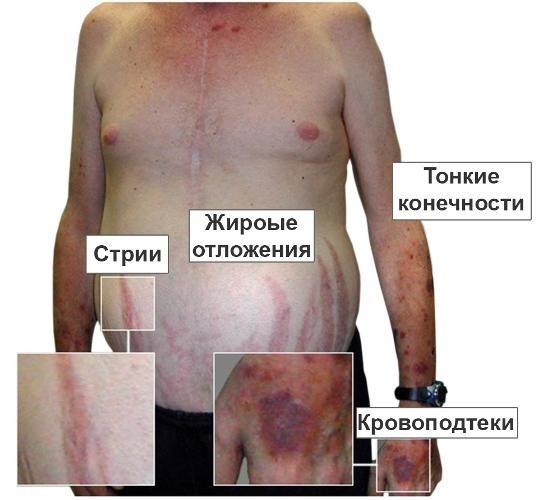
Синдром Кушинга у кожного пацієнта проявляється по-своєму. Причина в тому, що організм певну людину по-своєму реагує на цей патологічний процес. Виділяють наступні найпоширеніші симптоми:
- прибавка в вазі;
- слабкість, стомлюваність;
- надмірне оволосіння;
- остеопороз.
Збільшення у вазі
Дуже часто симптоми хвороби Кушинга проявляються в швидкому збільшенні ваги. Такий прогноз відзначається у 90% пацієнтів. При цьому жирові прошарки відкладаються на животі, обличчі, шиї. Руки і ноги, навпаки, стають худими.
Атрофія м’язової маси помітна на плечах і ногах. Такий процес викликає у пацієнта симптоми, пов’язані із загальною слабкістю і швидкою стомлюваністю. У комбінації з ожирінням такий прояв хвороби викликає значні труднощі для пацієнта під час здійснення фізичних навантажень. У певних ситуаціях людини можуть вражати болю, якщо він встає або сідає.
витончення шкіри
Подібний симптом при синдромі Кушинга виникає досить часто. Шкірні покриви набувають мармуровий відтінок, зайву сухість і мають ділянки локального гіпергідрозу. У пацієнта присутній синюшність, а порізи і рани дуже довго заживають.
Надмірне утворення волосся
Такі симптоми часто відвідують жінку, у якої діагностують хворобу Іценко-Кушинга. Волоски починають утворюватися на грудях, верхній губі і підборідді. Причина такого стану полягає в прискореному виробництві залозами чоловічих гормонів – андрогенів. У жінки крім цієї ознаки спостерігають порушення менструації, а у чоловіків імпотенцію і зниження лібідо.
остеопороз
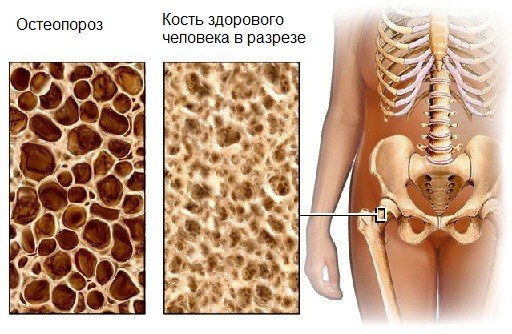
остеопороз
Ця патологія діагностується в 90% випадках у пацієнтів з синдромом Кушинга. Виявляється остеопороз больовим синдромом, який вражає кістки і суглоби. Не виключено освіту спонтанних переломів ребер і кінцівок. Якщо хвороба Іценко-Кушинга вражає дитячий організм, то спостерігається помітне відставання дитини в розвитку зростання.
кардіоміопатія
При синдромі Кушинга це стан вражає пацієнта дуже часто. Виникає кардіоміопатія, як правило, змішаного типу. Впливає на її формування артеріальна гіпертензія, електролітні збої або катаболические ефекти стероїдів. У людини відзначають такі симптоми:
Крім представлених симптомів Синдром Кушинга може викликати таку патологію, як цукровий діабет. Його визначають у 10-20% випадків. Регулювати рівень цукру в крові можна за допомогою спеціальних медикаментів.
Щодо нервової системи відбуваються такі прояви:
- загальмованість;
- депресія;
- ейфорія;
- поганий сон;
- стероїдний психоз.
Розвиток хвороби у дітей
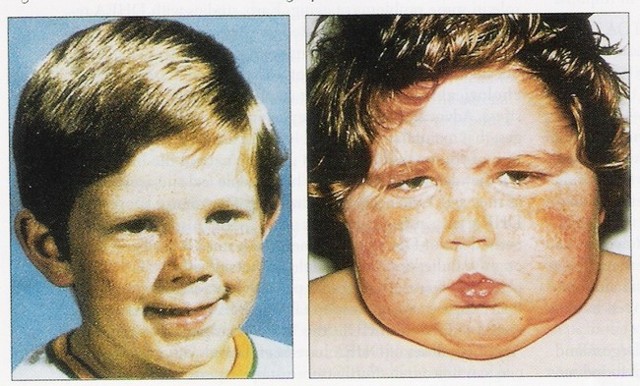
Хвороба Іценко-Кушинга діагностується у маленьких пацієнтів дуже рідко. Але ступінь тяжкості перебігу займає лідируючі позиції серед ендокринних патологій. Найчастіше вражає недуга дітей в старшому віці. Але не можна виключати формування процесу у дітей дошкільного віку.
Патологічний процес настільки швидко охоплює багато видів обміну, тому своєчасна діагностика і терапія повинна бути проведена в найкоротші терміни.
Першою ознакою захворювання у дітей є ожиріння. Жир відкладається у верхній частині тулуба. Особа набуває місяцеподібним форму, а колір шкіри – багряно-червоний. У пацієнтів дошкільного віку спостерігається рівномірний розподіл підшкірної жирової клітковини.
У 90% пацієнтів діагностують затримку в рості. У поєднанні із зайвою вагою це призводить до зневоднення організму. Відставання в рості характеризується закриттям епіфізарних зон зростання.
У дітей, як і у дорослих, починають рости волосся, хоча справжнє статеве дозрівання затримується. У хлопчиків такі симптоми пов’язані з затримкою в розвитку яєчок і статевого члена, а у дівчаток – в порушенні функції яєчників, гіпоплазії матки, відсутність набухання грудних залоз і менструацій. Волосяний покрив починає вражати такі області тіла, як спину, хребет, кінцівки.
Характерним проявом синдрому Кушинга вважається порушення трофіки шкірних покривів. Такий симптом виражається в освіті смуг розтягнення. Зосереджуються вони, як правило, на нижній частині живота, боках, сідницях, внутрішній поверхні стегон. Ці смужки можуть бути представлені як в однині, так і в множині. Їх забарвлення – рожевий і фіолетовий.
Шкіра при такому процесі стає сухою, тонкою, її дуже легко поранити. Нерідко тіло дитини вражають гнійники, грибки, фурункульоз. Область грудей, обличчя та спини має вугровий висип. На шкірних покривах тулуба і кінцівок утворюються лішаеподобние висипання. Виникає акроціаноз. Шкірні покриви на ділянці сідниць супроводжуються сухістю, а на дотик вони холодні.
Синдром Іценко-Кушинга у дітей
Хвороба Іценко-Кушинга найчастіше проявляється у дітей у вигляді остеопорозу кісткового скелета. В результаті відзначається зниження маси кісток. Вони набувають крихкість, тому часто виникають переломи.
Поразка наноситься плоскою кістки і трубчастим. При виникненні перелому відзначаються свої клінічні особливості: відсутність або різке зниження больового синдрому на місці перелому.
Під час загоєння може утворитися досить великих розмірів і тривало існуюча мозоль.
Синдром Іценко-Кушинга викликає патологічні зміни щодо серцево-судинної системи у дітей. Проявляється це у вигляді гіпертонії, порушення електролітного обміну і гормонального збою.
Підвищені показники артеріального тиску в такому випадку є обов’язковими. Це і є стійкий і ранній симптом хвороби. Показники тиску залежать від віку пацієнта. Чим він молодший, тим АД буде вище.
Тахікардія діагностується практично у всіх пацієнтів.
У маленьких пацієнтів відбуваються розлади неврологічного і психічного характеру. Для таких симптомів властиві такі особливості:
- многоочаговость;
- стертість;
- різна вираженість;
- динамічність.
Нерідко відбувається порушення психіки. Цей стан проявляється в депресивному настрої, порушення, нерідко пацієнтів відвідують суїцидальні думки. Коли синдром Кушинга досяг стійкої ремісії, то всі ці прояви швидко йдуть.
У дітей нерідко діагностують ознаки стероїдного діабету, протягом якого відбувається без ацидозу.
терапевтичні заходи
Лікування захворювання насамперед включає в себе заходи, мета яких полягає в усуненні причини патології та сбалансіровке гормонального фону. Синдром Іценко-Кушинга може припускати три способи лікування:
- медикаментозний;
- променевої;
- хірургічний.

Методи лікування хвороби Іценко-Кушинга
Дуже важливо вчасно розпочати лікування, так як згідно зі статистикою, якщо терапія не розпочато в перші 5 років від початку, то смертельний результат наступає в 30-50% випадків.
медикаментозна терапія
Таке лікування зосереджує в собі комплекс препаратів, дія яких спрямована на зменшення виробництва гормонів в корі надниркових залоз. Часто медикаменти лікар призначає пацієнтові в комплексі з іншими методами лікування. Для терапії синдрому Іценко-Кушинга пацієнтові можуть прописати такі препарати:
- мітотан;
- метірапон;
- Трілостан;
- Аминоглютетимид.
Як правило, ці медикаменти потрібно застосовувати, коли хірургічний метод лікування не дав позитивного результату, або виконати операцію просто неможливо.
Променева терапія
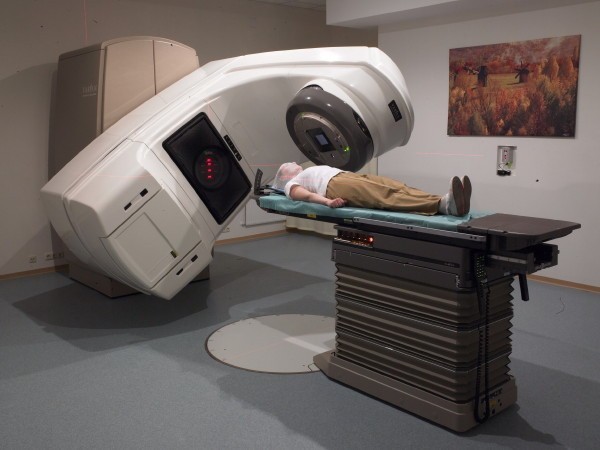
Променева терапія
Використовувати такий спосіб лікування доцільно в разі, коли недуга був викликаний аденомою гіпофіза. Променева терапія завдяки впливу на область гіпофіза дозволяє знизити виробництво адренокортикотропного гормону.
Як правило, такий метод терапії проводять в комплексі з медикаментозним або хірургічним лікуванням.
Нерідко саме завдяки комбінації з медикаментами відбувається посилене вплив променевої терапії на лікування синдрому Кушинга.
Хірургічне втручання
Для лікування захворювання нерідко призначають операцію. Вона передбачає видалення аденоми за допомогою мікрохірургічної техніки. Пацієнту стає краще дуже швидко, а ефективність такої терапії становить 70-80%.
Якщо синдром Кушинга був викликаний пухлиною кори надниркових залоз, то операція включає в себе заходи з видалення цього новоутворення.
Якщо хвороба протікає дуже важко, то лікарі проводять видалення двох наднирників, в результаті чого пацієнт повинен буде протягом всього свого життя застосовувати глюкокортикоїди в якості замісної терапії.
Захворювання Іценко-Кушинга – це стан, для якого характерна підвищена виробництво залозами гормонів глюкокортикоїдів. Основними проявами недуги є ожиріння і високі показники артеріального тиску. Лікування дає позитивні результати тільки в разі, якщо всі терапевтичні процедури були виконані своєчасно.
Синдром і хвороба Іценко-Кушинга (гіперкортицизм)
Синдром Іценко-Кушинга або гиперкортицизм – стан, викликаний тривалим впливом на організм високого рівня гормонів глюкокортикоїдів, найважливішим з яких є кортизол.
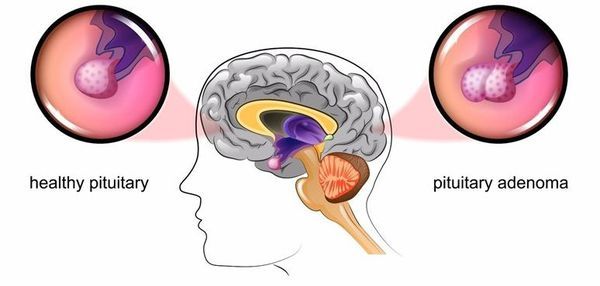
Кортизол виробляється в кірковому шарі надниркових залоз. Головним стимулятором вироблення кортизолу є адренокортікотропнийгормон (АКТГ).
АКТГ продукується в гіпофізі – ендокринної залозі, розташованій в підставі головного мозку.
Вироблення АКТГ стимулюється кортикотропин-рилізинг-гормоном, який виробляється в гіпоталамусі – відділі мозку, що контролює ендокринну систему організму.
Кортизол виконує життєво важливі завдання в організмі. Він допомагає підтримувати артеріальний тиск в серцево-судинній системі, зменшує запальну реакцію імунної системи, врівноважує ефект інсуліну, збільшуючи рівень глюкози в крові, регулює обмін білків, вуглеводів і жирів.
Одна з найважливіших задач кортизолу в тому, щоб допомогти організму реагувати на стрес. З цієї причини жінки в останні 3 місяці вагітності і професійні спортсмени, як правило, мають високі рівні кортизолу.
У людей, які страждають від депресії, алкоголізму, недоїдання і панічних розладів також збільшується рівень кортизолу.
У нормі, коли кількість кортизолу в крові є адекватним, гіпофіз виробляє менше АКТГ. А при зниженні кортизолу в крові вміст АКТГ збільшується, щоб сильніше стимулювати вироблення глюкокортикоїдів наднирковими. Це гарантує, що кількість кортизолу, що продукується в надниркових залозах, досить для задоволення добової потреби організму.
причини гіперкортицизму
Надлишковий вміст кортизолу можливо в наступних випадках:
- Тривалий прийом глюкокортикоїдних гормонів, таких як преднізолон, дексаметазон, для лікування бронхіальної астми, ревматоїдного артриту, системного червоного вовчака та інших запальних захворювань, або для придушення імунітету після трансплантації органів – екзогенний (викликаний зовнішнім впливом) гіперкортізізм .
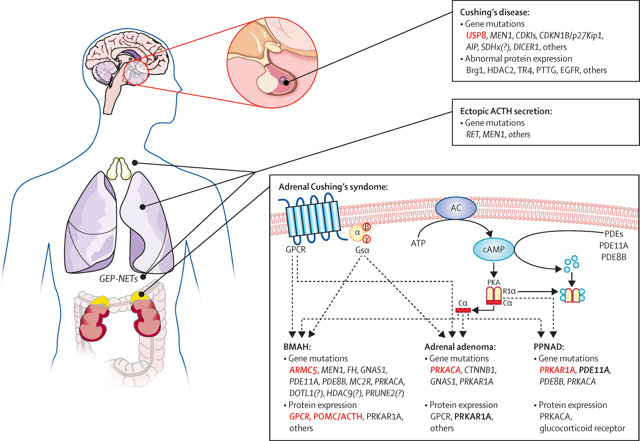
- Аденома (доброякісна пухлина) гіпофіза – основна причина синдрому Кушинга. Гвперкортицизм, викликаний аденомою гіпофіза, вітчизняні лікарі називають хворобою Іценко-Кушинга , всі інші випадки гіперкортицизму – власне синдромом Іценко-Кушинга.
Аденома гіпофіза виділяє підвищену кількість АКТГ, а АКТГ, в свою чергу, стимулює надлишкову продукцію кортизолу. Ця форма синдрому вражає жінок в п’ять разів частіше, ніж чоловіків.
- Синдром ектопічної продукції АКТГ – стан, при якому доброякісні або злоякісні (ракові) пухлини за межами гіпофіза виробляють АКТГ.
Пухлини легенів викликають більше 50% цих випадків. Найбільш поширеними формами АКТГ-продукують пухлин легенів є овсяноклеточний або дрібноклітинний рак ікарціноідние пухлини. Чоловіки страждають в 3 рази частіше, ніж жінки.
Іншими, менш поширеними типами пухлин, які можуть виробляти АКТГ, є Тімом (пухлини вилочкової залози), пухлини підшлункової залози, і рак щитовидної залози.
- Пухлини надниркових залоз . Іноді синдром Кушинга обумовлений патологією, найчастіше пухлиною, наднирників, які виділяють надмірну кількість кортизолу.
У більшості випадків пухлини наднирників доброякісні (аденоми). Адренокортікальная карцинома, або рак надниркових залоз, є найменш поширеною причиною синдрому Кушинга. Карциноми кори надниркових залоз зазвичай викликають дуже високе підвищення рівня гормонів і швидкий розвиток симптомів.
Дуже рідкісною причиною надпочечникового синдрому Кушинга є гіперплазія кори надниркових залоз, тобто патологічне збільшення числа клітин кори. При всіх надниркових формах синдрому Іценко-Кушинга рівень АКТГ в крові знижений.
- Сімейна форма синдрому Кушинга . Більшість випадків синдрому Кушинга не успадковуються.
Однак дуже рідко причиною даного синдрому є спадкове захворювання – синдром множинної ендокринної неоплазії, тобто схильність до розвитку пухлин з однієї або декількох ендокринних залоз.
При цьому захворюванні поряд з пухлиною надниркових залоз можуть бути присутніми пухлини паращитовидних залоз, підшлункової залози і гіпофіза, що виробляють відповідні гормони.
Симптоми синдрому Іценко-Кушинга
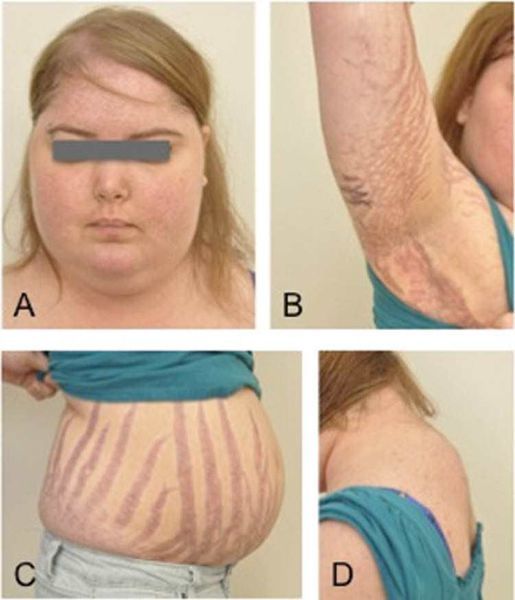
Більшість пацієнтів з гиперкортицизмом мають ожиріння. Збільшення у вазі – один з ранніх ознак хвороби. Відкладення жирової клітковини відбувається в основному тулубі, обличчі, шиї. А кінцівки, навпаки, стоншуються.
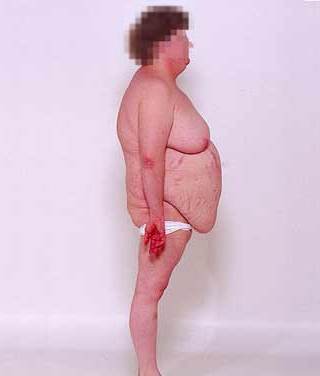
Синдром Іценко-Кушинга
У дитячому та підлітковому віці, як правило, поряд з ожирінням відзначається уповільнення темпу роста.Очень характерними для гіперкортицизму є шкірні зміни. Шкіра стає тонкою, відзначаються синці, синці, які протягом тривалого часу проходять. Можуть з’являтися широкі пурпурно-рожеві, червоні розтяжки на животі, стегнах, сідницях, руках і грудях.
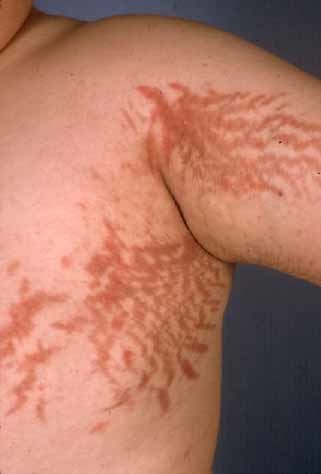
Стрий при синдромі Іценко-Кушинга
Іноді пацієнти скаржаться на болі спині, ребрах, руках і ногах при русі. Це пояснюється тим, що синдром Кушинга часто призводить до остеопорозу. Остеопороз означає зниження щільності кісток, порушення їх будови, посилення крихкості і зниження міцності, що може призводити до переломів навіть при найменших травмах.
Синдром Іценко-Кушинга супроводжується втомою, м’язовою слабкістю, дратівливістю, занепокоєнням, рідко змінами психіки.
Одним з ранніх симптомів синдрому є підвищення артеріального тиску. Оскільки глюкокортикоїди пригнічують ефект інсуліну, нерідко при гиперкортицизме підвищується вміст цукру в крові, і з’являються симптоми цукрового діабету (спрага, часте, рясне сечовипускання і т.д.).
Жінки зазвичай мають надлишковий ріст волосся на обличчі, шиї, грудей, шкірі живота і стегон. Менструації можуть стати нерегулярними або припинитися. Чоловіки відзначають зниження лібідо.
При виникненні будь-якого їх симптомів гіперкортицизму, а тим більше їх поєднання, необхідно якомога швидше звернутися за медичною допомогою.
Діагностика синдрому Іценко-Кушинга
Завдання першого етапу діагностики – встановити, чи є підвищення рівня кортизолу. Для цього використовують спеціальний тест – визначення кортизолу в добовій сечі.
У сечі пацієнта, зібраної за 24-годинний період, визначається рівень кортизолу. Рівні вище, ніж 50-100 мкг в день для дорослих, підтверджують синдром Кушинга. Верхня межа нормальних значень варіюється в різних лабораторіях, в залежності від використовуваної методики вимірювань.
Після виявлення збільшення рівня кортизолу необхідно виявити точне місце розташування процесу, який призводить до надлишкової продукції кортизолу.
Проба з дексаметазоном допомагає відрізнити пацієнтів з надлишковою продукції АКТГ через аденоми гіпофіза від пацієнтів з ектопічної АКТГ-продукує пухлиною. Пацієнт приймає дексаметазон (синтетичний глюкокортикоїд) всередину кожні 6 годин протягом 4 днів.
За перші 2 дні даються більш низькі дози дексаметазону, в останні 2 дні – вищі. Проводиться добовий збір сечі до введення дексаметазону і далі кожен день тесту. При аденомі гіпофіза рівень кортизолу в сечі знижується, а при ектопічної пухлини поза гіпофіза рівень кортизолу не змінюється.
Для проведення тесту необхідно за один тиждень припинити прийом таких препаратів, як фенітоїн і фенобарбітал.
Депресія, зловживання алкоголем, високий рівень естрогенів, гостре захворювання і стрес можуть призвести до неправильного результату. Тому підготовка до тесту повинна бути ретельною.
Стимуляционная проба з кортикотропин-рилізинг-гормоном . Цей тест допомагає розрізняти пацієнтів з аденомою гіпофіза від пацієнтів синдромом ектопічної продукції АКТГ і кортизол-секретирующие пухлиною надниркових залоз.
Пацієнту вводиться ін’єкція з кортикотропин-рилізинг-гормоном, який змушує гіпофіз виробляти АКТГ. При аденомі гіпофіза рівня АКТГ і кортизолу в крові збільшуються.
Така відповідь дуже рідко спостерігається у пацієнтів з синдромом ектопічної продукції АКТГ і практично ніколи у пацієнтів з кортизолу-секретирующие пухлиною надниркових залоз.
Наступним етапом діагностики є пряма візуалізація ендокринних залоз .
Найбільш часто використовуються ультразвукове дослідження наднирників, комп’ютерна томографія або магнітно-резонансна томографія гіпофіза, надниркових залоз.
Для встановлення ектопічного вогнища продукції АКТГ застосовують ультразвукове дослідження, комп’ютерну або магнітно-резонансну томографію відповідного органу (частіше грудної клітини, щитовидної, підшлункової залоз).
Лікування синдрому Іценко-Кушинга
Лікування залежить від конкретної причини надлишку кортизолу і може включати хірургічний, променевий методи або медикаментозну терапію.
Якщо причиною синдрому є тривале застосування глюкокортикоїдних гормонів для лікування іншого захворювання, необхідно поступове зниження дози до мінімальної дози достатньої для контролю цього захворювання.
Для лікування аденоми гіпофіза найбільш широко використовується хірургічне видалення пухлини, відоме як транссфеноїдальна аденомектомія . Використовуючи спеціальний мікроскоп і дуже тонкі ендоскопічні інструменти, хірург наближається до гіпофіза через ніздрю або отвір, зроблене під верхньою губою, і видаляє аденому.
Успішність операції залежить від кваліфікації хірурга, становить понад 80 відсотків, коли виконується хірургом з великим досвідом роботи.
Після операції продукція АКТГ гіпофізом різко зменшується, і пацієнти отримують замісну терапію глюкокортикоїдами (наприклад, гідрокортизон або преднізолон), зазвичай це потрібно протягом року, далі продукція АКТГ і глюкокортикоїдів відновлюється.
Для пацієнтів, що мають протипоказання до хірургічного втручання можливе проведення променевої терапії . Цей метод займає 6 тижнів, ефективність становить 40-50%.
Недоліком цього методу є отсроченность поліпшення, ефект може настати через кілька місяців або навіть років після проведення опромінення. Однак, поєднання променевої та лікарської терапії мітотаном (Лізодрен) може допомогти прискорити одужання.
Мітотан пригнічує вироблення кортизолу. Лікування тільки мітотаном може бути успішним в 30- 40% випадків.
Існують і інші препарати, що використовуються при гиперкортицизме окремо або в комбінації: аминоглютетимид, метірапон і кетоконазол. Кожен з них має свої побічні ефекти, які лікарі враховую при призначенні терапії для кожного пацієнта індивідуально.
При синдромі ектопічної продукції АКТГ найбільш краща хірургічна операція по видаленню АКТГ- секретирующие пухлини.
У випадках, коли пухлина виявляється на неоперабельний стадії, застосовують адреналектомію – видалення надниркових залоз. Ця операція в деякій мірі полегшує симптоми у даній категорії пацієнтів.
Іноді використовується і медикаментозне лікування (метірапона, аміноглутетимід, Мітотан, Кетоконазол).
При пухлини надниркових залоз хірургічний метод є основою лікування як доброякісних, так і злоякісних пухлин надниркових залоз.
Лікар ендокринолог Файзулін Н.М.