Алкогольна хвороба печінки (АБП) залишається основною причиною ускладненого перебігу захворювань печінки c високою смертністю в усьому світі .
Надмірне вживання алкоголю зі шкідливими наслідками для здоров’я – надзвичайно актуальна проблема для України. Цироз печінки вносить істотний внесок в смертність населення від хвороб органів травлення.
У більшості хворих АБП спостерігається слабовираженная залежність від алкоголю, рідко виникає похмільний синдром, що і дозволяє їм вживати спиртні напої на протязі багатьох років. Стертий перебіг АБП аж до формування цирозу дуже характерно саме для таких пацієнтів.
Це призводить до відсутності можливості надання своєчасної допомоги і запобігання цирозу.
Алкогольна хвороба печінки
Алкогольна хвороба печінки (АБП) – клініко-морфологічний поняття, яке включає декілька варіантів ушкоджень паренхіми печінки внаслідок зловживання алкоголем – від стеатозу до алкогольного гепатиту (АГ, стеатогепатиту – СГ), що приводить до розвитку послідовних стадій:
- фіброзу,
- цирозу печінки (ЦП);
- гепатоцелюлярної карциноми (ГЦК).
Патологічні стани, асоційовані з алкоголем, поділяють на дві основні категорії:
- розлади вживання алкоголю і розлади, викликані вживанням алкоголю. Розлади вживання алкоголю включають зловживання алкоголем (або надмірне вживання алкоголю) і алкогольну залежність, або алкоголізм.
- Розлади, викликані вживанням алкоголю , – це його несприятливі медичні наслідки: алкогольне ураження внутрішніх органів (включаючи АБП) і алкогольне ураження нервової системи (в т.ч. алкогольна поліневропатія), а також психічні розлади (наприклад, алкогольні психози)
АБП є однією з основних хронічних захворювань печінки в усьому світі. Алкоголь є частим кофактором у пацієнтів з іншими захворюваннями печінки, наприклад, такими, як:
- вірусний гепатит С,
- печінкова енцефалопатія (ПЕ), СГ, ЦП (цироз пчені),
- ГЦК (гепатоцелюлярна карцинома) і ін.
Алкоголь впливає більш ніж на 200 захворювань . Найбільше число смертей, пов’язаних з вживанням алкоголю, відзначається від серцево-судинних, шлунково-кишкових захворювань (головним чином ЦП) і ракових утворень.
Епідеміологія
За даними Всесвітньої організації охорони здоров’я, 3,3 млн смертей (6% від усіх смертей у світі) пов’язані з вживанням алкоголю.
АБП є широкий спектр розладів від стеатозу печінки до більш важких форм пошкодження печінки, включаючи АГ, ЦП і ГЦК.
Стеатоз – це рання реакція на вживання алкоголю , розвивається у більшості (більше 90%) хронічно приймають алкоголь. Важкі форми АБП, такі як фіброз і цироз , розвиваються приблизно у 30% сильно питущих пацієнтів.
Гепатотоксичні дози алкоголю: для чоловіків більш 40-80 г / добу в перерахунку на чистий етанол, що становить 100-200 мл горілки (фортеця 40 об%), 400-800 мл сухого вина (10 об%), 800-1600 мл пива (5 об%); для жінок доза в 2 рази менше – більше 20 г етанолу на добу.
патогенез АБП
Надходження алкоголю в організм людини здійснюється через ентероцита тонкої кишки в портальну венозну систему, де він викликає підвищення ендотоксіальной абсорбції. Алкоголь в крові стимулює купферовские клітини.
Ендотоксини також стимулюють купферовские клітини, що виробляють цитокіни і вільні радикали.
Внаслідок цього посилюється лейкоцитарна інфільтрація і активізується процес запалення печінки з можливим формуванням гепатиту, потім фіброзоутворення – утворення вузлів зі сполучної тканини.
Клінічний перебіг АБП
Стеатоз (алкогольна жирова дистрофія печінки, жирова інфільтрація печінки, жировий гепатоз) – початкова стадія АБП, оборотний стан, при якому гепатоцити накопичують краплі тригліцеридів. Жирова інфільтрація печінки розвивається приблизно у 90% осіб, що вживають близько 60 г етанолу на добу.
Алкогольний стеатоз печінки зазвичай має безсимптомний перебіг, але у пацієнтів можуть виникати неспецифічні скарги, такі як втома, нудота або дискомфорт у верхньому правому квадранті живота.
У 70% госпіталізованих пацієнтів з стеатоз виявляється гепатомегалія і третина з них мають зміни біохімічних показників. Алкогольний стеатоз прийнято інтерпретувати як оборотну, прогностично сприятливу стадію АБП, проте це не може бути приводом для пацієнта до подальшого вживання алкоголю.
АГ (алкогольний СГ) – прогресуюче запально-дистрофічні ураження печінки, яке може розвиватися на будь-якій стадії АБП, частіше – на тлі стеатозу, іноді – на тлі вже сформованого ЦП, при тривалому систематичному вживанні алкоголю. Частота виявлення АГ у госпіталізованих пацієнтів з АБП становить від 10 до 35%. Серед хворих алкогольним ЦП на частку пацієнтів з АГ припадає близько 20%.
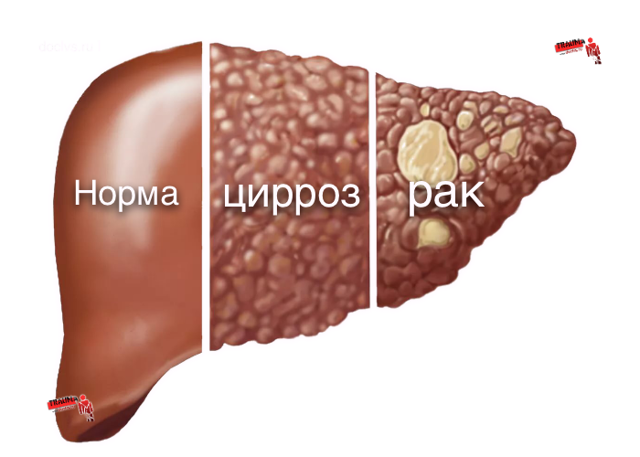
Алкогольний цироз печінки – фінальна стадія АБП. Ризик розвитку алкогольного ЦП підвищується паралельно зі збільшенням дози прийнятого алкоголю і тривалості його вживання.
У разі збереження функції печінки самопочуття хворих може бути задовільним, ряд пацієнтів скаржаться на загальну слабкість, стомлюваність, зниження працездатності, біль і відчуття тяжкості в області правого підребер’я.
При декомпенсації портальної гіпертензії і функції печінки з’являються відповідні клінічні ознаки: жовтяниця , ПЕ, геморагічний синдром, набряково-асцитичної синдром.
діагностика АБП
Основою для діагностики АБП є встановлення прямої етіологічної ролі алкоголю для конкретного пацієнта, через що ключове значення має збір анамнезу.
Неінвазивна діагностика АБП . Біохімічні дослідження можуть бути дуже корисними в діагностиці АБП, але при обліку тільки цих показників неможливо точно визначити тяжкість процесу і його етіологію. Рівні АСТ і АЛТ рідко перевищують 300 ОД / мл. У хворих АБП співвідношення АСТ / АЛТ часто перевищує 2.
В даний час для визначення стадії захворювання (вираженості фіброзу) при АБП в клінічній практиці доступні наступні тести:
- за біохімічними показниками сироватки крові: індекс APRI (відношення значення АСТ до рівня тромбоцитів), ФіброТест, Фіброметр, Hepascore, AshTest;
- по вимірюванню щільності тканини печінки.
Візуалізаційні методи неінвазивної діагностики не є основоположними для встановлення генезу захворювання, проте відіграють важливу роль у визначенні стадії АБП, диференціальної діагностики та виявлення ускладнень даної патології.
Ультразвукове дослідження черевної порожнини дозволяє верифікувати гепатомегалию, побічно оцінити вираженість стеатозу печінки і виключити ураження печінки в результаті інших захворювань.
Метод непрямої еластографії допомагає неінвазивної визначити ступінь вираженості фибротических змін в печінці.
Комп’ютерна томографія і магнітно-резонансна томографія застосовуються для ідентифікації ЦП, ступеня розвитку колатерального печінкового кровотоку, а також виявлення субклінічної форми асциту і супутньої патології.
Інвазивна діагностика АБП. Біопсія печінки – найчутливіший і точний тест для оцінки ступеня пошкодження тканини печінки і фіброзу. А у пацієнтів з безсимптомним перебігом вона залишається єдиним методом, що дозволяє точно визначити наявність СГ.
лікування АБП
Утримання від алкоголю є однією з основних терапевтичних заходів при будь-якій формі і стадії АБ. Продовження прийому алкоголю значно погіршує життєвий прогноз пацієнта: існує ризик прогресування захворювання печінки, розвитку вираженого фіброзу і цирозу, ускладнень портальної гіпертензії, гепатоцелюлярної карциноми та ін.
Харчування . У переважної більшості осіб, що зловживають алкоголем, виявляють аліментарні порушення. Найбільш часто спостерігаються виражена білкова недостатність, дефіцит тіаміну, фолієвої кислоти, піридоксину, цинку, вітамінів А і D. Недостатнє харчування при АГ зазвичай призводить до цирозу.
Медикаментозна терапія. Найбільш часто застосовують
- імуносупресивні,
- антіцітокіновие,
- антиоксидантні препарати.
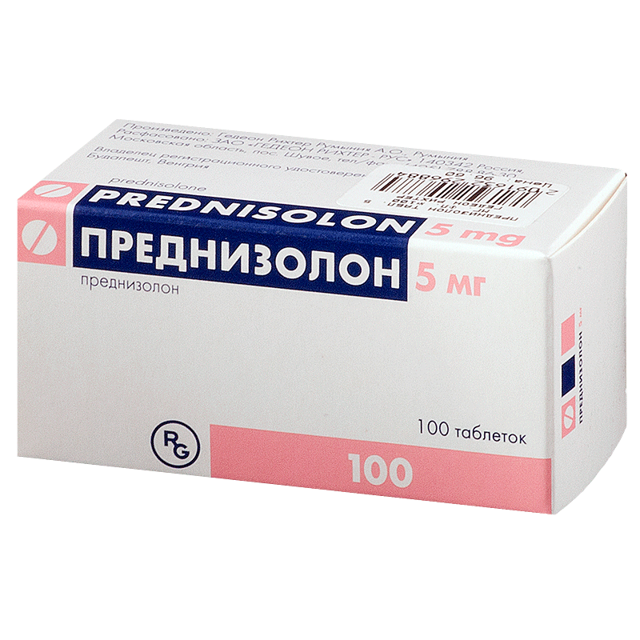
Терапія першої лінії для пацієнтів з АГ важкого перебігу – преднізолон , який призначають для прийому всередину в дозі 40 мг / сут на період 28 днів.
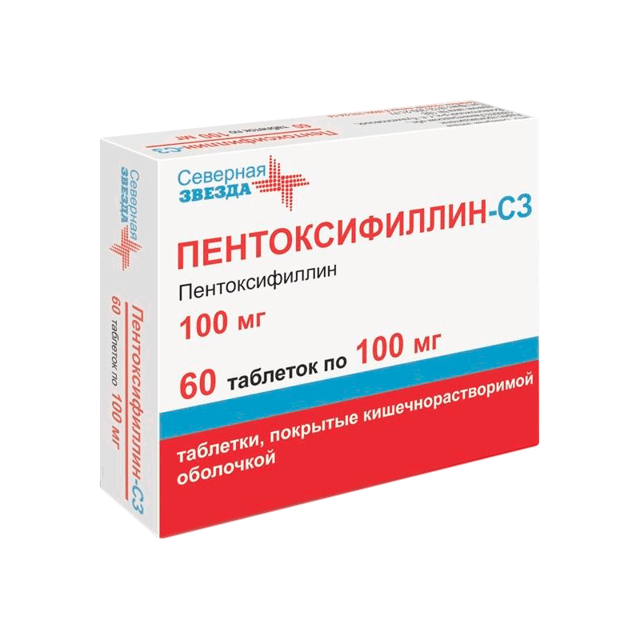
Пентоксифілін – препарат терапії другої лінії для лікування АГ важкого перебігу. Його призначають в дозі 400 мг 3 рази на добу всередину пацієнтам, у яких встановлені протипоказання до терапії преднізолоном.
N-ацетилцистеїн в комбінації з ГКС здатний покращувати короткострокову виживаність (28 днів хвороби) пацієнтів з АГ важкого перебігу в порівнянні з монотерапією ГКС.
З лікарських препаратів можуть застосовуватися адеметионин (S-аденозилметионин, SAMe), есенціальні фосфоліпіди, комбіновані препарати, урсодезоксихолевая кислота, L-орнітин L-аспартат .
Для зниження утворення аміаку в кишечнику (дієта зі зниженим вмістом білка, призначення антибіотиків, проносних) і стимуляцію процесів знешкодження аміаку.
Оскільки при ЦП найбільший внесок в розвиток гіперамоніємії вносить порушення механізмів детоксикації аміаку в організмі, застосування препаратів, що стимулюють процеси детоксикації, представляється найбільш дієвим.
Призначення L-орнітину-L-аспартату (Гепа-Мерц), який стимулює детоксикацію аміаку як в печінці, так і в м’язовій тканині, займає найважливіше місце в лікувальних заходах при ПЕ.
Застосування L-орнітину L-аспартату в комплексному лікуванні пацієнтів з алкогольним захворюванням печінки ефективно усуває біль і астеновегетативні синдроми, викликані алкогольної енцефалопатією. При його застосуванні в терапії ПЕ, викликаної алкоголем, відзначається нормалізація біохімічних тестів печінки (АЛТ, АСТ, білірубіну, лужної фосфатази і результатів тимолового тесту), які відображають синдроми цитолізу та холестазу.
Стандартна схема застосування L-орнітину L-аспартату при ПЕ передбачає внутрішньовенне крапельне введення 20-30 г препарату протягом 7-14 днів з наступним переходом на пероральний прийом 9-18 г / сут.
Слід зазначити, що призначення L-орнітину L-аспартату може бути рекомендовано лікарями для лікування початкових стадій захворювання АБП – стеатоз і СГ. Режим дозування: по 1 пакетику гранул препарату 3 рази на добу після їжі. Тривалість курсу лікування визначається лікарем індивідуально в залежності від тяжкості захворювання.
висновок
Зловживання алкоголем є однією з основних причин поразки печінки. Однак, незважаючи на значні успіхи в розумінні патогенезу захворювання, діагностика і лікування АБП і раніше представляють собою складний мультифакторний процес.
Докладне вивчення анамнезу пацієнта і використання ефективних діагностичних методів служить запорукою успіху в постановці діагнозу. Строгий відмову або значне зменшення кількості прийнятого алкоголю є основою лікування і покращує прогноз на будь-якій стадії АБП.
Персоналізований підбір схеми лікування пацієнтів з АБП, заснованої на використанні сучасних лікарських препаратів, що поліпшують функції печінки, дозволяє зменшити клінічні прояви захворювання і нормалізувати біохімічні показники функції печінки, а в кінцевому підсумку домогтися зниження тяжкості захворювання і летальності при АБП.

Жировий гепатоз – це захворювання печінки, що супроводжується ожирінням печінкових клітин. Можливий розвиток жирового гепатозу внаслідок порушення виведення жиру з печінки.
Це відбувається при зниженні кількості речовин, що беруть участь в переробці жирів (білок, ліпотропні чинники).
Порушується утворення з жирів фосфоліпідів, бета-ліпопротеїнів, лецитину, внаслідок чого «зайві» вільні жири відкладаються в печінкових клітинах.
Що таке алкогольна хвороба печінки?
Зміна структури печінки під впливом етанолу зі стійким порушенням функції органу – алкогольна хвороба печінки (АБП): МКБ 10 – К70. Клінічні прояви патології типові для захворювань системи травлення: відсутність апетиту, нудота, ниючий біль у правій руці, жовтушність шкіри та склер, диспепсія.
Структура печінки прогресивно перероджується з розвитком печінкової енцефалопатії і виходом в цироз. Для того щоб правильно встановити діагноз, необхідно повне клініко-лабораторне обстеження пацієнта, аж до біопсії органу.
Лікування засноване на припиненні контакту з етанолом, прийомі комплексу лікарських засобів, що включають гепатопротектори, іноді потрібно трансплантація.
Епідеміологія
Практично у всіх розвинених країнах споживання вина знаходиться на досить серйозному рівні: в середньому, до 10 л чистого спирту на рік на людину. Україна за рівнем алкоголізму перебуває на 4 місці.
У світі близько 20 млн. Залежні від етанолу, частка АБП досягає 40%. Потрібно враховувати, що цироз становить тільки 10% печінкової патології, для її розвитку потрібно не менше 10 років зловживання алкоголем.
фактори розвитку
Печінка – це основний орган, метаболізуються етанол (85%). Решта припадає на частку шлунка. Займаються утилізацією спирту два ферменти: алкогольдегидрогеназа і ацетатдегідрогеназа. Їх здатність до розщеплення етанолу передається у спадок.
Чим більше людина п’є, тим активніше працюють ферменти, і відбувається катаболічну накопичення токсичних речовин в печінці і шлунку. Вони починають руйнувати гепатоцити, які негайно заміщаються сполучною тканиною. Так формується цироз з гіпоксією печінки.
Ускладнюють ситуацію наступні моменти:
- Гендерний фактор: жінки хворіють швидше і переносять патологічні зміни дуже важко.
- Генетична нездатність виробляти руйнують алкоголь ферменти, що призводить до руйнування гепатоцитів вже малими дозами алкоголю.
- Порушений обмін речовин (цукровий діабет, зайві кілограми).
- Вірусні гепатити та інші інфекції печінки.
Розвиток патології відбувається на тлі непомірного вживання етанолу.
форми патології
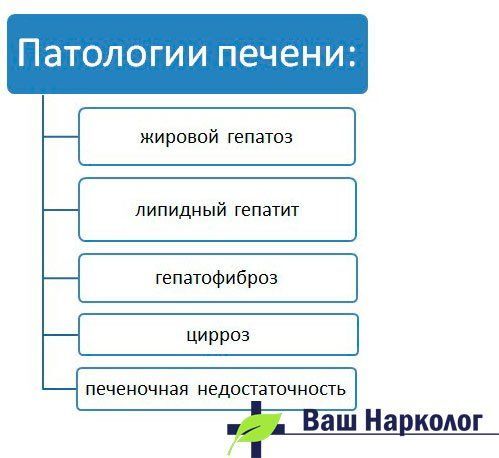
Структурні зміни при гепатопатіях печінки прийнято класифікувати.
розрізняють:
- Жировий гепатоз – витіснення ліпідної вакуолью цитоплазми гепатоцитів. Розвивається в 100% випадків, протікає безсимптомно.
- Ліпідний гепатит – це вид хвороби, пов’язаний із запаленням гепатоцитів з паралельним відкладенням жиру. Завжди має підгострий перебіг і характеризується появою в клітинах печінки гігантських мітохондрій – енергетичних станцій клітин, які намагаються переварити жир. Це, по суті, дебют жирової дистрофії печінки.
- Гепатофіброз – заміщення клітин печінки сполучнотканинними елементами в межах органу. Мітохондрії гепатоцитів не справляються з надмірним навантаженням, і клітина гине, її негайно заміщає сполучна тканина. На цій стадії в процес втягуються капіляри печінки, вони руйнуються, відбувається внутрішня кровотеча, формується варикоз печінкових судин, починається процес коагуляції з розвитком спонтанного перитоніту. Це погана прогностична ознака.
- Цироз – зморщування тканини печінки через практично повного заміщення гепатоцитів сполучною тканиною з порушенням нормального функціонування органу і зміною його розмірів. Розвивається портальна гіпертензія.
- Печінкова недостатність (ПН), що протікає гостро або хронічно і яка веде до повного виснаження функції органу.
патогенез
Механізм розвитку алкогольної хвороби стадії. Печінка зазнає ряд загальних, послідовних перетворень:
- Утилізація метанолу ферментами печінки за допомогою окислення первинного ацетальдегіду до ацетату. Це викликає оксидативний стрес органу і запускає руйнування печінки. Відбуваються всі біохімічні перетворення на рівні мікросом.
- Деструкція печінкових клітин сприяє порушенню мітохондріальних (енергетичних) функцій, блокування ДНК гепатоцитів і неможливості їх відтворення. Решта клітини печінки вступають у взаємодію з білками дерми. Утворюються гепатоколлагеновие комплекси, що порушують імунітет печінки. Постійне надходження алкоголю в організм провокує утворення вільних радикалів, які вибірково асоціюються з гепатоцитами, руйнуючи їх, залишаючи при цьому колаген недоторканим. Так тканину печінки патоморфологічні і патоанатоміческі заміщається фіброзом.
- Імунна система утворює токсичні лімфоцити (CD4 і CD8), які супроводжують гострий варіант алкогольного гепатиту. Вони пригнічують імунокомпетентні клітини, опосередковано заохочують інтоксикацію, яка проявляється в желтушности шкіри, втрати ваги, температурі, диспепсії.
симптоми
Перша симптоматика з’являється через роки зловживання алкоголем, латентний стеатоз дає таку можливість. Але розвиваючись вона, як і всі в алкогольної хвороби підпорядковується тимчасовим етапами:
- На зміну латентної стадії захворювання приходить запалення (гепатит). Характерними симптомами в цей період стають: тупий біль у правому підребер’ї, жовтушність шкіри, інтоксикація. Іноді все це настільки сильно виражено, розвивається по висхідній так стрімко, що миттєво зачіпає нирки, серце, кровотворення, ЦНС, приводячи до летального результату. Лікарі не встигають надати відповідну допомогу. Якщо ж гостра фаза переходить в хронічну, то за умови відмови від спиртного, процес можна зупинити.
- Цироз – це фінал АБП, що виявляється безліччю синдромів, пов’язаних з порушенням внутрішніх органів і тканин, зміни не оборотні. Симптоми хронічної інтоксикації, перш за все, візуалізуються червоними долонями і появою безлічі поверхнево розташованих варикозних розширених судин. Так виявляються коагуляційні порушення в системі згортання крові і зміни в стінці капілярів під дією токсинів.
У пацієнтів деформуються нігті, пальці нагадують барабанні палички, жінки відзначають збільшення грудних залоз, у чоловіків зменшуються яєчка.
Організм зазнає системні зміни під впливом алкогольних токсинів: м’язи втрачають свій тонус, виникають міалгії, втрачається обсяг м’язової маси, деформуються нервові закінчення і стовбури, порушується координаційна зв’язок з головним і спинним мозком.
Наростає задишка, тахікардія, рухи обмежені (суглоби фіброзно змінені). Результат – несприятливий. При цирозі термін життя обмежений п’ятьма роками.
діагностика
Постановка клінічного діагнозу алкогольної хвороби вимагає скрупульозності і повного інструментально-лабораторного обстеження пацієнта. В алгоритм дій входить:
- Збір анамнезу (важливо час зловживання алкоголем, спадковість).
- Фізикальний огляд (різнобарвна симптоматика змін шкіри, межі органу) і оцінка психоемоційного стану з метою виключення енцефалопатії.
- ОАК (скринінг кровотоку для діагностики гіпоксії, запалення, кількості тромбоцитів).
- Біохімія крові (контроль функції внутрішніх органів, водно-електролітного обміну).
- Маркери фіброзу (протромбін (Р), глутамілтранспептідаза (G) – тканинної фермент печінки, А1 (А) – аліпопротеін, що перешкоджає звуженню судин). При PGA вище 7, ускладнення прогнозуються в 90% випадків.
- Маркери сироватки крові: гіалуронова кислота, колаген і проколаген, матриксні ферменти. Їх перебування свідчить на користь фіброзу.
- Коагулограма – скринінг системи згортання крові.
- Ліпідний спектр – підвищення тригліцеридів.
- Онкомаркер печінки (альфа-фетопротеїн) – наявність підтверджує рак.
- Маркери вірусних гепатитів.
- Біохімічні тестери тривалості зловживання алкоголем (Ig A, АСТ, АЛТ, трансферин.
- ОАМ для оцінки потенціалу нирок.
- Копрограма – скринінг травної системи.
- УЗД печінки і селезінки.
- ЕФГДС проводиться з метою візуалізації варикозу вен верхнього відділу системи травлення.
- Біопсія печінки при підозрі на малигнизацию або неможливості встановити точний діагноз іншим шляхом. Альтернативою є еластографія, що встановлює ступінь фіброзу апаратної методикою стиснення печінки ультразвуком.
- КТ, МСКТ, МРТ.
- Контрастна холангіграфія – виявляє причину порушення відтоку жовчі.
лікування
Терапія АБП переслідує дві мети: зупинити прогресування патології і попередити розвиток ускладнень.
Немедикаментозні терапія
Основа – відмова від спиртного. При цьому стеатоз зникає через місяць мимовільно. Призначення дієти прискорює процес. У раціон включають білок у великих кількостях (диспротеїнемія алкоголіків) і вважають калорійність. З їжею в організм надходять вітаміни і мікроелементи (можлива заміна полівітамінними комплексами). При анорексії – харчування через зонд.
Лікарські засоби
Медикаментозне лікування передбачає комплекс заходів:
- Дезінтоксикація: розчини Ессенціале і Глюкози, Піродоксін, Тіамін, Кокарбоксилаза, Ноотропил, Гемодез. Курс – п’ять днів, внутрішньовенно.
- Гормони (при відсутності кровотеч і за життєвими показаннями): Метипред, Преднізолон, Кенакорт, урбазон, Целестон місячним курсом по 32 мг на добу.
- Урокіслоти, стабілізуючі мембрани гепатоцитів і покращують ферментні показники печінки: Урсосану, Урсофальк, Ексхол за індивідуальною схемою.
- Есенціальні фосфоліпіди – препарати, що відновлюють мембрану гепатоцитів, що демонструють властивості антиоксидантів, що володіють протівофіброзное і антидепресивний активністю: Ессенціале, Фосфонціале, Антрален, внутрішньовенно, струменево.
- Група Адеметіонін знезаражує токсини, бере участь в регенерації, забезпечує їх захист від етанол: Гептор, Гептралайт.
- Блокатори тканинних протеаз – перешкоджають рубцювання: Інгіпрол, Апротинін, Антагозан.
- Вітаміни А, Е, С, В, РР.
- Інгібітори АПФ – запобігають фіброзірованіе: Капозід, Ензікс, Аккузид ®.
- Гепатопротектори: Карсил, Гепабене, Силимар.
фізіопроцедури
При АБП зводяться до рефлексотерапії, електрофорез лікарських засобів, масажу і ЛФК.
Оперативне втручання
Воно методично виправдано і застосовується при ускладненнях АБП. При цирозі показана трансплантація органу. Попередньо необхідно виключення спирту на півроку. Операція продовжує життя на 5 років в 50% випадків.
Рецепти лікарських трав
Народна медицина рекомендує глід, спориш, овес, кропиву у вигляді відварів. Популярний наступний рецепт: 100 г меду на половину літра води. Уварити на плиті до 1/3 початкового об’єму. Цим гарячим розчином залити суміш трав (по 5 г) ромашки, пижма, деревію, кульбаби, лепехи. Настояти, профільтрувати, пити по третині склянки на добу.
ускладнення
Необхідно відзначити ризик розвитку кровотеч, хронічною нирковою недостатністю, бакперітоніта, енцефалопатії печінкового генезу, трансформацію фіброзу в карциному.
Прогноз і профілактика
Майбутнє пацієнта залежить від стадії процесу і ступеня тяжкості АБП. Прогноз при стеатоз – безумовно, сприятливий. Все приходить в норму протягом місяця при припиненні контакту з етанолом. У групі ризику – жінки.
профілактика
Прийом більше 50 г чистого спирту в день чоловіками і більше 15 г – жінками – вірний шлях до цирозу (в 1 мл будь-якого алкоголю міститься 0,8 г етанолу). Крім відмови від спиртного, інших рекомендацій не існує. Дози 40г для чоловіків і 20 г для жінок в день достатньо для розвитку АБП.
ВашНарколог рекомендує: нові історичні факти
Вчені Ексетерського Університету виявили дивний факт: у алкоголю є і позитивний вплив на організм. Виявляється, він здатний стимулювати пам’ять і підвищує здатність до навчання. У помірних дозах, звичайно.
Якщо ви отримали нову, цінну інформацію, яку необхідно терміново запам’ятати, ковток якісного алкоголю допоможе в цьому. Підпилий збереже в пам’яті дані і що головне – допоможе точно відтворити їх.
Але варто переборщити з дозою і відбудеться зворотна реакція: скільки потім не згадуй – нічого не вийде. Відгуки про відкриття тільки хороші.
Алкогольна хвороба печінки

Алкогольна хвороба печінки – це структурний переродження і порушення функції печінки, обумовлене систематичним тривалим вживанням алкоголю. У пацієнтів з алкогольною хворобою печінки відзначається зниження апетиту, тупий біль у правому підребер’ї, нудота, діарея, жовтяниця; в пізній стадії розвивається цироз і печінкова енцефалопатія.
Встановленню діагнозу сприяє проведення УЗД, доплерографії, сцинтиграфії, біопсії печінки, дослідження біохімічних проб крові. Лікування передбачає відмову від спиртного, прийом медикаментів (гепатопротекторів, антиоксидантів, седативних засобів), при необхідності – трансплантацію печінки.
Алкогольна хвороба печінки розвивається у осіб, тривалий час (більше 10-12 років) зловживають алкогольсодержащей напоями в середньодобових дозах (в перерахунку на чистий етанол) 40-80- грам для чоловіків і понад 20 грам – для жінок. Прояви алкогольної хвороби печінки – це жирова дистрофія (стеатоз, жирове переродження тканини), цироз (заміна тканини печінки на сполучну – фіброзну), алкогольний гепатит.
Ризик виникнення алкогольної хвороби у чоловіків майже в три рази вище, оскільки зловживання алкоголем серед жінок і чоловіків зустрічається в пропорції 4 до 11. Однак розвиток алкогольної хвороби у жінок відбувається швидше і при вживанні меншої кількості алкоголю.
Це пов’язано з гендерними особливостями всмоктування, катаболізму і виведення спирту.
У зв’язку зі збільшенням споживання міцних спиртних напоїв в світі, алкогольна хвороба печінки представляє серйозну соціальну і медичну проблему, рішенням якої займаються фахівці в сфері сучасної гастроентерології та наркології.
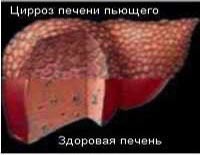
У числі основних причин, що провокують алкогольну хворобу печінки, дослідники вказують:
- високі дози алкоголю, що вживається, частота і тривалість його вживання;
- жіноча стать (активність алкогольдегідрогенази у жінок, як правило, нижче);
- генетична схильність до зниженої активності алкогольразрушающіх ферментів;
- супутні або перенесені хвороби печінки;
- порушення обміну речовин (метаболічний синдром, ожиріння, шкідливі харчові звички), ендокринні розлади.
Основна маса надходить в організм етилового спирту (85%) піддається дії ферменту алкогольдегідрогенази і ацетатдегідрогенази. Ці ферменти виробляються в печінці і шлунку. Швидкість розщеплення спирту залежить від генетичних особливостей.
При регулярному тривалому вживанні алкоголю його катаболізм прискорюється, відбувається накопичення токсичних продуктів, що утворюються при розщепленні етанолу.
Ці продукти надають токсичну дію на тканини печінки, викликаючи запалення, жирове або фіброзне переродження клітин печінкової паренхіми.
Першою стадією алкогольної хвороби печінки, що виникає практично в 90 відсотках випадків регулярного зловживання алкоголем більше 10 років, є жирова дистрофія печінки. Найчастіше вона протікає безсимптомно, іноді хворі відзначають знижений апетит і періодичні тупі болі в правому підребер’ї, можливо нудоту. Приблизно у 15% пацієнтів відзначають жовтяницю.
Гострий алкогольний гепатит також може протікати без виражених клінічних симптомів, або мати блискавичний важкий перебіг, що призводить до летального результату.
Однак найбільш частими ознаками алкогольного гепатиту є больовий синдром (тупий біль в правому підребер’ї), диспепсичні розлади (нудота, блювота, діарея), слабкість, розлад апетиту і схуднення.
Також частим симптомом є печінкова жовтяниця (шкіра має охряной відтінок). У половині випадків гострий алкогольний гепатит супроводжується гіпертермією.
Хронічний алкогольний гепатит протікає тривало з періодами загострень і ремісій. Періодично виникають помірні болі, може з’являтися нудота, відрижка, печія, діарея, що чергується з запорами. Іноді відзначається жовтяниця.
При прогресуванні алкогольної хвороби до симптомів гепатиту приєднуються ознаки, характерні для розвивається цирозу печінки: пальмарная еритема (почервоніння долонь), телеангіектазії (судинні зірочки) на обличчі і тілі, синдром «барабанних паличок» (характерне потовщення дистальних фаланг пальців), «годинних стекол» (патологічна зміна форми і консистенції нігтів); «Голови медузи» (розширені вени передньої черевної стінки навколо пупка). У чоловіків іноді відзначають гінекомастію і гіпогонадизм (збільшення молочних залоз і зменшення яєчок).
З подальшим розвитком алкогольного цирозу у пацієнтів відзначається характерне збільшення привушних залоз.
Ще одним характерним проявом алкогольної хвороби печення в термінальній стадії є контрактури Дюпюітрена: спочатку на долоні над сухожиллями IV-V пальців виявляється щільний сполучнотканинний вузлик (іноді хворобливий).
Надалі відбувається його розростання із залученням до процесу суглобів кисті. Пацієнти скаржаться на утруднення в згинанні безіменного пальця і мізинця. В подальшому може статися їх повне знерухомлення.
Алкогольна хвороба печінки часто призводить до розвитку шлунково-кишкових кровотеч, печінкової енцефалопатії (токсичні речовини, які накопичуються в організмі в результаті зниження функціональної активності, відкладаються в тканинах головного мозку), порушення роботи нирок. Особи, які страждають алкогольною хворобою, входять до групи ризику розвитку раку печінки.
В діагностиці алкогольної хвороби печінки значну роль відіграє збір анамнезу і виявлення тривалого зловживання пацієнтом алкоголю. В ході консультації лікар-гепатолог або гастроентеролог ретельно з’ясовує як давно, з якою регулярністю і в яких кількостях пацієнт вживає спиртні напої.
При лабораторних дослідженнях в загальному аналізі крові відзначається макроцитоз (позначається токсичний вплив алкоголю на кістковий мозок), лейкоцитоз, прискорення ШОЕ.
Може відзначатися мегабластіческая і залізодефіцитна анемія.
Знижений кількість тромбоцитів пов’язане з пригніченням функцій кісткового мозку, а також виявляється як симптомом гиперспленизма при підвищенні тиску в системі порожнистої вени при цирозі.
При біохімічному дослідженні крові відзначають підвищення активності АСТ і АЛТ (печінкові трансферази). Також відзначають високий вміст білірубіну. Імунологічний аналіз виявляє підвищення рівня імуноглобуліну А.
При вживанні алкоголю в середньодобової дозі більше 60 г чистого етанолу в сироватці крові спостерігається підвищення збідненого вуглеводами трансферину. Іноді може відзначатися підвищення кількості сироваткового заліза.
Для діагностики алкогольної хвороби печінки необхідний ретельний збір анамнезу. Важливо враховувати частоту, кількість і вид споживаних алкогольних напоїв.
У зв’язку з підвищеним ризиком розвитку раку печінки у пацієнтів з підозрою на алкогольну хворобу визначають вміст у крові альфа-фетопротеїну. При його концентрації понад 400 нг / мл припускають наявність раку.
Також у пацієнтів відзначається порушення жирового обміну – в крові підвищується вміст тригліцеридів.
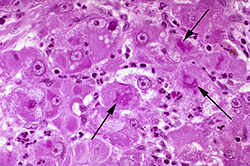 До інструментальних методик, що допомагають діагностувати алкогольну хворобу, відносять УЗД органів черевної порожнини і печінки, доплерографію, КТ, МРТ печінки, радіонуклеіновое дослідження і біопсію тканини печінки.
До інструментальних методик, що допомагають діагностувати алкогольну хворобу, відносять УЗД органів черевної порожнини і печінки, доплерографію, КТ, МРТ печінки, радіонуклеіновое дослідження і біопсію тканини печінки.
При проведенні УЗД печінки добре видно ознаки змін розмірів і форми, жирового переродження печінки (характерна гіперехогенность тканин печінки). Ультразвукова доплерографія виявляє портальну гіпертензію та підвищення тиску в системі печінкової вени.
Комп’ютерна та магнітно-резонансна томографія добре візуалізує тканину печінки і її судинну систему. При радіонуклеідная скануванні виявляються дифузні зміни в печінкових часточках, а так само можна визначити швидкість печінкової секреції і продукування жовчі.
Для остаточного підтвердження алкогольної хвороби проводять біопсію печінки для гістологічного аналізу.
Обов’язковою умовою є повний і остаточний відмова від вживання алкоголю. Цей захід викликає поліпшення стану, а на ранніх стадіях стеатозу може вести до лікування. Також хворим на алкогольну хворобу печінки призначають дієту.
Обов’язково харчування з достатньою калорійністю, збалансованим вмістом білків, вітамінної і мікроелементів, оскільки особи, які зловживають алкоголем, часто страждають від гіповітамінозу і дефіциту протеїнів. Пацієнтам рекомендовано прийом мультивітамінний комплексів.
При вираженій анорексії – харчування парентерально або за допомогою зонда.
Лікарська терапія включає в себе заходи щодо дезінтоксикації (інфузійна терапія розчинами глюкози, піридоксин, кокарбоксилаза). Для регенерації тканини печінки застосовують есенціальні фосфоліпіди.
Вони відновлюють структуру і функціональність клітинних мембран і стимулюють активність ферментів і захисні властивості клітин. При важкій формі гострого алкогольного гепатиту, що загрожує життю пацієнта, застосовують кортикостероїдні препарати.
Протипоказанням до їх призначення є наявність інфекції і шлунково-кишкові кровотечі.
Урсодезоксихолеву кислоту призначають як гепатопротектор. Вона також має жовчогінні властивості і регулює ліпідний обмін.
Препарат S-аденозилметионин використовують для корекції психологічного стану.
При розвитку контрактур Дюпюітрена спочатку проводять лікування фізіотерапевтичними методами (електрофорез, рефлексотерапія, ЛФК, масаж і ін.), А в запущених випадках вдаються до хірургічної корекції.
Цироз печінки вимагає симптоматичного лікування і терапії виникають ускладнень (венозних кровотеч, асциту, печінкової енцефалопатії). В термінальній стадії захворювання хворим може бути рекомендована трансплантація донорської печінки. Для здійснення цієї операції потрібно суворе утримання від алкоголю не менше ніж протягом півроку.
Прогноз прямо залежить від стадії алкогольної хвороби печінки, суворого дотримання лікарських рекомендацій і повної відмови від вживання алкоголю.
Стадія стеатоза оборотна і при належних терапевтичних заходи робота випікання нормалізується протягом місяця.
Розвиток цирозу саме по собі має несприятливий результат (виживаність протягом 5 років у половини пацієнтів) і загрожує виникненням раку печінки. Профілактика алкогольної хвороби печінки передбачає утримання від зловживання алкоголем.