Холецистит і панкреатит – захворювання, які відрізняються непомітним розвитком і можуть швидко переходити в хронічну форму при відсутності своєчасного лікування. При цих захворюваннях обов’язкове не тільки медикаментозна терапія, а й дотримання спеціальної дієти. При нормалізації режиму харчування і перегляд раціону можна звести ризик загострень до мінімуму.

Основні положення меню
Жовчний міхур, як і підшлункова залоза, виділяє ферменти, які регулюють процес розщеплення споживаної їжі до легкозасвоюваних поживних речовин. Тому корекція раціону є одним з ключових чинників в лікуванні і профілактиці запальних процесів органів шлунково-кишкового тракту.

Хворим з холециститом і панкреатитом рекомендується дотримуватися дієти по столу №5. Суть такої дієти полягає в наступному:
- Прийом їжі 4-5 разів на добу помірними порціями.
- Повне виключення переїдання і періодів тривалого голодування.
- Температура споживаної їжі повинна бути не вище 45 C.
- Їжа не повинна містити грубих волокон, що створюють навантаження на органи шлунково-кишкового тракту. Страви повинні бути подрібненими або перетертими, щоб їх засвоєння відбувалося легше.
- Споживання клітковини має бути обмежена.
- Страви повинні бути приготовлені на пару, запечені або відварені. Не допускається прийом в їжу смажених продуктів і маринадів.
- Кількість споживаних курячих яєць має бути зведено до мінімуму – не більше 3 шт в тиждень. Від жовтків варто відмовитися, оскільки в них міститься велика кількість холестерину.
- На період загострення рекомендується повністю відмовитися від кави і міцного чаю.
- Алкогольні напої повністю заборонені.
- Не можна готувати страви із застосуванням великої кількості спецій в процесі приготування.
- Страви повинні містити більше білка і менше жирів.

Зверніть увагу! У періоди загострення дієта повинна бути строгою. В інший час допускається послаблення дієти, але ряд страв потрібно повністю прибрати з раціону, щоб уникнути рецидивів.
Що обов’язково повинно бути присутнім в меню?

Дозволені такі страви:
- супи – без приготування засмажкою, на другому бульйоні з нежирного м’яса;
- хлібобулочні вироби – вчорашній хліб, допускається хліб з висівками;
- випічка – НЕ здобне печиво, без вмісту крему;
- молочні продукти – некислі і не жирні (не більше 3,5% жирності);
- м’ясо слабожірних сортів – курятина, кролятина, індичатина, без шкіри і жиру;
- риба – слабожірние сорти риби у відвареному або запеченому вигляді;
- ковбаси – натуральна варена ковбаса, нежирні курячі сосиски;
- рослинне масло – в складі страв не більше 1-2 ст.л. на добу;
- крупи – рис, манна, гречана, вівсяна;
- сезонні овочі – тільки після термічної обробки;
- фрукти і ягоди – після термічної обробки або сухофрукти;
- яйця – відварені не більше 1 шт на добу (без жовтка);
- зефір і натуральна пастила, домашнє желе з некислих сортів фруктів і ягід;
- напої – трав’яні чаї, компоти з сухофруктів, відвар шипшини, киселі, неміцний чай і каву з молоком;
- мед в незначних кількостях.
 Поза періодів загострень лікарі допускають прийом будь-якої їжі, але в обмежених кількостях. При переїданні і зловживанні продуктами, які варто обмежити, ймовірність розвитку рецидиву стає вище.
Поза періодів загострень лікарі допускають прийом будь-якої їжі, але в обмежених кількостях. При переїданні і зловживанні продуктами, які варто обмежити, ймовірність розвитку рецидиву стає вище.
У чому себе потрібно обмежити?
При порушеннях роботи шлунково-кишкового тракту заборонені такі продукти:
- насичені бульйони;
- грибні супи;
- кислі щі;
- свіжий хліб і здобна випічка;
- жирне м’ясо і риба, сало;
- консерви рибні та м’ясні власного приготування і промислові;
- ікра рибна;
- копченості;
- паштети і маринади;
- гірчиця і хрін в будь-яких варіаціях;
- гострі страви;
- прянощі;
- овочі з великим вмістом волокон: капуста, редис, бруква, ріпа, білокачанна капуста;
- овочі з високим вмістом фітонцидів і речовин, що подразнюють слизову оболонку шлунка – цибуля, часник, щавель;
- кислі сезонні фрукти і ягоди;
- кондитерські вироби з вмістом жирного крему, шоколаду, морозива, какао, цукру, здобна випічка;
- міцний чай і кава без цукру;
- газовані напої;
- алкоголь.

Зверніть увагу! Для нормалізації роботи шлунково-кишкового тракту рекомендують приймати спеціальну мінеральну воду-Єсентуки, Боржомі, Нагутская. Вони зазвичай продаються у вигляді сильногазованих напоїв. Пити таку воду можна тільки після випускання з неї вуглекислого газу, тобто, пляшку потрібно кілька разів ретельно струснути перед вживанням.
Особливості раціону в періоди загострення

Гостра стадія відрізняється вираженими розладами роботи шлунково-кишкового тракту:
- дискомфорт і почуття болю в правому підребер’ї;
- нудота;
- блювота;
- слабкість.
У цей період харчування повинно бути максимально щадним, щоб не дратувати шлунок і кишечник. Тому в перші 2 доби рекомендується утриматися від вживання їжі і пити тільки чисту негазовану воду. Дозволяється замінити воду відваром плодів шипшини.
 Починаючи з 3 дня, дозволяється слабкий чай з черствим хлібом. Допускається вживання перетертих супів або молочної каші. Дозволено білковий омлет, приготовлений на парі.
Починаючи з 3 дня, дозволяється слабкий чай з черствим хлібом. Допускається вживання перетертих супів або молочної каші. Дозволено білковий омлет, приготовлений на парі.
На 7 день дозволяється нежирний сир, овочеві супи і гарніри. Але для них потрібно вибирати овочі, які не містять грубих волокон.
На 9-10 день в раціон дозволяється вводити нежирне м’ясо і рибу, приготовані на пару. Можливо вживання тефтелей і парових котлет. Такий раціон харчування зберігається до 3-4 тижнів з моменту загострення хвороби.
Після закінчення зазначеного терміну можна переходити до звичного меню, крім заборонених страв.

Раціон при хронічному перебігу захворювань
При хронічному перебігу дієта застосовується для попередження рецидивів. Раціон допомагає відновити нормальне функціонування травного тракту. У цей період хворим не рекомендуються продукти, що подразнюють слизову органів шлунково-кишкового тракту – з високим вмістом фітонцидів, кислот, великою кількістю волокон.
При хронічному перебігу захворювань органів шлунково-кишкового тракту відчувають навантаження, а тому харчування має бути щадним, але збалансованим. З раціону рекомендується прибрати їжу, яка призводить до підвищеного газоутворення, стимулює підвищення секреторної активності шлунка.
Продукти харчування
При складанні раціону враховуються такі чинники:
- вік;
- наявність супутніх захворювань;
- загальний стан організму;
- наявність ускладнень;
- аналогічні порушення в сімейному анамнезі;
- індивідуальна чутливість до харчових продуктів.
Виходячи з перерахованих вище факторів, меню для кожного випадку підбирається строго індивідуально. При початкових формах патологій дозволяється незначне послаблення дієти. У більш запущених стадіях пацієнтам може бути рекомендовано дотримання суворої дієти терміном більш ніж 8 тижнів.
Зверніть увагу! Дієта є тільки частиною лікування. Терапія обов’язково включає в себе додатковий прийом лікарських препаратів, які застосовуються для зняття гострих симптомів, полегшення стану органів шлунково-кишкового тракту.
Варіанти меню при холециститі і панкреатиті
Раціон при патологіях ШКТ, незважаючи на обмеження, не є мізерним. У ньому можна задіяти велику кількість продуктів і комбінувати різні варіанти приготування страв. Приклад меню на тиждень представлений в таблиці нижче.
| понеділок | Вівсяна каша з висівками на воді і солодкий чай | Легкий курячий суп з сухариками, гречана каша і парова морква, компот | Сирна запіканка з рисом, відвар шипшини |
| вівторок | Макарони з сиром і компот | Легкий рисовий суп, пюре з картоплі і шматочок відвареної курячої грудки, чай | Вермішель з сиром, компот із сухофруктів |
| середа | Яйце некруто і зелений чай | Суп з м’ясними фрикадельками, гречана каша і запечена риба, компот | Овочеве рагу з куркою, солодкий чай |
| четвер | Парові курячі котлети з картопляним гарніром, солодкий чай | Суп-пюре з картоплі, локшина з бурякової ікрою, напій з цикорію | Рисова запіканка з овочами, парова риба, молоко |
| П’ятниця | Сирники і напій з цикорію | Овочевий суп-пюре, рисова каша з тушкованим нежирним м’ясом, чай | Пюре з картоплі і молочні сосиски, компот із сухофруктів |
| субота | Бурякова ікра і запечена риба, компот із сухофруктів | Курячий суп, локшина з сиром, ікра з кабачків, відвар шипшини | Зрази картопляні з м’ясом, нежирна сметана, чай |
| неділя | Запіканка з сиру і стакан теплого молока | Гречаний суп, запечена картопля з овочами, яєчний білок, чай | Паровий білковий омлет, макарони, напій з цикорію |
Дієта при холециститі і панкреатиті на понеділок і вівторок
Дієта при холециститі і панкреатиті на середу, четвер і п’ятницю
Дієта при холециститі і панкреатиті на суботу та неділю
Як перекусів можуть застосовуватися такі варіанти:
- яблука – свіжі і запечені;
- горіхи;
- кефір;
- свіжі груші;
- некислі сливи;
- банан;
- тепле молоко;
- сухе печиво;
- желе і киселі з некислих фруктів;
- нежирний сир;
- ванільні сухарі;
- салати з некислих ягід і фруктів з заправкою з натурального йогурту.
Принципи харчування при холециститі
Для поліпшення роботи жовчного міхура рекомендується вживання запеченої гарбуза, насіння льону, буряків. Ці продукти покращують роботу кишечника і сприяють поліпшенню моторики.
Як напоїв можна вживати настої лікарських трав, відвар шипшини, компот із сухофруктів.
Помилковою є думка, що при панкреатиті і холециститі заборонений чай – його можна пити, але в обмежених кількостях, він повинен бути солодким і неміцним.
Дотримання рекомендацій з раціону допомагає відновити нормальну активність травного тракту. При регулярних відвідинах гастроентеролога можна звести ймовірність загострень захворювань шлунково-кишкового тракту до мінімуму.
Харчування при панкреатиті і холециститі
Дієта при панкреатиті і холециститі є одним з основних етапів лікування патологій. Вірно складене меню, що враховує потреби запалених органів, дозволяє перевести захворювання в стадію стійкої ремісії.
Що таке холецистит і панкреатит
Холецистит – запалення жовчного міхура, обумовлене розвитком холестазу. Причиною останнього стає повна / часткова закупорка жовчовивідних проток. Розвиток холециститу можуть спровокувати такі фактори: регулярне переїдання, пристрасть до жирним сортам м’яса, гостра їжа.
Потенційними ознаками гострої форми патології стають:
- нудота блювота;
- пожовтіння шкіри;
- гіркий присмак слини;
- підвищення загальної температури тіла;
- хворобливість в області правого підребер’я.
Загострення може викликати прийом алкоголю і занадто жирної / гострої їжі. Причиною розвитку гострого панкреатиту стає запалення залози, обумовлене порушенням відтоку панкреатичного соку. В результаті клітини панкреас починають перетравлювати самі себе, що і викликає розвиток патологічного процесу.

Типовими ознаками панкреатиту стають:
- сильні болі в області лівого підребер’я, іноді носять оперізувальний характер;
- нудота блювота;
- діарея;
- посилене газоутворення;
- значне підвищення температури тіла.
Захворювання тісно взаємопов’язані. Холецистит може провокувати порушення відтоку панкреатичного соку, викликаючи розвиток панкреатиту. І навпаки, закид травних ферментів підшлункової залози в просвіт жовчовивідної протоки, стає причиною формування холециститу.
Основні правила дієтичного харчування
Дієтичне харчування при холециститі і панкреатиті особливо важливо в період загострення захворювань. Обмеження в їжі знімає навантаження з запалених органів і допомагає організму відновитися в більш короткі терміни. Протягом перших трьох діб від початку нападу хворому необхідно повністю відмовитися від їжі. Будуть дозволені тільки кип’ячена вода і трохи Боржомі (максимум 200 мл).
Після стихання болів меню хворого розширюється. Йому будуть дозволені несолодкий теплий чай, сухарики домашні, білковий паровий омлет, рисова каша, приготована на розбавленому молоці, овочеві супи-пюре. Через 7 діб в раціон можна додати маложирний сир і тушковані овочі. Заборонено лише капуста, оскільки вона викликає утворення газів.
Якщо реакція шлунково-кишкового тракту (ШКТ) залишається нормальною – у людини немає нудоти, блювоти, проносу і болю – то можна включати такі страви, як:
- суфле;
- парова риба;
- парові котлети з курячої грудки або індички;
- гречка і манка.
Одночасне запалення обох органів носить назву холецистопанкреатит. В цьому випадку хворому призначається дотримання дієти № 5. Її основні принципи:
Стіл 5 при панкреатиті
- дробовий режим харчування – до 6 разів на добу;
- невеликі порції;
- їжа повинна бути теплою;
- основа дієти – білки;
- дозволена тільки парова готування, запікання в фользі і класична варіння;
- для приготування супів дозволено використовувати овочеві або зняті бульйони;
- повна відмова від смажених продуктів, маринадів, кофеїновмісних напоїв.
Щодня необхідно випивати 2,5 літра чистої питної води.
Продукти, які можна без побоювання включати в меню при холециститі і панкреатиті, повинні містити великий відсоток білків і мінімум жирів.

Розробники дієтичного харчування рекомендують:
- М’ясо нежирних сортів. Саме м’ясо є основним джерелом білка. Дозволено вживати яловичину, телятину, курку (попередньо з неї знімають шкуру), індичину і кролятину. Його відварюють або готують на пару. Підсолювати страви дозволено, але помірно.
- Маложирна риба. Її дозволено подавати у вигляді суфле, заливного, відвареної або зробленої на пару.
- Злегка зачерствілий хліб. Допускається подавати сухарики, тости, вчорашній хліб. Дозволяється готувати пироги з рибою або сиром, але в процесі замісу тіста здоба не використовується.
- Кисломолочні, молочні продукти. Меню може включати знежирений сир, маложирні йогурти, кефір, сметану (обмежено).
- Яйця. Подаються у вигляді парового омлету або приготовані всмятку.
- Круп’яні вироби. Дозволені гречка, вівсянка, рис і манка. Подаються як самостійну страву або як гарніри.
- Супи. Готуються на овочевому, другому м’ясному бульйонах.
- Овочі. Можна їсти у вигляді страв, приготованих на пару або просто відварених.
- Овочі, фрукти з солодким смаком. Добре запікати в духовці яблука і груші. Можна подавати сухофрукти.
- Суфле, зефір, карамельки. У невеликих кількостях дозволений мед, варення.
- Масло. Допускаються вершкове і рослинне, але в обмежених кількостях.
Список продуктів, які потрібно виключити
Що можна їсти при цих захворюваннях, тепер відомо. Але чим харчуватися заборонено? Список продуктів, які потрапляють під заборону, представлений наступними позиціями: міцно заварений чорний чай, кава, напої з газами, алкоголь (він може стати провокуючим фактором загострень будь-який з патологій).
Також заборонені сало і жирні сорти м’яса. До таких належить свинина. Вміщені в складі продукту тваринні жири змушують працювати органи травлення в напруженому режимі, стимулюючи продукування жовчі і панкреатичного соку. обмежується:
- Свіжа здобна випічка.
- Насичені м’ясні бульйони.
- Гриби. Бульйони з них повністю заборонені, так само як і самі гриби.
- Овочі, що подразнюють слизову шлунка. Це цибуля, часник, щавель, редиска.
- Шоколад і крему.
- Соуси, приправи, що володіють гострим смаком.
- Копченості та солоності. Вони надають на слизові оболонки шлунку подразнюючу дію, важко засвоюються організмом, стають причиною нетравлення.
Дієта при холециститі і панкреатиті повинна повністю виключати продукти, здатні викликати труднощі з травленням.
У період загострення патології у хворого формується сильний больовий синдром, відсутнє бажання їсти. Самопочуття хворого значно погіршується. Протягом перших 3-5 діб рекомендовано лікувальне голодування. Протягом цього періоду хворому можна тільки пити. Це повинна бути вода без газу.

Після затихання болю в меню можна вводити подрібнені до пюреобразного стану овочі, супи, загущені круп’яними виробами – готувати їх потрібно тільки на воді, овочеві бульйони без солі і спецій.
При варінні супів допускається використовувати вівсянку або гречку. При загостренні не можна їсти пшоно, ячку і кукурудзяну крупу.
При хронічному перебігу захворювань ці різновиди круп необхідно максимально обмежити.
У міру стабілізації стану меню дозволяється розширити за рахунок відвареної телятини і курятини. Хворому починають подавати приготовану на воді вівсянку і картопляне пюре. Перед подачею її розводять відваром до стану супу-пюре. Солити і додавати в ці блюда молоко категорично заборонено.
Через 14 днів від початку нападу раціон може включати маложирні молочні продукти. Кращим вибором буде молоко або кефір. Сир дозволений, але в обмеженому обсязі. Каші тепер дозволяється готувати на розведеному водою молоці. Можна їсти парові овочі. З напоїв подається відвар з ягід шипшини.
У разі появи неприємної симптоматики – нудота, блювота, болі – необхідно відразу виключити продукти, що стали причиною загострення захворювання. Через 2 місяці після загострення хворому призначається спеціальне дієтичне харчування – стіл № 5П. Для нього характерна низький вміст жирів і вуглеводів. Харчування має бути дробовим до 6 раз в день.
 Зразкове меню дієти №5
Зразкове меню дієти №5
Дієта при гострому холециститі
Гострій формі холециститу супроводжує важка симптоматика. У перші кілька діб хворому дозволені:
- чиста негазована вода;
- овочеві соки, попередньо розведені водою;
- несолодкі компоти;
- відвар м’яти, шипшини або ромашки.
Кава і міцно заварений чай заборонені. Гострий період, протягом якого хворий відмовляється від їжі, триває не довше 4 днів. Після цього раціон можна поступово розширювати. При цьому необхідно стежити, щоб харчової тракт не опинявся занадто перевантажений.
Меню повинно включати:
- манку, геркулес, розварений рис, приготовані на молоці, розбавленому водою;
- варена картопля;
- парові протерті овочі – кабачок, цвітна капуста, гарбузова м’якоть;
- слизові круп’яні супи;
- овочеві супи-пюре;
- розмочені сухарі.
Всі подаються страви повинні бути або протертими, або мати напіврідку консистенцію. Твердих включень, здатних викликати подразнення слизових, бути не повинно. Розширювати раціон потрібно кожні дві доби, включаючи в меню наступні продукти: нежирну рибу – минтай, навага, хек, тріска, пісне м’ясо – куряча грудка, телятина з вирізаними жилами, індичка, білки яєць, знежирений сир.
На використання солі і цукру накладається обмеження. Є свіжі овочі і фрукти небажано, оскільки вони можуть спровокувати спазми, бродіння і посилити газоутворення. У період відновлення, тривалість якого в середньому досягає трьох місяців, хворому також показано дотримання принципів дієтичного харчування.
В меню людини повинні бути присутніми:
- каша з гречки;
- слабозаваренний чаї, зернова кава;
- варення, зефір або пастила;
- жовтки яєць (не більш як 2 штук на тиждень);
- ретельно подрібнені овочі і фрукти.
Дієта при холецистопанкреатит, ускладненому гастритом
Дієтолог при складанні меню обов’язково бере до уваги всі супутні основному захворюванню патології. При має місце гастриті необхідно внесення коригувань, які враховують рівень кислотності шлункового соку.

Особливості харчування при цьому залишаються незмінними: хворий повинен приймати їжу дрібно до 6 разів на добу невеликими за обсягом порціями, між прийомами їжі не повинно бути великих перерв, неприпустимі переїдання і прийом їжі на бігу, а також всухом’ятку, заборонений прийом алкоголю і куріння. Розробка меню ведеться індивідуально для кожного пацієнта. Лікар повинен враховувати показники кислотності шлункового соку.
При зниженій кислотності рекомендується включати в раціон кисломолочні продукти. Крім того, необхідно вживати достатню кількість клітковини, що попередить розвиток запорів.
Каші потрібно готувати тільки на воді. Використовувати молоко заборонено.
При підвищеній кислотності шлункового соку від кисломолочної продукції потрібно відмовитися, але для приготування страв можна використовувати молоко.
У всьому іншому список дозволених і заборонених продуктів нічим не відрізняється від тих, що використовуються в гострому періоді захворювання.
Пропонуємо кілька рецептів страв, які можна подавати до столу в період ремісії.
Овочевий суп з сирними фрикадельками
Інгредієнти:
- овочевий бульйон – 500 мл;
- морква, цибуля, червоний перець;
- картопля – 4 шт .;
- сир з нейтральним смаком – 110 грам;
- яйце;
- борошно – 90 грам;
- зелень;
- вершкове масло;
- сіль.
Приготування: сир натерти, додати до нього борошно, розм’якшене вершкове масло, сіль. Перемішати і прибрати в холодильник. Перець порізати смужками, моркву натерти на крупній тертці, цибулю і картоплю порізати на кубики. Запустити в бульйон і готувати 15 хвилин. З сирної маси скачувати кульки і запускати їх в суп. Варити ще 15 хвилин. При подачі посипати посіченою зеленню.
Котлети з картоплі з ковбасками
Інгредієнти:
- картопля – 7 середніх за розміром бульб;
- цибулина;
- зелень;
- твердий сир – 200 грам;
- молочна колба – 250 грам;
- яйця – 3 штуки;
- борошно – 3 ложки;
- сметана.
Приготування: картоплю зварити, остудити. Подрібнити через тертку. Покласти в неї натертий сир і порізану на кубики ковбасу. Покласти борошно, яйця, цибуля і борошно. Формувати з добре втрутитися маси котлетки і готувати в пароварці. Подавати зі сметаною.
Листковий омлет з картоплею в пароварці
Будуть потрібні:
- варена картопля – 210 грам;
- яйця – 4 штуки;
- молоко – 100 мл;
- спеції за смаком і зелень;
- трохи сиру.
 Хворому можна подавати дієтичний омлет, приготовлений в пароварці
Хворому можна подавати дієтичний омлет, приготовлений в пароварці
Приготування: картоплю натерти на тертці, збити яйця з молоком, посолити. Чашу пароварки закрити харчовою плівкою. Викласти шар картоплі, потім налити омлетну масу і зверху вкрити натертим сиром. Готувати приблизно 25 хвилин.
гарбузовий десерт
Очищену від шкірки м’якоть гарбуза порізати на шматочки. Покласти її в чашу пароварки, посипати цукром і корицею. Готувати 20 хвилин. Лікарі своїм пацієнтам, які перенесли запалення жовчного міхура і / або підшлункової залози, настійно рекомендують дотримуватися принципів дієтичного харчування якомога більш тривалий час.
Навіть після одужання або переходу захворювання в стадію ремісії варто обмежити споживання продуктів із забороненого списку. Особливо це стосується копченостей, маринадів, алкоголю і занадто жирної їжі.
В іншому випадку можна знову перевантажити підшлункову залозу або жовчний міхур і отримати повторне загострення хвороби. Якщо захворювання перейшло в хронічну форму, то дієту бажано дотримуватися постійно.
Дієта при панкреатиті і холециститі: меню на тиждень

Дієта при панкреатиті і холециститі – одне з основних терапевтичних напрямків. Якщо запалення носить хронічний характер, грамотне харчування повинно практикуватися постійно і стати способом життя. Але застосовується раціональне меню в комплексі з фармакологічними препаратами. Важливо також враховувати особливості перебігу хвороби, вік пацієнта і загальний стан. Тому самостійна розробка дієти не вітається, потрібно звернутися до допомоги професійного дієтолога або ендокринолога.
Загальні рекомендації столу №5
Похибки в харчуванні викликають загострення хронічних хвороб травної системи. Щоб уникнути гострого нападу, дотримуються специфічних рекомендацій. Дієта при панкреатиті і при холециститі будується на основі столу №5 за Певзнером.
Основне меню показано при холециститі, а при хронічному панкреатиті затребуваний такий стіл, як дієта 5п. Але основні напрямки і рецепти страв, які використовуються в дієтичному раціоні, схожі.
Особливості харчування в разі проблем з жовчним і підшлункової:
- Вживати продукти після термічної обробки. Овочеві та фруктові компоненти містять грубі волокна, які підвищують навантаження на травні органи. При такому меню збільшуються ризики різких загострень холециститу, активації сплячого панкреатиту.
- Трапезують невеликими порціями. В ідеалі один прийом їжі при панкреатиті або проблеми з жовчним не перевищує 200 м
- Рекомендований дробовий раціон – 5-6 разів за день. Як при звичайному меню, присутні сніданок, повноцінний обід, вечірній прийом. Але додатково між ними роблять перекушування.
- При панкреатиті харчуватися потрібно дотримуючись постійного режиму.
- Всі страви повинні вживатися в перетертої, кашкоподібному вигляді, особливо при панкреатиті.
- Заборонено ласувати гарячим, холодним – це призводить до спазмів жовчних проток і загострення холециститу.
- Оптимально приготування на пару і запікання в алюмінієвій фользі, відварювання.
- З меню при холециститі виключають жовчогінні продукти.
- У раціон хворого панкреатитом можна вводити інгредієнти, які повільно перетравлюються, тому що велика ймовірність запорів і метеоризму, що погіршують стан хворого. Тому підвищують кількість швидких вуглеводів.
- Необхідно збільшити вміст тваринного білка, але зменшити обсяги складних вуглеводів, жирів.
В добу з’їдають до 3-3,5 кг їжі. Важливо вживати щодня 2-2,5 л рідини. Сюди входять питна вода, супчики, напої.
Одна з умов раціону при холециститі, жовчнокам’яній хворобі і панкреатиті називають «правилом трьох Ж» – з меню прибирають жовтки, смажені страви, жири.
Панкреатит, жовчнокам’яна хвороба і холецистит нерідко стають провокаторами діабету. Щоб уникнути цієї патології, бажано не використовувати в меню багато цукру.
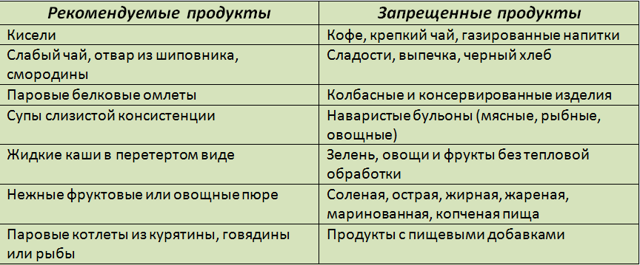
Що можна і що не можна їсти при холециститі і панкреатиті: таблиці продуктів
Рекомендоване харчування при панкреатиті і холециститі можна складати, орієнтуючись на таблиці інгредієнтів.
Дозволено включати в раціон тільки комплектуючих виробів, не підсилюють навантаження на травні органи.
| Дозволені інгредієнти і страви | В якому вигляді рекомендовані |
| хліб | Висівковий, підсушений білий, зерновий |
| Печиво, бісквіт | Без прошарків крему і джему |
| пироги | Виключно печені, начинка з сиру, риби, м’ясного фаршу |
| Молочні продукти | Дозволені в меню молоко до 3,5%, негострі сири. Іноді використовують трохи сметани або вершкового масла |
| Овочеві / молочні супи | У тиждень 1-2 рази, без обсмажування окремих компонентів |
| м’ясо | Індичка і кролик, яловичина, куряча грудка. З птиці попередньо знімають шкірку. Дозволені сосиски, шинка, варені домашні ковбаски, приготовані з цих сортів м’яса |
| Риба, морепродукти | Оброблені паром, відварні, запечені, нежирні |
| масла рослинні | В день 1-2 ст. л. При холециститі краще рафіновані |
| крупи | Рекомендовані манка, овес, рис, гречка. Зрідка дозволені перловка, ячна, кукурудзяна, пшенка |
| Овочі, зелень | термічно оброблені |
| Фрукти і ягоди, сухофрукти | Солодкі сорти. обов’язкова термообробка |
| яйця | Білок використовується для парового омлету. Чи не більше 1 шт. в день |
| Десерти | Безе, пастилки, карамель, натуральний мед, варення, приготоване з солодких ягід і фруктів. Бажано не захоплюватися солодощами, вживати трохи |
| напої | Відвари з суцвіть ромашки, листочків м’яти, плодів шипшини, неміцний чай, слабка кава з молоком. З солодких ягід готують кисіль, компоти. Але їх бажано розбавляти питною водою. Нежирна кісломолочка – кефір, рідкий йогурт |
При холециститі і хворий підшлункової необхідно виключити компоненти, що провокують посилене виділення ферментів, погано перетравлюються, насичені клітковиною, надмірно жирні.
| заборонені | В якому вигляді заборонено |
| хліб | Свіжовипечений, здоба |
| м’ясо | Утятина, свинина, баранина, гусятина |
| риба | Рибний бульйон, ікра, жирні сорти |
| супи | Кислі щі, окрошка, м’ясні бульйони |
| гриби | У будь-якому вигляді, в тому числі грибні бульйони |
| Консерви | Все паштети і маринади, а також соління, копченості |
| спеції | Хрін, приправи гострі, гірчиця |
| Овочі | Свіжі. Зокрема, редька і капуста білокачанна, все бобові, щавель, ріпка, редиска і ревінь, часник, бруква, цибуля-ріпка, зелений горошок |
| Фрукти і ягоди | Кислі, свіжі |
| Фаст-фуд | Чіпси, солоні крекери, готові закуски |
| Кондитерські вироби | Присмачені кремами, що містять харчові барвники, ароматизатори. Небажано вживання морозива і шоколадок, цукерок |
| напої | Алкоголь, солодка і мінеральна газована вода, міцний чай або каву |
Існують «спірні» інгредієнти:
- Банани при панкреатиті їсти можна, але не більше 1 на добу. Краще використовувати як додатковий інгредієнт для пирога, сухого печива, запіканки.
- Горіхи дозволено вживати, якщо захворювання протікає хронічно, не застосовувати при ризики загострення холециститу і супроводжуючого його панкреатиту. Щодня дозволяється до 15 г горіхів.
- Натуральний мед їдять потроху для усунення застою жовчі при відсутності панкреатиту / цукрового діабету.
- Солодкий фрукт хурма корисний при холециститі, але їдять його рідко – він викликає загострення панкреатиту, а при діабеті зовсім під забороною.
Зразкове меню на тиждень
Меню при панкреатиті і холециститі розробляється індивідуально з обов’язковим урахуванням супутніх проблем. Можна скористатися готовими напрацюваннями, але бажано уточнити особливості на кожен день у лікаря.
 Корисні мінеральні води марок Єсентуки, Боржомі, Нагутская. Оскільки сильногазовані напої заборонені, пляшку потрібно відрити і залишити на ніч, щоб гази вийшли. Вранці воду можна пити.
Корисні мінеральні води марок Єсентуки, Боржомі, Нагутская. Оскільки сильногазовані напої заборонені, пляшку потрібно відрити і залишити на ніч, щоб гази вийшли. Вранці воду можна пити.
понеділок:
- Сніданок. Омлет, приготований в пароварці з 1-2 білків, або вівсянка. Напій – слабкий чай. Несолоний крекер.
- Ланч. Сирок, заправлений нежирною сметаною, або запечене яблуко.
- Обід. Перетертий суп, парова курка, з відвареного буряка роблять салат. Запивають компотом з стиглого шипшини.
- Полудень. Запечена груша.
- Вечеря. Показані спагетті, посипані сиром, фруктовий компот.
вівторок:
- Сніданок. Омлет парової і сухе печиво, яке запивають слабким чаєм.
- Ланч. Запечене яблуко, 100 мл нежирного натурального йогурту.
- Обід. Овочевий супчик і парова риба. На гарнір готують гречку. Слабка кава з додаванням нежирного молока / ягідний кисіль.
- Полудень. Якщо немає супутнього панкреатиту діабету, з’їдають банан.
- Вечеря. Запечена рис, фруктовий компот.
Середовище:
- Сніданок. Сирники, настій цикорію з молоком.
- Ланч. Кисіль і пара галет.
- Обід. Морквяний суп з рисом, парові котлети, кисіль.
- Полудень. Крекер з желе.
- Вечеря. Овочеве рагу, високоякісні молочні сосиски, компот.
четвер:
- Сніданок. Корисна запіканка з гарбуза з яблуками або з сиру. Можна присмачити блюдо невеликою кількістю нежирної сметани. Слабкий чай.
- Ланч. Галета та вівсяний кисіль.
- Обід. Суп з м’ясними фрикадельками, овочами. Парове м’ясо, відварна гречка / рис. Неміцний кава з молоком.
- Полудень. Перекушують солодкими сливами. Але їсти дозволено не більше 5 стиглих штук.
- Вечеря. Можна побалувати себе молочними сосисками, товченої картоплею Трав’яний чай.
п’ятниця:
- Сніданок. Присипані сиром макарони, слабкий чай.
- Ланч. Сирок, приправлений сметаною або йогуртом.
- Обід. Суп, приготовлений з гарбуза, заправлений домашньою локшиною. Відварене м’ясо, гречка. Кисіль / компот із сухофруктів.
- Полудень. Пара запечених яблук.
- Вечеря. При панкреатиті або загостренні холециститу закінчують день парової рибою і тушкованими овочами. Показаний трав’яний чай.
субота:
- Сніданок. Білковий омлет, п’ють чай зі слабкою заваркою.
- Ланч. Перекушують печивом або галетами, п’ють кисіль.
- Обід. Суп з домашньою локшиною, тушкована морква і котлетки на пару. Подають ягідний кисіль.
- Полудень. Допивають кисіль, їдять несолоним крекери.
- Вечеря. Відвареної з сухофруктами рис. До солодкої каші відмінно підійде компот.
неділя:
- Сніданок. Англійська ягідний пудинг, легкий чай.
- Ланч. Приправлені йогуртом, запечені фрукти.
- Обід. Балують себе макаронами з прокручене відвареним м’ясом, протертим овочевим супчиком. Напій за бажанням.
- Полудень. Нежирне молоко, пара печива.
- Вечеря. Пюре з картоплі, парова риба, компот.
Перед сном радять випити півсклянки кефіру або рідкого йогурту.
ефективні вправи
Рецепти дієтичних страв
Рецепти страв при панкреатиті і холециститі різноманітні, тому меню не виглядає мізерним.
Курячий суп
При панкреатиті не можна готувати на міцному бульйоні, тому попередньо відварюють курочку, обов’язково знявши шкіру. Бульйон виливають, м’ясо перекручують. Додають в масу сирої білок і перемішують. Формують невеликі фрикадельки.
У ємність заливають свіжу воду, кладуть натерту моркву, порізану картоплю. Доводять до кипіння, опускають фрикадельки. Варять чверть години, періодично прибираючи накип. Коли овочі стануть м’якими, опускають різану зелень і продовжують нагрівання ще 5 хвилин.
Підсолюють готову страву.
картопляні котлетки
Відварюють кілька очищених бульб. Пропускають через м’ясорубку. Дрібно шаткують докторську ковбасу і зелень. Змішують з картопляною масою, вводять до складу яєчні білки і вимішують фарш. Ліплять котлетки, відварюють на пару.
Овочеве рагу
Це овочеве блюдо прикрасить будь-яке меню. Шаткують гарбуз, розбирають кольорову капусту, броколі, нарізають моркву. Інгредієнти злегка припускають в рослинному маслі. Підливають трохи води і тушкують 15 хвилин. Вводять до складу зелень, продовжують нагрівати ще 5 хвилин. Перекладають в деко, запікають під сиром в духовці.
парова риба
Очищають тушку від шкірки, кісток і плавників. Натирають сумішшю сухого кропу і петрушки, злегка підсолюють. Викладають рибу в лоток пароварки, додатково використовують нарізані овочі – брокколі, моркву. Готують 20 хвилин. Подають з відварною рисом.
Запіканка з гарбуза і солодких яблук
Порадує як десерт. Очищають овоч і яблука від шкірки і насіння, протирають окремо. Отриманий фарш припускають з вершковим маслом, одночасно протираючи виделкою. Доливають молоко, додають манну крупу.
Нагрівають до кипіння. Продовжують нагрівати 5-8 хвилин, постійно помішуючи. Коли маса загусне, знімають з вогню і виливають в деко, заздалегідь посипаний подрібненими сухарями. Запікають і подають, полив нежирною сметаною.
Досить проявити фантазію, щоб меню завжди було смачним.
особливості дієти
При загостренні хворим органам необхідний спокій. Потрібно зняти навантаження, практикуючи голодування, і симптоматика панкреатиту зникне набагато швидше.
У період загострення холецістопанкреатіта
Голоду після панкреатиту або в разі виходу конкремента з жовчного дотримуються 3 дня. Дозволено вживати мінеральну воду з випущеними газами. Оптимально пити при холециститі Боржомі до 100-200 мл за один прийом.
Якщо біль в зоні епігастрію через 3 доби зникла, розширюють раціон:
- Дієта при гострому панкреатиті або загостренні холециститу означає поетапне введення в меню легкого овочевого супчика, рисової каші, сухарів, парового омлету.
- Через тиждень додають сирок, тушковані овочі.
- Якщо компоненти не провокують новий напад панкреатиту, жовчнокам’яної хвороби, холециститу, вводять відварну рибу, злакові гарніри, парове м’ясо.
Після панкреатиту або холециститу використовувати меню столу №5 дозволяється через 1-2 місяці.
У дітей і вагітних жінок
Раціон дітей і вагітних жінок при патологіях підшлункової залози і холециститі також щадний. Малюкам рекомендують 2-3 дня голоду в разі гострого панкреатиту. Тиждень дотримуватися дієти, протягом місяця вводити протертими дозволені компоненти. При холециститі тривалість лікувального раціону близько 5 років. Відсутність характерної клінічної картини на термін не впливає.
Вагітні також дотримуються меню лікувального столу №5. Якщо діагностується гострий панкреатит або холецистит, майбутня мама проходить терапію стаціонарно і харчування коригується медиками.
Дієта при холециститі: що можна їсти, зразкове меню і правила харчування
Холециститом називається запалення жовчного міхура. Цей невеликий орган травної системи виділяє особливий секрет – жовч. Вона бере активну участь в процесі перетравлення їжі, допомагаючи розщепленню білка і жирів.
Причини виникнення захворювання:
- Проникнення патогенної мікрофлори (стрептококів, ентерококів). Рознощики інфекцій переносяться з потоком крові або лімфи внаслідок наявних у людини запальних захворювань.
- Зараження паразитами (аскариди, лямблії).
- Застій жовчі через вагітність, фізичного навантаження, стресу.
- Переїдання, неправильний режим харчування, низька рухова активність.
- Камені, що утрудняють вихід жовчі.
- Травми органа.
При гострому перебігу спостерігаються біль в правому боці під ребрами. Це основна ознака небезпечного стану. Також людини може нудити і рвати, морозить. Підвищується температура, пульс частішає. Якщо камінь закупорив жовчовивідний проток, то жовч не надходить у кишечник, що викликає коліки. Забарвлення шкірних покривів, очних склер робиться жовтої.
Хронічний холецистит – це запалення, яке розвивається поступово. У хворих з’являються ниючі болі в районі печінки після їжі, здуття живота, відрижка, відчуття гіркоти у роті.
При запаленні одночасно з камінням починається захворювання калькульозний холецистит. Без конкрементів хвороба носить назву безкам’яний холецистит. Обидва різновиди зустрічаються в гострій і хронічній формі. Головна ознака калькульозного холециститу – коліки.
Правильне харчування при холециститі
Збережіть статтю, щоб прочитати пізніше, або поділіться з друзями:
Спеціаліст обов’язково призначає дієту для лікування і відновлення організму. Якщо за станом здоров’я пацієнта доводиться приймати будь-які ліки, про це потрібно обов’язково повідомити лікаря. Ряд препаратів перешкоджає відтоку жовчі.
Під час загострення
Спочатку дуже важливо не перевантажувати травний тракт. Спрагу втамовують солодким чаєм, шипшиновим відваром (розбавляється водою, не зловживати при гастриті або виразці). Підійде негазована мінеральна вода, свіжовичавлені соки.
Коли напади болю куповані, хворого можна погодувати протертим супом, слизової кашею, чаєм, в який додаються сухарики.
Якщо зникли дискомфортні відчуття, дозволяють білкову їжу: нежирний сир, шматочок м’яса, риби (розварити і протерти).
Коли після загострення хвороби її симптоми послаблюються, відразу ж повертатися до звичного раціону не можна, щоб не допустити нового нападу. Дієтологами розроблений спеціальний лікувальний стіл номер 5а.
Він характеризується зменшенням жирів в їжі зі збереженням в ній достатнього обсягу жирів і вуглеводів. Основне правило – їжа тільки протерта. Харчуватися при захворюванні треба часто, маленькими порціями.
Після холециститу в гострій формі також передбачається дотримання певної дієти.
При хронічному перебігу хвороби
Медики виділяють два стану: загострення і ремісія (хворобливі прояви і неприємні симптоми проходять).
Для першої ситуації рекомендації по харчуванню пацієнта такі ж, як при нападі гострого холециститу. У перші дні при загостренні показано голодування, щоб не навантажувати кишечник хворого.
Уже в період неповної ремісії хворому прописують дієту при холециститі під номером 5. Це лікувальне харчування призначається і для стану стійкої ремісії, коли відбувається одужання пацієнта.
Воно здатне попередити неприємне ускладнення – виникнення каменів.
Базові принципи:
- Дозволяється тушкування, запікання (але без скоринки), приготування на пару, варіння. Смажити можна.
- Все готується в формі пюре, парових котлет, суфле. Куряча шкурка, м’ясні сухожилля видаляються.
- М’ясо, продукти, що містять багато клітковини, супи необхідно перетирати, крупи розварювати, а овочі подрібнювати.
- Їдять часто, але помаленьку, бажано в один і той же час. Так приходить в норму відтік жовчі. Викид занадто великого її кількості небезпечний приступом болю.
- З рослинних жирів краще використовувати соняшникову, обліпихи, лляна, оливкова олія. Тварини теж важливі, але не тугоплавкі. Дозволяється додати в кашу або друге трохи вершкового масла.
- Продукти, здатні посилювати бродіння (незбиране молоко, консерви, випічка), обмежуються.
- В меню повинно включати багато овочевих і фруктових страв. Їх цілющі властивості допомагають впоратися з неприємними наслідками захворювання: гранат має жовчогінну дію, груші зменшують біль і печію, яблука надають протизапальний ефект.
- При бескаменном холециститі не протипоказане з’їдати одне яйце в день.
- Заборонені приправи і соуси – томатний кетчуп, майонез, оцет, аджика, гірчиця.
- Сіль обмежується.
- Їжа і пиття не нижче кімнатної температури.
- Важливо їсти їжу, насичену ліпотропіков (буряк, рибу, сир), харчовими волокнами, пектинами (яблука).
Дієта номер 5 не така сувора, дозволяє хворим більш різноманітний раціон: ковбаса, сосиски молочні високої якості, морепродукти (креветки, морська капуста), помідори – все потроху. Можна їсти вчорашній житній хліб.
Горіхи вживають обережно: при загостренні холециститу і вперше діагностованою хвороби їх рекомендується не їсти. При панкреатиті в стадії загострення горіхи заборонені цілий рік. Допустима кількість – не більш однієї столової ложки ядер, подрібнених блендером, пару раз в тиждень.
Горіхи слід купувати тільки неочищені: жири в очищених і пройшли обробку ядрах можуть прогіркнути і втратити корисні властивості. З горіхів краще вибрати волоські (змішуючи їх з медом, можна приготувати смачний десерт), кедрові. Популярний арахіс може бути сильним алергеном, це важка їжа для шлунка.
У малій дозі дозволені гарбузове насіння.
Що можна їсти після нападу
- Яловичину, індичину, курятину, кролятину, конину.
- Нежирні сорти риби (навага, тріска, щука).
- Кисломолочну продукцію. Несолоний сир, кефір, сир низької жирності. Корисний йогурт (без добавок, фруктових і ягідних наповнювачів, натуральний, з біфідобактеріями). Молоко не рекомендовано пити, його використовують як основу для каші.
- Протерті, пюрірованние овочеві і круп’яні супи, заправлені вершковим маслом, сметаною.
- Несвіжий хліб. Сухарі, хлібці. Печиво тільки нездобне.
- Запечений омлет з яєчними білками. Жовтки лише як інгредієнти страв, що не більше одного в день.
- Багато овочі (свіжі огірки, морква, картопля, кабачок, гарбуз). Сира білокачанна капуста – груба і важка для перетравлення, її обов’язково треба загасити. Хороша альтернатива – кольорова капуста, ретельно промита квашена капуста.
- Муси, суфле, желе, креми з дозрів і некислих фруктів (авокадо, банани, груші, яблука, виноград) і ягід на солодке. Корисно їсти ягоди і плоди свіжими, але їх обов’язково треба протирати, як і сухофрукти (курага, чорнослив, родзинки).
- Варення, мед, повидло дозволені, зефір, мармелад, пастилу – трохи, їсти на десерт.
- Дозволені крупи – манна, гречка, овес, рис (готову страву протирається). Пшоняна небажана. Молоко для каш обов’язково розбавляють водою. Дозволяється варена вермішель.
- Вершкове масло обмежується до 30 гр. на добу. Якщо в меню є салати, для заправки можна вибрати рослинна олія.
- Пиття: неміцний чай (можна з лимоном), шипшина, горобина, приготовлений вдома морквяний, томатний сік, цикорій.
- Прянощі: кріп, кориця, петрушка, ваніль.
що заборонено
Перелік продуктів:
- Жирне і копчене м’ясо (свинина, гусятина, качатина), сало.
- Солона риба, ікра.
- Какао.
- Чорний міцну каву.
- Газована вода.
- Гриби.
- Бобові (сочевиця, горох, квасоля).
- Свіжий хліб, смажені пиріжки.
- Солодощі: торт, тістечка, десерти, морозиво, шоколад, згущене молоко, випічка.
- Ряжанка, вершки, сир, сметана підвищеної жирності.
- Бульйон, зварений з м’яса, риби, грибів.
- Спеції, прянощі, гірчицю, хрін, майонез.
- Розсипчасті каші.
- Субпродукти.
- Консерви, маринади, домашні соління.
- Маргарин.
- Яйця.
- Овочі (капуста, часник, цибуля, редис, ріпа, щавель).
- Кислі фрукти (апельсини, лимони, грейпфрути).
- Спиртне (алкогольний напій збільшує ризик каменеутворення, провокує кольки при калькульозному холециститі).
- Напівфабрикати, фаст-фуд (піца, гамбургери).
- Пакетовані соки промислового виробництва.
Зразкове меню на тиждень
сніданок:
- омлет;
- тости з абрикосовим повидлом;
- рисова каша;
- молочна вівсянка;
- салат з протертих овочів;
- фруктова вівсяна каша на водяній бані;
- сирна запіканка;
- пудинг з манки;
- вінегрет;
- ліниві вареники;
- лапшевник;
- теляча парова котлета;
- протерта яловичина;
- рігатоні з маслом;
- оселедець з рисом;
- зелений чай (можна додати лимон – максимум однієї дольки, мед);
- напій з цикорію;
- кава з молоком.
обід:
- супи: вегетаріанський, молочний вермішелевий, борщ, некислі щі, борщ на воді, зі сметаною;
- плов з гарбуза, приготований в горщику;
- тушкована морква;
- м’ясне суфле;
- заливне з хека;
- фрикадельки курячі;
- рисовий гарнір;
- пюре картопляне;
- тріска на пару;
- голубці;
- суфле з кролика;
- котлети з індички в пароварці;
- ріжки під сметанним соусом;
- локшина;
- крокети з картоплі;
- фаршировані кабачки;
- варена буряк з сиром;
- пудинг сирний;
- кисіль з чорної смородини з цукром;
- відвар з сухофруктів.
Полудень:
- сир;
- печиво;
- яблучний джем;
- сік;
- стиглі фрукти, які не більше двох;
- запечені груші;
- вафельні хлібці;
- сухарі;
- чай з молоком;
- йогурт;
- зефір;
- ацидофілін;
- пастила.
вечеря:
- макарони з сиром;
- крупеник з гречки;
- котлети з картоплі, буряка і моркви;
- відвареної минтай;
- запечена кольорова капуста;
- морквяно-яблучний салат;
- маннік;
- омлет;
- кабачкові оладки;
- сирні сирники;
- овочеве рагу;
- навага, запечена з овочами;
- сирно-вермішелевий запіканка;
- кускус;
- незаправлений булгур;
- мінералка;
- фруктовий компот;
- морс малиновий;
- напій з кураги і чорносливу;
- нездобне печиво;
- кисле молоко.
Якщо пізно ввечері захотілося поїсти, голодувати необов’язково, кефір допоможе насититися, не переїду.
Харчування при холецистопанкреатит
Коли трапляється одночасне запалення підшлункової залози і жовчного міхура, призначається дієта під номером 5, яка показана, коли гострий період хвороби пройшов. Вівсяне молоко – популярний народний рецепт від панкреатиту. Для хворих холециститом таке лікування не завжди підходить, потрібно порадитися з лікарем: жовчокам’яна хвороба – протипоказання до прийому цього засобу.
Режим харчування після холецистектомії
При калькульозному і бескаменном холециститі за показаннями проводиться холецистектомія.
Після операції приймати їжу не можна 12 годин. Потім, щоб вгамувати голод, дозволяється каша-розмазня, суп з овочів, кисіль. Через 4-5 доби додають овочеве пюре, сирок, дієтичні страви з м’яса і риби, відварені і подрібнені. Корисні пшеничні висівки, що покращують відтік жовчі.
У перші три місяці лікар порекомендує пацієнту стіл номер п’ять. Суворе виконання базових основ дієти і дробове харчування важливі для відновлення роботи органів шлунково-кишкового тракту.
Після закінчення цього часу фахівець визначить, чи можливі послаблення, але в тому чи іншому вигляді пацієнту доведеться дотримуватися цю дієту до кінця життя. Алкоголь строго заборонений в перші два роки.
Надалі це обмеження в залежності від стану здоров’я може бути трохи ослаблено: у виняткових випадках дозволяється червоне вино (не більш келиха), безалкогольне пиво. Організм багатьох пацієнтів, які перенесли цю операцію, дуже погано переносить спиртні напої.
Іноді у пацієнта може спостерігатися постхолецистектомічний синдром. Його симптоми: нудота, блювання, тупий біль під правим ребром, підвищена пітливість, жовтяниця.
Вони можуть проявитися відразу після хірургічного втручання або кілька років по тому.
У такій ситуації потрібно обов’язково звернутися до фахівця, який призначить лікування, яке включає в себе і дієту з мінімальною кількістю жирної їжі.