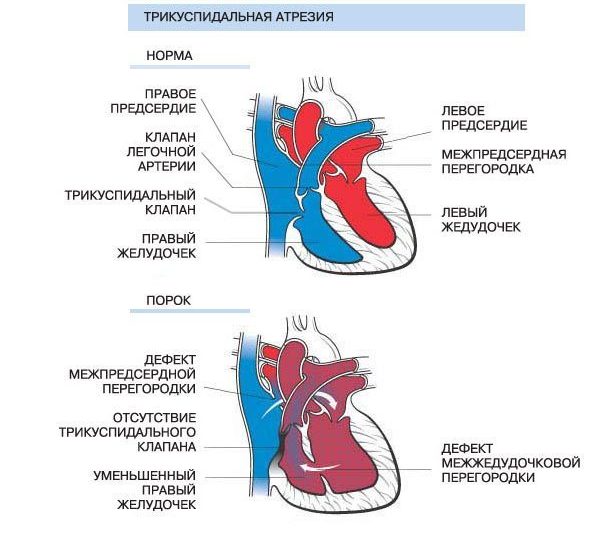
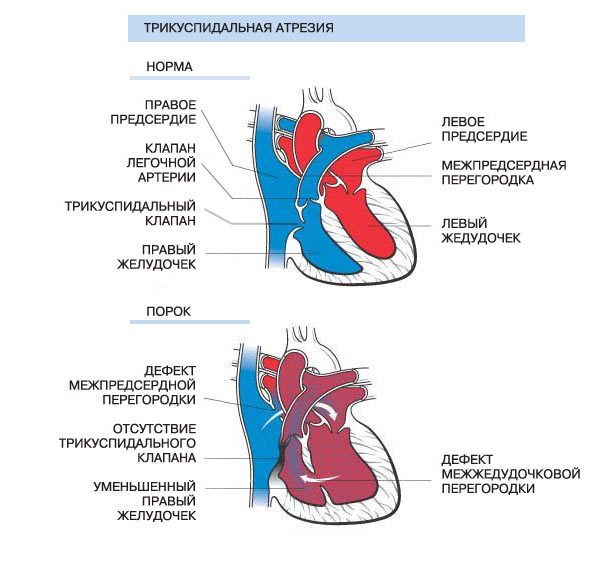
Атрезія трикуспідального клапана є уродженою серцевою аномалією, яка характеризується відсутністю повідомлення предсердно-желудочкового типу між правими серцевими камерами. При даній аномалії на місці цього клапана створюється щільна мембрана, що перешкоджає такому важливому повідомленням.
Ця недуга становить близько трьох відсотків від усіх вроджених аномалій, які виявляються в дитячому віці. Якщо відсутня повинно лікування, в перший рік життя смертність становить від 75 до 90 відсотків.
Причини і лікування атрезії
Як вже було сказано, атрезія є вродженим захворюванням. В її етіології головна роль відведена порушення серцевого формування, яке відбувається на терміні від другої до восьмому тижні вагітності. У цей період гестації впливають тератогенні фактори, а саме:
- вірусні інфекції;
- виробничі шкідливості;
- хронічний алкоголізм у матері;
- прийом деяких лікарських препаратів, наприклад, антибіотиків, сульфаніламідів, аспірину і так далі.
Є й інші причини, які є сприятливими факторами до формування вроджених серцевих вад:
- вік матері понад 35 років;
- загроза переривання вагітності;
- токсикоз у першому триместрі;
- ендокринні захворювання, наприклад, цукровий діабет;
- наявність випадків мертвонародження в анамнезі.
Варто брати до уваги і спадковий фактор, тобто коли в сім’ї є інші родичі з таким же недугою.
симптоми
Клінічні прояви у кожної дитини мають різну вираженість, що залежить від розмірів межжелудочкового і міжпередсердної повідомлення. Також має значення величина легеневого кровотоку. У дитини, який має атрезію трехстворочного клапана, спостерігаються такі симптоми:
- відставання у фізичному розвитку;
- задишка в стані спокою, а також її збільшення при трохи підвищеного навантаження, наприклад, при плачі і смоктанні;
- симптом «годинних стекол» і «барабанних паличок», тобто потовщення колбовідних характеру кінцевих фаланг пальців рук і ніг в поєднанні з незвичайним видом нігтьових пластинок, схожих на годинникові скельця;
- загальний ціаноз.
Крім того, у дитини можуть виникати, причому досить часто, гіпоксеміческіе кризи, коли спостерігається виражений ціаноз і пароксизмальна задишка. Одишечно-ціанотичні приступи здатні провокуватися фізичною активністю, психо-емоційним напруженням, діареєю і іншими факторами.
Гіпоксеміческіе криз має різкий характер, тобто розвивається раптово. При цьому у дитини посилюється ціаноз, задишка, спостерігається тахікардія і він стає неспокійним. Якщо випадок важкий, напад може закінчитися смертельним результатом.
діагностика
Діагноз ставлять на підставі результатів дослідження та клінічних даних. Діагностика включає в себе кілька методів дослідження. Важливу інформацію надає ЕКГ і рентгенографія грудної клітини, але найбільш точний діагноз можна встановити за допомогою двомірної ехокардіографії в поєднанні з кольоровою допплерографией.
Найбільш поширена форма захворювання проявляється на рентгенограмі в нормальних або трохи збільшених розмірах серця, однак, збільшено праве передсердя, а також збіднений легеневий малюнок.
Тінь серця може нагадувати форму чобітка і вузьку серцеву талію.
Крім того, легеневий малюнок може бути посилений, а у грудних дітей на тлі транспозиції магістральних судин може відзначатися кардіомегалія.
ЕКГ видає такі ознаки гіпертрофії ЛШ і відхилення електричної осі серця в ліву сторону. Для того, щоб уточнити анатомію пороку перед операцією, проводиться катетеризація серця.
лікування
Корекція недостатності кровообігу і купірування нападів передбачає застосування медикаментозної терапії, проте у всіх випадках захворювання вимагає хірургічне втручання.
Корекція атрезії тристулкового клапана виконується в кілька етапів:
- Забезпечення прийнятного легеневого кровотоку, усунення гіпоксії. З цією метою виконується ендоваскулярна балонна атріосептостомія, яка допомагає збільшити дефект міжпередсердної перегородки, а також зменшити градієнт тиску. Якщо легеневий кровотік збільшений і спостерігається респіраторний дистрес-синдром і ацидоз, лікар приймає рішення про звуження легеневого стовбура за допомогою манжети. Якщо легеневий кровотік недостатній, накладаються системно-легеневі анастомози.
- Перенаправлення системного повернення до кола легеневого кровообігу. Для цього накладається двонаправлений двосторонній кавапульмональний анастомоз.
Повна корекція захворювання передбачає проведення операції Фонтена. Вона допомагає досягти роз’єднання великого і малого кола кровообігу і ліквідувати гемодинамічні порушення. Завдяки такій операції правий шлуночок перестає брати участь в кровообігу.
наслідки
Хірургічна корекція, проведена в комплексі, допомагає досягти відносно високою виживання, наприклад, протягом п’яти років близько 80 відсотків пацієнтів, а протягом десяти років близько сімдесяти відсотків.
Якщо говорити про більш далекі терміни, смерть настає через цирозу печінки або ХСН. Якщо кардиохирургическое лікування відсутнє повністю, смерть настає в ранньому віці дитини.
профілактика
Всі пацієнти з таким сердечним порокам повинні отримувати профілактику ендокардиту, особливо перед хірургічними і стоматологічними процедурами. Це допоможе захиститися від розвитку бактеріємії.
Для того, щоб запобігти розвитку пороку у свого малюка, необхідно виключити антенатальні шкідливості і захищати себе від різного роду вірусних інфекцій. Якщо вроджений порок все ж виявився, необхідно попередити його несприятливий розвиток. Це включає в себе своєчасну діагностику, забезпечення спеціального догляду за малюком і визначення оптимального методу лікування.
Звичайно, атрезія трехстворочного клапана – серйозне захворювання, але знизити ризик його розвитку і ускладнень можливо. Тому давайте думати про своє здоров’я і спосіб життя, так як все це позначається на стані наших дітей!
Атрезія трикуспідального клапана
Патологія відноситься до синіх вад серця, які є вродженими. Серед усіх пороків, атрезія тристулкового клапана становить 1% ймовірності. Полягає захворювання у відсутності трикуспидального отвори, через що повідомлення правого передсердя і шлуночка неможливо. Весь венозний повернення крові надходить в ліве передсердя через широке овальне вікно.
Таким чином, кров з вен великого кола і легеневих змішується, а ступінь зниження вмісту кисню безпосередньо залежить від легеневого кровотоку. Далі кров з лівого шлуночка транспортується в аорту і потрапляє в легені.
Недостатня насиченість крові киснем провокує розвиток ціанозу (синюшність відтінку шкіри). Оскільки правий шлуночок серця недорозвинений, все навантаження йде на лівий. Забезпечення насосної функції в односторонньому порядку неминуче призводить до серцевої недостатності.
причини атрезії
Серед можливих причин атрезії лідируюче місце займає порушення формування серця на ранніх термінах ембріогенезу (2-8 тиждень вагітності).
Факторами, що викликають порушення ембріонального розвитку можуть стаття вірусні інфекції, хронічний алкоголізм, виробничі шкідливості, прийом сульфаніламідів, аспірину, антибіотиків.
Додатковими причинами неповноцінності тристулкового клапана у дитини є:
- вік матері старше 35 років;
- токсикоз протягом перших трьох місяців вагітності;
- загроза викидня;
- випадки мертвонародження;
- захворювання ендокринної системи;
- генетична схильність до пороків розвитку серця.
Різновиди атрезії клапана
Залежно від зовнішнього будови організму розрізняють п’ять форм виразності атрезії трикуспідального клапана:
- м’язова, становить 76%;
- мемброзная – близько 12%;
- клапанная- 5-6%;
- тип аномалії Ебштейна – 8%;
- рідкісний тип відкритого атріовентікулярного каналу.
Сама часто зустрічається, це м’язова форма Артезі. Дно правого передсердя розташовується над однією зі стінок лівого шлуночка. Є недорозвиненість правого шлуночка серцевого м’яза, яка зумовлена відсутністю припливного синуса.
Якщо дно правого передсердя розташовується над атріовентікулярной частиною перегородки між шлунками, то це мембранна форма атрезії.
При клапанної формі спостерігається поділ правого передсердя і шлуночка неперфорованої фіброзної мембраною, яка утворилася внаслідок зрощення стулок трикуспідального клапана.
Аномалія Ебштейна характеризується зміщенням клапана зі зрослими стулками в порожнину правого серцевого шлуночка. Неможливість атріовентікулярной комунікації зумовлена блокуванням виходу з правого передсердя в шлуночок.
Клінічні прояви патології
Симптоми атрезії зустрічаються у дітей в різному ступені і поєднаннях. Як правило, такі дітки відстають у розвитку фізіологічних якостей.
Задишка в стані спокою і її збільшення навіть при незначних навантаженнях є типовим проявом.
Також спостерігається синдром «барабанних паличок» (коли збільшені закінчення пальців на руках), «годинних стекол» (деформація нігтьових пластин), а також загальний ціаноз.
Часто виникають напади парокзімальной задишки з вираженим посинінням шкіри, що обумовлено зменшенням легеневого кровотоку і збільшенням неоксігенерірованной крові в ліву частину серця, а також гипоксемией в великому колі кровообігу.
Подібні явища можуть провокуватися психоемоційними напруженнями, фізичною активністю, випадково приєдналися і ускладненими захворюваннями, які супроводжуються лихоманкою, діареєю. Гіпоксеміческіе криз з’являється раптово, дитина різко стає неспокійним, внаслідок посилення задишки і ціанозу виникає тахікардія.
У більш важких випадках, все це може привести до втрати свідомості, судом і навіть летального результату.
Недостатність кровообігу по великому колу з характерними набряками, накопиченням ексудату в черевній порожнині, запаленням легеневого і пристінкового листків плерви (серозна оболонка легких) розвивається дуже швидко.
Більшість дітей, при відсутності хірургічного втручання для корекції вад, гинуть вже на першому році свого життя.
Якщо хірургу вдасться помістити великий шунт і за умови нормального легеневого кровотоку, люди з не коригувати атрезією трикуспідального клапана можуть дожити навіть до 30 років, в деяких випадках більше.
діагностування
Фізикальне обстеження дозволяє відчути збільшення меж серця, про що говорять систолічний шуми в області 3-4 міжреберних проміжків, а також 2 міжребер’ї. Шум також може бути на верхівці серця, який обумовлений збільшеним кровотоком через мітральний клапан.
Щоб виявити можливі відхилення осі серця або гіпертрофію деяких його частин, робиться ЕКГ. Посилення легеневого малюнка визначається за допомогою рентгена грудної клітини.
А за допомогою Ехокардіограма виявляється відсутність ехосигналів, що виходять від тристулкового клапана, дефект перегородок, аномальне положення головних судин або стеноз легеневої артерії.
Можливе здійснення зондування порожнини серця, дана процедура може вказати на неможливість проведення катетера з однієї частини серця в іншу.
Рентген дослідження з контрастною речовиною дає можливість простежити шлях речовини з правого передсердя в ліве.
Більш того, можна більш чітко побачити супутні дефекти, такі як стеноз, транспозиція магістральних судин і недостатність міжшлуночкової перегородки.
Що може зробити лікар?
Для купірування одишечно-ціанотіческіх нападів і впливу на кровообіг показана медикаментозна терапія. Яка б не була форма атрезії трикуспідального клапана, кардіохірург призначає методи хірургічного лікування. Корекція такого складного пороку виконується поетапно.
Спочатку мета – забезпечити адекватний легеневий кровотік і усунути гіпоксемію. На наступних етапах поступово перенаправляється системний повернення в легеневе коло кровообігу.
Для цього дітям раннього віку виконують атріосептостомія, яка покликана розширити дефект міжпередсердної перегородки і знизити градієнт тиску. Якщо спостерігається недостатність легеневого кровотоку, використовується метод паліативної гемодинамічної корекції.
В процесі, пацієнтам з атрезією накладаються двосторонні різноспрямовані кава-пульмоналого анастомози. Повна корекція гемодинаміки тристулкового клапана можлива за умови проведення операції Фонтена.
Дана процедура роз’єднує малий і великий кола кровообігу і ліквідує порушення, викликані гемодинамічними процесами. В результаті правий шлуночок остаточно виключається з кровообігу, лівий – пропускає кров в аорту, а до легких вона надходить з порожнистих вен.
Профілактика вроджених вад вимагає медико-генетичне консультування, своєчасної діагностики аномалій, спеціальний догляд за дитиною.
Атрезія тристулкового клапана
Атрезія тристулкового клапана становить 1% всіх вроджених вад серця у віці до 1 року. Трикуспидальная отвір відсутній, праве передсердя не повідомляється з правим шлуночком, і весь системний венозний повернення надходить в ліве передсердя через міжпередсердної повідомлення, представлене широким відкритим овальним вікном.
У лівому передсерді кров з легеневих вен і вен великого кола повністю змішується, тому ступінь гіпоксемії залежить від величини легеневого кровотоку. З лівого шлуночка кров надходить в аорту, а також, через дефект міжшлуночкової перегородки або відкрита артеріальна протока, в судини легенів.
Рестриктивний дефект міжшлуночкової перегородки і недорозвинений правий шлуночок з обструкцією вихідного тракту призводять до того, що легеневий кровоток дуже малий.
Рідше дефект міжшлуночкової перегородки відсутній зовсім, є атрезія клапана легеневої артерії і виражена гіпоплазія правого шлуночка; в цьому випадку кров в судини легенів надходить з аорти через відкритий артеріальна протока або інші аортолегочного колатералі.
Підвищений легеневий кровотік для атрезії тристулкового клапана не характерний; він може виникати при великому дефекті міжшлуночкової перегородки і добре розвиненому виносному тракті правого шлуночка, а також при транспозиції магістральних артерій, коли легеневий стовбур відходить від лівого шлуночка.
Клінічні прояви
Важкий ціаноз з’являється протягом кількох годин або діб після народження, коли починає закриватися артеріальна протока. При нерестріктівном дефекті міжшлуночкової перегородки і добре розвиненому виносному тракті правого шлуночка ціаноз виражений менше.
Ознак правошлуночковоюнедостатності зазвичай немає; вони з’являються при перешкоді скидання крові справа наліво через відкрите овальне вікно, при цьому збільшується печінка і іноді з’являється її пресістолі-чна пульсація. Серцевий поштовх не пальпується.
Це важлива ознака, який дозволяє відрізнити атрезію тристулкового клапана від практично всіх інших ціанотіческіх вад, за винятком гіпоплазії правих відділів серця.
При обструкції вихідного тракту правого шлуночка, транспозиції магістральних артерій або двунаправленном скиданні серцевий поштовх пальпується, оскільки є перевантаження правого шлуночка або об’ємом, або тиском.
Уздовж лівого краю грудини вислуховується грубий систолічний шум, викликаний потоком крові через дефект міжшлуночкової перегородки і обструкцію вихідного тракту правого шлуночка. Другий тон серця злегка розщеплений, його легеневий компонент ослаблений.
При інтактною міжшлуночкової перегородки шуму може не бути, або ж вислуховується дуже тихий постійний шум кровотоку через відкритий артеріальна протока, II тон при цьому не розщеплений.
Без хірургічного лікування хворі рідко доживають до 6 міс, у тих же, хто доживає, часто буває виражений симптом барабанних паличок, еритроцитоз і затримка розвитку.
При атрезії тристулкового клапана з нерестріктівним дефектом міжшлуночкової перегородки (часто з транспозицією магістральних артерій) легеневий кровотік підвищений, тому ціаноз виражений дуже слабо. На 3-6-му тижні життя розвивається серцева недостатність з тахіпное, пітливістю, гепатомегалією і вологими хрипами в легенях.
Фізикальні ознаки в цьому випадку такі ж, як при великому скиданні зліва направо: виражена пульсація в області серця, грубий пансистолічний шум вздовж лівого краю грудини і рокочучий мезодиастолический шум на верхівці.
діагностика
Рентгенографія грудної клітини
При атрезії тристулкового клапана з рестриктивним дефектом міжшлуночкової перегородки на рентгенограмі відзначається збіднення легеневого судинного малюнка, маленька серцева тінь характерною круглої або яблоковідной форми, що обумовлено гіпоплазією правого шлуночка і легеневої артерії. Рідше, при нерестріктівном дефекті міжшлуночкової перегородки і транспозиції магістральних артерій, легеневий судинний малюнок, навпаки, збагачений, а серцева тінь збільшена за рахунок лівого шлуночка.
ЕКГ
Електрична вісь серця відхилена вліво, є ознаки гіпертрофії лівого шлуночка.
Це допомагає відрізнити атрезію тристулкового клапана від двох інших найчастіших ціанотіческіх вад – тетради Фалло (при якій легеневий кровотік знижений) і транспозиції магістральних артерій (при якій легеневий кровотік підвищений); при цих вадах електрична вісь серця відхилена вправо і переважає вектор деполяризації правого шлуночка (і те, і інше має бути у новонароджених в нормі).
Часто є гіпертрофія правого передсердя з високим загостреним зубцем Р в II відведенні і укорочений інтервал PQ. При атрезії тристулкового клапана з транспозицією магістральних артерій електрична вісь серця звичайно розташована в нижньому лівому квадраті, що, однак, для новонародженого є відхиленням електричної осі вліво.
ЕхоКГ
При ЕхоКГ відсутня праве АВ-отвір і тристулковий клапан (див. Рис).
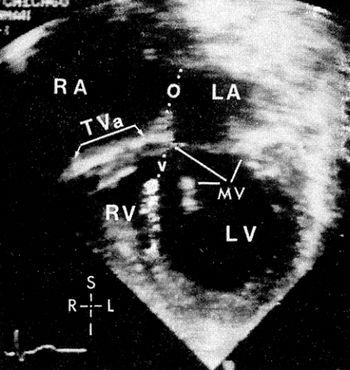
Лівий шлуночок збільшений, а виносить тракт правого зазвичай недорозвинений.
ЕхоКГ дозволяє диференціювати варіанти атрезії тристулкового клапана з нерестріктівним дефектом міжшлуночкової перегородки і транспозицией магістральних артерій, а також більш складні її різновиди, що поєднуються з інверсією шлуночків і транспозицией магістральних артерій (в тому числі атрезію левораспо-лежання тристулкового клапана).
лікування
При атрезії тристулкового клапана зі зниженим легеневим кровотоком в ранньому грудному віці нерідко необхідна термінова хірургічна корекція.
Після виявлення ціанозу і введення алпростаділа зазвичай проводять паліативну операцію: накладають модифікований анастомоз по Блслоку-Тауссіг між підключичної артерією і іпсілатсральной легеневою артерією (з використанням тефлонового протеза). Операція дозволяє на тривалий час збільшити легеневий кровотік, при цьому її летальність становить всього близько 5%.
Пізніше шунт видаляють, а замість нього створюють кавопульмональний анастомоз, що знижує обсяг крові, що повертається класному шлуночку, і тим самим зменшує його роботу. Зазвичай верхню порожнисту вену з’єднують безпосередньо з легеневим стовбуром, а легеневий стовбур звужують або повністю роз’єднують з правим шлуночком (двонаправлений кавопульмональний анастомоз по Гленну).
Повідомлялося, що в пізні терміни після накладення анастомозу по Гленну можуть розвиватися легеневі артеріовенозні шунти в нижніх відділах легких і широкі кавокавальние анастомози; і те, і інше веде до наростання ціаноза.Последній етап лікування – модифікована операція Фонтена.
При цьому кров з нижньої порожнистої вени спрямовується безпосередньо в легеневі артерії через зовнішній анастомоз або тунель в правому передсерді. В результаті операції весь системний повернення (не рахуючи коронарного, який надходить безпосередньо в серце) надходить в легені і ціаноз зникає.
Умови для проведення операції Фонтена – досить широкі легеневі артерії, низьке легеневий судинний опір і тиск в легеневій артерії, хороша функція лівого шлуночка і відсутність значної мітральноїнедостатності. При правильному підборі хворих результати операції можуть бути дуже хорошими, хоча є дані, що через 15 років після операції може відбуватися погіршення.
Серцева недостатність і передсердні аритмії – найчастіші пізні ускладнення, що вносять помітний внесок у пізню післяопераційну смертність. Оскільки венозний тиск у великому колі після операції завжди буває підвищеним, іноді розвивається погано піддається лікуванню ексудативна ентеропатія.
При нерестріктівном дефекті міжшлуночкової перегородки незалежно від супутньої транспозиції магістральних артерій легеневий кровотік у новонароджених значно підвищено. Щоб запобігти ураженню легеневих судин, проводять хірургічне звуження легеневого стовбура, обмежуючи тим самим легеневий кровотік. Надалі цих хворих лікують приблизно так само, як описано вище.
Лікувальна катетеризація серця новонародженим не відображено, оскільки легеневі артерії розвинені нормально, а овальне вікно широко відкрито. Катетеризацію проводять після паліативного хірургічного лікування перед наступними операціями.
Атрезія тристулкового клапана. Принцип операції Фонтена
Слово атрезія означає повну відсутність нормального сполучення між серцевими камерами чи між ними і відходять від них магістральними судинами, а іноді – і відсутність відділів самих судин. Термін атрезія застосовується до тристулкового, мітральному, аортальному і легеневого клапанним отворів, до аорти і легеневої артерії.
Інший термін – гіпоплазія – означає, що повідомлення є, але воно зменшено в розмірах в порівнянні з нормальним. Кажуть про гіпоплазії тристулкового або мітрального клапанів, відділів аорти, легеневої артерії, але так само і про розміри порожнини одного з шлуночків (гіпоплазія правого або лівого шлуночка).
Атрезія тристулкового клапана
У нормально розвиненому серце тристулковий клапан з’єднує праве передсердя з правим шлуночком. При атрезії цей клапан не розвинувся і на його місці є щільна мембрана, через яку потік крові пройти ніяк не може.
Оскільки ця ділянка закритий, то у плода не розвинувся і теж відсутня весь припливне відділ правого шлуночка, тобто перший з двох конусів, що утворюють шлуночок.
Таким чином, зміненим виявляється не тільки клапан, але і весь правий шлуночок – у нього відсутня половина.
Однак, і плід, і народжена дитина можуть з цим жити, у всякому разі, якийсь час. Шунтування крові і її змішування в серці відбувається через дефекти в перегородках.
З порожнистих вен кров потрапляє в нормальне праве передсердя. Але вхід в шлуночок – закритий. Залишається один шлях: крізь дефект міжпередсердної перегородки – в ліве передсердя.
Потім через нормально розвинений мітральний клапан кров надходить у лівий шлуночок. А ось тут відкрито два шляхи.
Один – в аорту, інший – через дефект міжшлуночкової перегородки – в решту правого шлуночка (другий з конусів, який нормально розвинений) і звідси – в легеневу артерію і легені.
Потоки крові в лівому шлуночку змішуються – венозна кров з порожнистих вен, що досягла шлуночка таким складним шляхом, змішується з артеріальною кров’ю, яка прийшла з вен легких.
Шлях подальшого її «розподілу» залежить від того, куди легше йти основному потоку: в аорту або через дефект міжшлуночкової перегородки – в легеневу артерію і легені. Кров так і розділяється на два рукави, і різниця в обсязі двох потоків залежить від різниці опору судин тіла (тобто великого кола кровообігу) і опору, створюваного дефектом перегородки.
У більшості випадків істотно більший обсяг крові проходить в аорту і менший – в легені. По-перше, значна частина крові залишається недонасищенной, і у дитини буде ціаноз.
Ступінь цього цианоза, однак, не настільки виражена, як при повній транспозиції магістральних судин – адже в шлуночку все-таки відбувається змішання артеріальної і венозної крові. А, по-друге, лівий шлуночок працює на обидва кола, тому що правого майже немає.
Навантаження, яка випала на його частку – важка, і дуже вона може швидко викликати недостатність кровообігу у великому колі – задишку, збільшення печінки, набряки і т.д.
По суті, і якість, і тривалість життя таких дітей залежить від величини кровотоку в легенях, тобто визначається розміром дефектів в міжшлуночкової і міжпередсердної перегородках – цих, в даному випадку, природних шунтів «порятунку».
Згодом, у міру зростання дитини (і серця) становище погіршується, тому що в легені йде все менше крові. Наростає ціаноз і близько 90% дітей не доживуть до свого першого дня народження, якщо їм не надати хірургічну допомогу.
Решта 10% мають досить великий дефект в перегородці, і кровотік в легені у них нормальний, а іноді навіть і посилений. Вони відчувають себе непогано, відносно нормально розвиваються і майже не синюшні. Такі діти можуть прожити більше 10-15 років, але у них поступово будуть розвиватися ознаки серцевої недостатності і наростати ціаноз з усіма його ускладненнями і наслідками.
Що ж може бути зроблено і – коли?
У лікуванні атрезії тристулкового клапана хірургія, особливо за останні два десятиліття, домоглася значних успіхів і тактика лікування, вибір операції і часу її проведення сьогодні розроблені досить, щоб домогтися переконливих хороших результатів. Але потрібно розуміти, що, якщо у серця спочатку не було одного з чотирьох клапанів і великої ділянки одного з шлуночків, то їх зробити заново не можна . Таких методів поки немає.
Тому весь процес лікування зведеться до створення інших, більш оптимальних шляхів для кровотоку . Іншими словами, лікування буде полегшує, «паліативним», і його не можна виконати в один раз, а треба поступово готувати і серце, і легені до нових, більш нормальних умов кровотоку, ніж ті, в яких вони опинилися при народженні.
Дітям з вираженим ціанозом протягом перших місяців треба зробити операцію накладення анастомозу між великим і малим колами кровообігу, як це описано для тетради Фалло. Ця операція значно поліпшить їх стан на перших порах. Вони почнуть розвиватися, будуть виглядати і вести себе відповідно до віку, пройде синюшність.
Але це – тільки перший, «жізнеспасающей» етап. Якщо більше нічого не робити, дитина скоро знову стане дуже хворим і, чим гірше буде його стан, тим більш ризикованими будуть наступні етапи лікування.
Між першим і другим роком життя стає можливим виконання другого етапу, а саме, зняття першого анастомозу і створення іншого шляху для венозної крові в легені – пряме з’єднання верхньої порожнистої вени з легеневою артерією, в обхід правої половини серця.
Чому цього не роблять відразу? Справа в тому, що в перші місяці життя опір судинного русла легенів може виявитися занадто високою. Подумайте, адже тиск у венах дуже низька – 5-7 мм ртутного стовпа, а ми хочемо, щоб воно було достатнім, щоб без серцевого «насоса» кров пасивно текла в легеневу артерію.
Для цього між венами і судинами легких повинна бути різниця в опорі і тиску, інакше кров в легені просто не потече.
Бувають ситуації, і їх досить багато, коли ми виконуємо цю операцію – двонаправлений кавапульмональний анастомоз на першому році життя, без раніше виконаного системно-легеневого анастомозу. Дане клінічне рішення приймає Ваш кардіолог і кардіохірург, виробляючи таким чином найкращу тактику лікування Вашої дитини.
Ми зупиняємося на цьому настільки детально, тому що сам принцип так званого прямого кава-пульмонального анастомозу застосовується сьогодні широко і при інших пороках, коли серце змінено настільки, що порок неможливо виправити хірургічно.
Так ось на цьому, другому етапі, верхня порожниста вена з’єднується з легеневою артерією таким чином, що кров з неї надходить в обидва легких. Іншими словами, кров від верхньої половини тіла вже йде туди, куди треба. Але поки – тільки від половини.
Діти зазвичай добре переносять операцію. Ця операція не тільки поліпшить стан дитини, а й підготує серце і судини легких до третьої, заключної стадії в процесі лікування – з’єднання нижньої порожнистої вени з легеневою артерією .
Найкращим моментом для виконання третьої операції буде вік 4-5 років, хоча іноді її роблять і раніше цього терміну.
Ця операція робиться з штучним кровообігом і полягає у вшивання великий латки або протеза в нижню порожнисту вену одним кінцем і в легеневу артерію – іншим. Таким чином, тепер вся венозна кров від усього організму йде в легені, а окислена в повному обсязі – в ліві відділи серця, тобто в його тепер єдиний шлуночок.
Цю операцію називають операцією Фонтена – по імені французького хірурга, який її запропонував.
Сьогодні її застосовують не тільки при атрезії тристулкового клапана, але і при багатьох складних вроджених вадах, коли хірургічне створення двох рівноцінних шлуночків неможливо. Ця операція зробила революцію в лікуванні вад, які зовсім недавно вважалися неоперабельними.
Хворим з такими вадами просто відмовляли навіть у найкращих кардіоцентрах. Сьогодні все змінилося, і завдяки операції Фонтена можна допомогти і вже допомогли тисячам хворих. Сам принцип такого підходу – принцип Фонтена – проте, всього лише палліація, нехай і добре функціонуюча.
Операція Фонтена, тобто заключний етап хірургічного лікування не можна назвати «радикальної корекцією» (як, наприклад, при закритті дефекту міжпередсердної перегородки), до неї більше підходить назва «постійної палліаціі», тобто це не виправлення вад, а остання можливість максимальної в даному випадку нормалізації кровообігу. Людина живе без правого шлуночка, а кров пасивно тече в легені з венозної системи.
Чи здоровий ця людина? Чи може він переносити ті фізичні і психологічні навантаження, які очікують його в життя? Про те, що сьогодні відомо про це, ми поговоримо трохи нижче, а зараз повернемося до трикуспидальной атрезії.
Як ні парадоксально це виглядає, але, чим важче стан дитини з цим пороком спочатку, тим ясніше шлях його лікування. Але кожна дитина – індивідуальна, і можна зіткнутися з різними варіантами і поєднаннями внутрішньосерцевих порушень: занадто маленьким дефектом міжпередсердями, занадто великим міжшлуночкової повідомленням, вродженим звуженням легеневої артерії і її гілок і т.д.
У кожному разі треба вибрати найбільш раціональний і безпечний спосіб допомоги.
Іноді слід спочатку розширити міжпередсердної дефект в рентгенохірургіческіх кабінеті, іноді – накласти манжетку на легеневий стовбур, щоб зменшити легеневий кровотік і попередити розвиток інших ускладнень.
Сьогодні всі ці методи добре відомі, але тактика лікування і послідовність – індивідуальні. Головне, щоб дитина відразу потрапив в спеціалізований заклад, де є відповідний досвід.
Чи зможе дитина довго і нормально жити, не маючи однієї з частин серця – правого шлуночка? Виявляється, зможе, і довго, і зовсім непогано.
Сьогоднішня статистика говорить про те, що переважна більшість хворих, які живуть з «фонтеновскім кровообігом», відносяться до так званого функціонального класу I-II ступеня, тобто практично здорові.
Приблизно чверть із них, оперованих 10 і більше років тому, потрібні були повторні операції із заміни раніше вшитих протезів, але сьогодні паралельно з удосконаленням техніки операції, можна сподіватися, що число таких випадків значно зменшиться.
Головним ускладненням у віддалені терміни після операції є так звана протеїнова ентеропатія, що виражається в набряках, скупченні рідини в порожнинах, втрати білка. Воно піддається консервативному лікуванню. Так що будемо оптимістами.
Зрозуміло, що дитина повинна постійно (мінімум раз на півроку) спостерігатися у дитячого кардіолога, навіть якщо немає видимих ускладнень. Дитина – не інвалід ні в якому разі, але спостерігати його повинен кваліфікований і досвідчений лікар.
У будь-якому випадку, вашій дитині із найскладнішою ВВС було зроблено все, що може запропонувати сучасна медицина, і це – така ж перемога лікарів, як і ваша.
Атрезія тристулкового клапана
Атрезія тристулкового клапана займає третє місце за поширеністю серед вроджених вад серця синього типу після тетради Фалло і транспозиції магістральних судин. Частота серед усіх вад коливається від 2,6 до 5,3%. Перший опис цього пороку відноситься до 1854 р Атрезія зустрічається з однаковою частотою у дітей обох статей.
При атрезії тристулкового клапана між правим передсердям і правим шлуночком відсутнє сполучення, клапан заращен, заміщений сполучною тканиною або мембраною. В такому випадку обов’язково є міжпередсердної повідомлення у вигляді овального вікна або іншого дефекту.
Мітральний клапан (клапан між лівими передсердям і шлуночком) нормальний. Правий шлуночок завжди зменшений, іноді різко, тому цей порок серця багато авторів включають в «синдром гіпоплазії правого шлуночка». Порожнини передсердь, особливо правого, розширені.
При цьому пороці венозна ( «відпрацьована») кров з правого передсердя надходить через міжпередсердної повідомлення в ліве передсердя, де змішується з артеріальною (багатою киснем) кров’ю і проходить в лівий шлуночок.
Подальший потік крові визначається наявністю або відсутністю дефекту міжшлуночкової перегородки. У першому випадку потік крові спрямовується в аорту і в правий шлуночок, а звідти в легеневу артерію.
У другому випадку кров направляється в аорту, а з неї через відкритий артеріальна протока в легеневу артерію.
Більшість випадків атрезії тристулкового клапана супроводжується зменшеним легеневим кровотоком, в зв’язку з чим основним проявом захворювання є синюшне забарвлення шкіри з народження.
До інших проявів захворювання відносяться симптом «годинних стекол» і «барабанних паличок», одишечно-ціанотичні приступи, вимушене положення на корточках, задишка, відставання у фізичному розвитку.
При збільшеному серці рано розвивається серцевий горб. При вислуховуванні серця лікар виявляє характерний шум.
Додаткові методи обстеження дітей включають:
- ЕКГ,
- рентгенографію органів грудної клітини,
- УЗД серця,
- зондування порожнин серця,
- ангіокардіографію.
Прогноз при цьому пороці дуже серйозний, перебіг захворювання прогресує. З віком збільшуються дефіцит кисню в крові і поглиблюються ознаки серцевої недостатності. 49% дітей з цим пороком помирають протягом перших 6 місяців життя, і тільки 10% живуть понад 10 років. Оптимальний вік дітей для проведення оперативного лікування становить 5 10 років.
Атрезія тристулкового клапана у дітей: симптоми, лікування, причини
Симптоми включають ціаноз і серцеву недостатність. Другий тон серця (S2) єдиний, і шуми залежать від наявності асоційованих аномалій.
Остаточне лікування – хірургічне усунення дефекту.
Симптоми і ознаки атрезії тристулкового клапана у дітей
Немовлята з зменшеним легеневим кровотоком при народженні зазвичай мають ціаноз від легкого до помірного ступеня, який збільшується, іноді різко. Немовлята з підвищеним легеневим кровотоком зазвичай мають ознаки СН (наприклад, прискорене дихання, задишку при годуванні, погану прибавку у вазі, потовиділення) у віці 4-6 тижнів.
Фізичне обстеження зазвичай виявляє єдиний другий тон серця (S2) і голосистолічний або ранні систолические класу 2-3 / 6 шуми дефекту міжшлуночкової перегородки з нижнього лівого краю грудини.
Шум систолічного викиду пульмонарий стенозу або безперервний шум відкритої артеріальної протоки може бути присутнім в верхньому лівому краї грудини. Систолічний тремтіння рідко відчутно. Якщо легеневий кровотік помітно збільшується, може бути чутний апікальний діастолічний гул.
Ціаноз, що зберігається> 6 міс, може привести до потовщення кінцевих фаланг пальців.
Діагностика атрезії тристулкового клапана у дітей
- Рентген грудної клітини та ЕКГ.
- Ехокардіографія.
- Зазвичай катетеризація серця.
Діагноз підозрюють клінічно, підтверджують рентгеном грудної клітини та ЕКГ і встановлюють за допомогою двомірної ехокардіографії з кольоровим потоком і доплерівського дослідження.
У самій загальній формі рентген грудної клітини показує нормальний або злегка збільшений розмір серця, розширення правого передсердя і зниження легеневого судинного малюнка. Іноді силует серця відповідає такому при тетраде Фалло.
На ЕКГ характерно представлені ліве відхилення осі (між 0 ° і 90 °) і гіпертрофія лівого шлуночка. Лівий ухил осі зазвичай не виражений, якщо є асоційована транспозиція магістральних артерій.
Збільшення правого передсердя або комбіноване збільшення передсердя є звичайним явищем.
Катетеризація серця може бути необхідна перед першою паліативної процедурою для визначення гемодинаміки і анатомії легеневої артерії, якщо тільки ехокардіографія або інші способи впливу чітко не виявляють легеневої судинної анатомії і впевнено не прогнозують нормальний тиск легеневої артерії.
Лікування атрезії тристулкового клапана у дітей
- У разі сильно цианотичних новонароджених інфузія простагландину E1.
- Іноді балон передсердна септостомія.
- Багатоетапне хірургічне відновлення.
Більшість новонароджених з атрезією тристулкового клапана, хоча і ціанотичні, добре компенсуються в перші кілька тижнів життя.
У сильно цианотичних новонароджених простагландин E1 вводять для запобігання закриття артеріальної протоки або відновлення звуженого протоки до катетеризації серця або хірургічного втручання.
Балонна передсердна септостомія (процедура Рашкінда) може бути проведена як частина початкової катетеризації для декомпресії правого передсердя і полегшує необмежену шунтування передсердь справа наліво, коли міжпередсердна зв’язок є недостатньою.
Для остаточного відновлення потрібні багатоетапні операції. Якщо втручання необхідне протягом перших 4-8 тижнів життя, проводиться зміна шунта Блелоку – Тауссінга (з’єднання системної і легеневої артерій трубкою Gore-Tex).
В іншому випадку, якщо дитина залишається стабільним з хорошим зростанням, першою процедурою стає двонаправлений шунт Гленна у віці 3-6 міс, потім модифікується процедура Фонтана на 2 роки. Процедура Фонтана включає відхилення потоку нижньої порожнистої вени безпосередньо до легеневої артерії, як правило, через екстракардіальні канали, повністю в обхід правого передсердя.
Проксимальний легеневий корінь лигируют, що запобігає антероградний потік через легеневі шляху відтоку і створює адекватне міжпередсердної відкриття, що дозволяє вирівняти тиск в правому і лівому передсерді і забезпечує вільне сполучення між цими камерами.
Оскільки системне венозний і трубчасте тиск повинен бути принаймні на 3-5 мм рт.ст. більше тиску в лівому передсерді, щоб забезпечити адекватний транспульмонарного градієнт тиску для легеневого кровотоку, фенестрація (маленький отвір) часто формується між каналом і правим передсердям.
Шунтування справа наліво з трубки в передсердя і лівий шлуночок дозволяє здійснити декомпресію системного венозного тиску і поліпшити серцевий викид, хоча і за рахунок слабкого артеріального насичення. Такий підхід збільшує рівень ранньої виживання до> 90%, 5-річної виживаності до> 80%, а 10-річної – до> 70%.
Профілактика ендокардиту рекомендується перед операцією, але потрібно тільки в перші 6 міс після усунення дефекту, якщо тільки немає залишкового дефекту, прилеглого до місця хірургічного втручання або матеріалу протеза.
Атрезія тристулкового клапана
Атрезія тристулкового клапана зустрічається з частотою 1-3% від усіх вроджених вад серця . Атрезія тристулкового клапана третій по частоті серед «синіх» пороків серця після тетради Фалло і транспозиції магістральних артерій.
При цьому пороці відсутнє сполучення між правим передсердям і правим шлуночком. Йому завжди супроводжують дефект міжпередсердної перегородки, збільшення розмірів лівого шлуночка і зменшення розмірів правого шлуночка, його недорозвинення.
Вся венозна кров через отвір у правому передсерді надходить у ліве передсердя. Якщо отвір міжпередсердної перегородці невеликого розміру, тиск у правому передсерді збільшується і воно розтягується і набуває великі розміри.
М’яз передсердя тонка і слабка тому кров скупчується в правому передсерді і великих венах, які приносять кров від тіла. Відбувається венозний застій. У лівому передсерді венозна і артеріальна кров змішується.
За організму розноситься кров з недостатнім збагаченням киснем, тому колір шкіри хворих має блакитнувате фарбування. Насосну функцію серця виконує один лівий шлуночок. Прояви пороку залежать від ступеня тиску в легеневій артерії.
Класифікація пороку включає три типи в залежності від положення магістральних судин (аорти і легеневого стовбура). Наявність стенозу (звуження легеневої артерії) – зі стенозом або без стенозу легеневої артерії.
Новонароджені з цим пороком мають синюшне забарвлення шкіри, яка посилюється при крику, ссанні. З плином віку ціаноз (синюшність) підсилюється. Можливі напади втрати свідомості з посинінням губ, вушних раковин.
Розвиваються симптоми – «барабанні палички» і «вартові скла», в крові підвищується кількість еритроцитів і інших клітин крові. Хворі відстають у фізичному розвитку. При фізичному навантаженні у них виникає задишка. Поступово розвивається серцева недостатність.
При відсутності хірургічного лікування більшість дітей помирає на першому році життя, хоча відомі випадки, коли хворі доживали до 30 і навіть 60 років.
діагностика
Для діагностики атрезії тристулкового клапана має значення вислуховування систолічного шуму вздовж лівого краю грудини. Іноді шум прослуховується і в систолу і в діастолу. Запідозрити цей порок серця можна вже по електрокардіограмі. Його ознакою є збільшення лівого шлуночка у хворого з ціанозом (синюшністю).
На рентгенограмі знаходять зміни в легенях. При ангіографії контрастну речовину вводять в праве передсердя і спостерігають переміщення контрастувало крові в ліве передсердя (в нормі в правий шлуночок), потім в аорту і легеневу артерію. В області розташування правого шлуночка серця знаходиться «світлий трикутник».
лікування
Якщо стан дитини важкий може бути проведена негайна операція. Існують різні методики проведення оперативного лікування. Найчастіше негайно виробляють розширення виходу з правого передсердя.
Якщо стан дитини задовільний операція може бути відкладена до 6-12 місяців. Смертність при оперативному лікуванні від 2 до20%.
Результати операції залежать від анатомічних особливостей пороку і стану легеневого кровотоку.