Дисплазія шийки матки – це одне з найсерйозніших захворювань статевої сфери жінки, яке є передвісником онкологічного процесу.
Тому дана патологія повинна обов’язково контролюватися грамотним фахівцем, а також своєчасно і правильно лікуватися.

Згідно статистично даними дисплазія шийки матки найчастіше діагностується у жінок репродуктивного періоду.
Однак дане захворювання може зустрічатися і у більш зрілих дам воно теж.
Що таке дисплазія?
Цервікальна дисплазія – це процес, який супроводжується переродженням клітин епітелію, що вистилає слизову шєєчной області .
Шийка матки (вагінальна частина) має три шари поверхневі, середній і базальний. В базальному шарі відбувається утворення нових клітин, які мають круглу форму і одне ядро.
Освічені клітини після дозрівання просуваються до верхнього шару, при цьому розмір ядра зменшується, а самі клітини сплющуються .
Коли розвивається дисплазія, клітини не сплющуються, а збільшуються або втрачають свою форму, крім того, кількість ядер може змінюватися в більшу сторону. Тобто відбувається атипия, яка викликає втрату шаруватості епітелію.
- Залежно від глибини поширення патологічного процесу і інтенсивності клітинних змін, дисплазія підрозділяється на 1, 2 і 3 .
- Дисплазія за своїми проявами схожа на ерозійні ураження матки, але на відміну від неї, при дисплазії зміни відбуваються на клітинному рівні, тоді як ерозія пов’язана з механічними пошкодженнями м’яких тканин.
- Дисплазія є серйозним і досить небезпечною недугою, який призводить до розвитку онкологічних процесів в шийці матки, а як відомо, саме рак шийки матки вважається найчастішим онкологічним недугою, що вражає прекрасну половину людства .
Причини виникнення
Основною причиною дисплазії є вплив на слизову шийки вірусу папіломи людини .
Найбільшу небезпеку становлять його онкогенні штами – 16 і 18.
Коли цей вірус знаходиться на слизовій тривалий час, він поступово вбудовується в клітини епітелію і змінює їх структуру, спровокувати цей процес можуть такі чинники:
- куріння;
- низький імунітет;
- запальні та інфекційні процеси в піхві;
- механічні пошкодження слизової шийки;
- ранній початок статевого життя, ранні або травматичні пологи;
- дисбаланс гормонів;
- часта зміна статевих партнерів;
- наявність у статевого партнера онкології статевих органів.
ступеня захворювання
Як вже було сказано, дисплазія розділяється на стадії згідно глибині проникнення патологічного процесу і характеру зміни клітин.
Згідно международнойклассіфікаціізаболеванія, виділяють три наступні ступені недуги :
- Перша ступінь – це легка ступінь недуги, при якій патологічні процеси можна спостерігати виключно в нижній частині епітеліального шару. Клітинні зміни ще яскраво не виявляються, відзначається мітотична активність, і деякий поліморфізм клітинних структур і їх ядер. Базальний і перебазальний шари кілька гіперплазованих.
- Друга ступінь – це помірна дисплазія. Структурні клітинні зміни зачіпають не тільки нижню, але середню частину епітеліального шару. У ураженої частини спостерігаються овальні клітини, є мітози (поділ клітин), в тому числі і патологічні. Клітини епітелію прилягають один до одного щільно, в структурі ядра є невеликий патологічний зсув – огрубіння структура хроматину, збільшення розміру ядра.
- Третя ступінь дисплазії вважається важкою. По суті це вже неінвазивний рак. Атипові зміни спостерігаються у всій товщі епітеліального шару. Але інші тканини – судини, м’язи, нерви поки не порушені. Якщо це відбувається, вважається, що захворювання трансформувалося в злоякісне, і рак став інвазивних. У 3 ступеня дисплазії є мітози, ядра сильно збільшуються і змінюють форму, присутній поліморфізм ядер, а також цитоплазматический зрушення. Починають з’являтися величезні клітини з дуже великими ярами. Але клітинні кордону продовжують залишатися чіткими.
- Треба сказати, що дисплазія 1 ступеня в половині випадків може проходити самостійно після повної ліквідації вірусу папіломи.
- У 35% випадків захворювання стає хронічним, тобто недуга не регресує, але і не прогресує, а в 10% випадків дисплазія переходить у 2 ступінь .
- Друга ступінь дисплазії теж може проходити без медичного втручання, але відсоток таких випадків вже нижчий – 30-40%.
- При адекватної противірусної терапії захворювання відступає в 70%, в 3 ступінь недуга переходить в 25% випадків .
- Третя ступінь дисплазії трансформується в злоякісне утворення в 10-35% випадків – це залежить від індивідуальних особливостей пацієнтки – вік, кількість статевих партнерів, шкідливі звички, фонові недуги та інше.
симптоми хвороби
Підступність дисплазії у відсутності яскраво вираженої клінічної картини.
Легка ступінь дисплазії взагалі протікає без будь-яких симптомів, що і призводить до того, що найчастіше дисплазію діагностують в запущеній формі .
У зв’язку з цим гінекологи переконують жінок приходити на планові огляди регулярно, щоб не пропустити початок небезпечної недуги.
У запущених стадіях дисплазія може супроводжуватися :
- хворобливими відчуттями під час інтимної близькості;
- кров’яними виділеннями після статевого контакту;
- свербінням і палінням в області піхви;
- збоєм в менструальному циклі;
- збільшенням кількості білій.
Дана симптоматика характерна для великої кількості гінекологічних недуг, що стосується специфічних симптомів дисплазії, то їх немає . Перераховані вище ознаки вказують лише на наявність проблем в області статевих органів, і для уточнення діагнозу потрібно пройти обстеження.
Дисплазія, як правило, протікає в прихованій формі, але навіть якщо її супроводжують будь-які симптоми, тільки по ним діагностувати недугу неможливо. Найчастіше подібною симптоматикою супроводжуються і кольпіти, і цервіцити, і інфекційні недуги, і запальний процес, і ерозія.
Що стосується якихось специфічних болів, характерних виділень чи інших проявів, що вказують на дисплазію – їх немає, тому діагностика і лікарська консультація необхідна. Єдине, що можна сказати про клініку дисплазії – це захворювання досить часто протікає на тлі хламідіозу, гонореї та інших недуг інфекційного характеру.
Тому при наявності подібних захворювань, жінка повинна більш серйозно ставитися до профілактичних оглядів гінеколога.
Чим загрожує недуга?
Безумовно кожна ступінь дисплазії несе ту чи іншу небезпеку для здоров’я жінки, але найбільшою загрозою є трансформація захворювання в злоякісний процес .
Крім того, на тлі дисплазії можуть почати розвиватися запальні процеси, а при пошкодженні слизової можливе проникнення інфекційних агентів в глибокі шари шийки матки.
методи діагностики
Діагностика дисплазії проводиться комплексно, вона включає в себе :
- Кольпоскопію – інструментальне обстеження за допомогою оптичного приладу, який візуалізує слизову шийки в 30-кратному збільшенні. Це обстеження проводиться в кілька етапів. Спочатку слизова шийки обробляється розчином оцту, потім відбувається обробка йодом або розчином Люголя, і тільки потім лікар приступає до огляду епітелію. Такі підготовчі заходи необхідні для того, щоб здорові ділянки забарвилися за рахунок присутності в них гранул глікогену, тоді як уражені ділянки залишатимуться знебарвленими.
- Вишкрібання . Якщо патологічний осередок знаходиться в каналі шийки, щоб отримати біоматеріал для подальшого лабораторного аналізу, може знадобитися вишкрібання.
- Цитологія мазка . В ході цього аналізу виявляється наявність клітинних ядер неправильної форми, нерівномірний розподіл хроматину, збільшення розміру ядра та інші ознаки, характерні для даного захворювання.
- Біопсія. Це дуже інформативний і один з найбільш достовірних аналізів, який виявляє наявність в тканинах атипових і онкологічних клітинних структур. Завдяки цьому обстеженню можна не тільки виявити факт дисплазії, а й з’ясувати її ступінь.
Крім того, лікар може направити пацієнтку на загальний клінічний аналіз крові, на аналіз крові на статеві гормони, а також на бакпосев мазка на інфекційного збудника .
Одним з важливих аналізів при діагностиці дисплазії є ПЛР-аналіз, що дозволяє визначити наявність вірусу папіломи, і з’ясувати його штам.
Тільки після обробки всіх отриманих даних, фахівець може встановити діагноз «дисплазія» і визначити її ступінь .
Коли мова йде про інструментальному обстеженні незайманих, кольпоскопію не застосовують.
У цьому випадку акцент робиться на УЗД, причому можливо не тільки через очеревинної обстеження, а й трансректальное, яке буде більш інформативним .

варіанти лікування
Лікування при дисплазії призначається не у всіх випадках, іноді досить просто иммуностимуляции, після якої організм починає самостійно пригнічувати вірус папіломи, що призводить до ліквідації недуги .
У 1 і 2 стадії дисплазії лікарі найчастіше вдаються до консервативних методикам, а також в якості додаткової терапії можуть порадити своїм пацієнтам використовувати засоби народної медицини.
Що стосується медикаментозного лікування, то призначаються :
- противірусні препарати;
- антибактеріальні засоби;
- імуностимулятори.
Часом такої терапії досить, щоб паталогічна процес регресував .
Патологічні тканини можуть віддалятися наступними способами :
- кріодеструкція – заморожування рідким азотом;
- лазерне припікання – вплив на уражені ділянки променями лазера;
- радіохвильове лікування – видалення уражених ділянок за допомогою радіохвиль;
- електрокоагуляція – ліквідація патологічних тканин електричним струмом.
Якщо захворювання діагностує в важкого ступеня, а також якщо у лікаря є реальні побоювання, що недуга починає трансформуватися в онкологію, можливо буде потрібно коніація шийки матки або повна ампутація пошкодженого органу.
Це хірургічне втручання може проводиться за допомогою скальпеля, або можуть застосовуватися сучасні способи – кріодеструкція, радіохвильове висічення, видалення лазером .
Кожен з цих методів має свої позитивні і негативні сторони, і вибирати оптимальний метод може тільки лікар, виходячи з віку жінки, індивідуальних особливостей її організму, ступеня захворювання і іншого.
Після ампутації шийки матки репродуктивна функція жінки зберігається, але повідомити про свої плани на майбутню вагітність лікаря потрібно заздалегідь, щоб спосіб видалення шийки матки був підібраний найбільш щадний .
Висновки
- Дисплазія – це передраковий стан, яке вимагає дуже серйозного ставлення .
- Жінка повинна беззаперечно слідувати рекомендаціям фахівця, не робити спроб самолікування, своєчасно приходити на контрольні огляди і позбутися від шкідливих звичок.
- Тільки таким чином можна не допустити переродження дисплазії в смертельно небезпечне захворювання .
Дисплазія шийки матки
Однією з найбільш часто зустрічаються передракових форм у жінок є дисплазія шийки матки. Виявляють її в різних вікових групах: починаючи від двадцятирічних дівчат і закінчуючи жінками, що знаходяться в періоді менопаузи.
В основі даного захворювання лежать структурні зміни епітеліального шару шийки матки (атипові клітини збільшуються в обсягах, втрачають обриси і розростаються), що носять патологічний характер.
Вони проявляються дисфункцією процесів формування і відторгнення клітин, а також наявністю нехарактерних для даної локалізації процесів клітинного розростання і перебудови.
У ряді випадків дисплазія шийки матки розвивається при вже наявної у жінки ерозії. Найчастіше ці поняття зрівнюють, але це не рівнозначні захворювання.
Так, якщо ерозія виникає при механічному травмуванні слизової вистилки і не впливає на складові її клітини, то для дисплазії матки характерна структурна, атипова перебудова тканин, що в кінцевому рахунку може привести до онкології.
Через відсутність виражених симптомів, дисплазія матки виявляється тільки при зверненні жінки в консультацію з приводу іншого, супутнього захворювання. Виявляють її при гінекологічному огляді.
Якщо хвороба знаходять на ранніх етапах розвитку, то великі шанси на повне одужання і запобігання онкозахворювань, однак, при упущення часу, її можна буде вирішити тільки хірургічним шляхом.
Тяжкість даного захворювання знаходиться в безпосередній залежності від ступеня ураження епітеліального вистилання:
- дисплазія шийки матки 1 ступеня – слабка. Характеризується незначними змінами, що зачіпають нижню третину епітеліального шару;
- дисплазія шийки матки 2 ступеня – помірна, прогресуюча стадія захворювання, що призводить до морфологічних змін 2/3 товщини епітеліального вистилання;
- дисплазія шийки матки 3 ступеня. Для даної стадії характерна наявність патологічних клітинних змін по всій товщі епітеліального шару. Це неінвазивний рак, при якому не спостерігається проростання уражених клітин в довколишні тканини і кровоносні судини. В такому латентному стані передрак може перебувати до 20 років, а потім – перейти в інвазивний рак.
Щоб уберегти своє здоров’я від можливої появи дисплазії матки і більш важкого стану, жінці важливо знати витоки даного захворювання.
Причини дисплазії шийки матки
У більшості відомих сучасній медицині випадків (до 98%), основною причиною дисплазії матки є виявлений у жінки, які тривалий час існуючий (більше 1 року) в слизової шийки, вірус папіломи людини, що відноситься до 16 і 18 онкогенним типам. Обтяжують дане захворювання наступні фактори:
- куріння (є каталізатором розвитку дисплазії матки, прискорюючи її розвиток в 4 рази);
- початок раннього статевого життя (до 16 років);
- імунодефіцит, викликаний стресами, нераціональним харчуванням, наявністю хронічних захворювань, зловживанням медикаментозними препаратами;
- наявний у статевого партнера рак головки члена;
- вплив на шийку матки травмуючого властивості;
- ранні пологи і в великих кількостях;
- статеві зв’язки безладного характеру (більше трьох партнерів);
- механічна травматизація порожнини матки за допомогою проведення абортів і вискоблювання;
- спадковий фактор;
- інфекційні захворювання, що передаються статевим шляхом (гонорея, гострі кондиломи, хламідіоз і т. д.);
- гормональні зміни внаслідок вагітності, переходу жінки в стан передменопаузи;
- тривале (більше 5 років) вживання гормональних протизаплідних комбінованого типу;
- недостатність в організмі бета-каротину і вітамінів груп А і С;
- одноманітне, небагате необхідними мікроелементами, харчування;
- незадовільні соціальні умови;
- хронічні гінекологічні захворювання (ектропіон, ерозія та ін.);
- наявність у жінки герпесу 7 типу;
- асоціальна поведінка;
- СНІД.
Наявність даних чинників прискорює розвиток дисплазії шийки матки і сприяє каталізації злоякісного її перебігу.
Симптоми дисплазії шийки матки
Дисплазія шийки матки
Для того щоб визначити наявність у жінки дисплазії шийки матки, важливо, перш за все, звернути пильну увагу на супутні захворювання симптоми.
Однак підступність хвороби на ранніх стадіях полягає в безсимптомному перебігу, так що виявити її на даному етапі практично неможливо.
Тільки при з’єднанні вторинних інфекцій, таких, як цервініт і кольпіт, а також розвитку важкої форми дисплазії матки, можна судити про існування хвороби. Симптоми запального характеру:
- болючість при статевих зносинах;
- рясна секреція молочного кольору Белей, що не мають запаху;
- свербіж і печіння, локалізовані на статевих органах у зовнішній їх частини;
- вагінальні виділення з прожилками крові (після спринцювання, статевого акту, використання тампонів, а також гінекологічного огляду);
- біль ниючого властивості внизу живота.
І хоча поява у жінки вищеперелічених симптомів прямо не говорить про наявність у неї дисплазії матки, але це є сигналом для здійснення більш ретельного спостереження за своїм здоров’ям.
Великий прорив зроблений медициною при виділенні чільну роль ВПЛ, як основного джерела дисплазії, що дозволило докорінно змінити ставлення лікарів до методів, що дозволяє успішно діагностувати таке захворювання.
діагностика захворювання
Для успішного діагностування дисплазії, з огляду на те що симптоми її слабо виражені, гінекологами застосовуються різні методики: лабораторні, інструментальні та клінічні. Основними діагностичними прийомами для виявлення такої хвороби, як дисплазія шийки матки, є:
- огляд слизової піхви за допомогою застосування дзеркал. За допомогою даного дослідження можна візуально оцінити колір слизових оболонок, виявити області розростання плоского епітелію, а також візуалізувати патологічні плями і блиск близько зовнішнього зіву;
- ПЛР-діагностика. З її допомогою можна точно визначити наявність ВПЛ в будь-який фізіологічної рідини організму (слизу, сечі або крові);
- кольпоскопія. За допомогою застосування кольпоскопа, десятикратно збільшує зображення слизової, виявляється помірна і важка дисплазія матки. При нанесенні на слизову, що вистилає шийку матки, р-ра Люголя або оцтової кислоти, проявляються приховані дефекти, непомітні при плановому огляді;
- цитологічне дослідження взятого з поверхні шийки матки мазка. Таке дослідження проводять за допомогою мікроскопа. Воно дозволяє виявити маркери ВПЛ і наявність атипових клітин;
- прицільна біопсія з метою проведення подальшого гістологічного дослідження посічені підозрілої ділянки тканини. При виявленні дисплазії даний метод є найбільш інформативним.
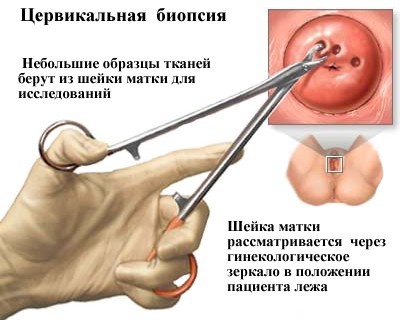
цервікальна біопсія
Слід зазначити, що пильне спостереження за станом жіночого здоров’я і своєчасне звернення до гінеколога здатне докорінно змінити картину розвитку хвороби і спростити методи, а також інструменти її лікування.
Лікування дисплазії шийки матки
Хоча дисплазія шийки матки, як захворювання, носить прогресуючий, затяжний характер, але при проведенні адекватного лікування, має властивість поступово регресувати. Тому важливо якомога раніше почати лікування при виявленні цієї недуги.
Лікування дисплазії шийки матки – стаціонарне, проводиться в медичній установі гінекологом і залежить від ряду умовностей:
- ступеня дисплазії;
- вікового показника пацієнтки;
- наявності паралельно поточних захворювань;
- величини ділянки патологічного ураження;
- бажання зберегти функцію дітонародження.
Протипоказаннями для здійснення терапії, спрямованої на усунення дисплазії, є: недосягнення пацієнткою віку 20 років, відсутність у жінки ВПЛ, наявність ураження слизової шийки матки, що носить точковий характер, а також відсутні в цервікальному каналі симптоми дисплазії матки.
У сучасній медичній практиці легка дисплазія шийки матки лікується консервативним шляхом, що включає в себе:
- гінекологічне обстеження протягом 2 років;
- боротьбу з курінням;
- щорічне проведення кольпоскопії і здача аналізу на цитологію;
- підбір альтернативних контрацептивів;
- лікування ІПСШ;
- терапія захворювань ендокринної системи.
Лікування дисплазії шийки матки помірної і важкої ступеня здійснюється в двох напрямках:
- Імуностимулюючі терапія – показана при широко поширеною рецидивуючої дисплазії. Вона включає в себе прийом різних імуномодуляторів, що підвищують імунну відповідь;
- Хірургічне втручання проводиться в першій фазі менструального циклу за умови відсутності запальних процесів. Перед операцією пацієнтці призначаються аналізи на ІПСШ, цитологічний мазок, а також мазок, який ілюструє ступінь чистоти піхви.
Хірургічне втручання ведеться за двома напрямками:
деструкція ураженої ділянки за допомогою:
- кріотерапії. За допомогою застосування на уражену ділянку слизової рідкого азоту, відбувається руйнування області, ураженої дисплазією;
- діатермокоагуляції. Застосовуючи на уражену ділянку електричний струм, досягається ефект припікання або видалення вогнища захворювання;
- Лазеровапорізація. Впливом низькоінтенсивного лазерного променя на уражену ділянку, досягається деструкція патологічних тканин (за допомогою їх нагрівання) з подальшим формуванням некротичних зон в місцях їх стиків зі здоровими ділянками;
хірургічне видалення, що проводиться за наступними напрямками:
- конизация шийки матки. Петлею діатермокоагулятора видаляється ділянку шийки матки конусообразного виду;
- ампутація шийки матки.
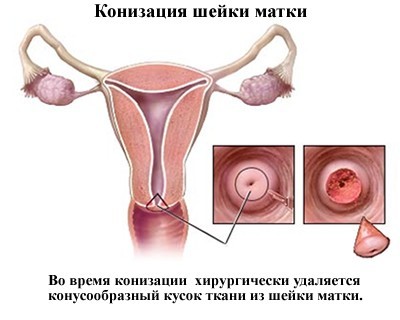
Конізація шийки матки
До побічних явищ, які виникають після хірургічного втручання, відносять підвищену секрецію вагінального слизу, кров’яні виділення і періодичні болі ниючого характеру, локалізовані внизу живота, що тривають від 3 до 5 днів.
Післяопераційне відновлення триває зазвичай близько 4-6 тижнів.
У цей період пацієнтці рекомендується утримуватися від підйому важких предметів, відвідування лазень і саун, ведення статевого життя, а також забороняється використовувати гігієнічні тампони.
При проведенні будь-якої операції можливі ускладнення. В даному випадку до них відносять:
- рецидив захворювання;
- безпліддя;
- симптоми порушення менструального циклу;
- загострення хронічних захворювань органів малого таза, що мають хронічний перебіг;
- симптоми рубцювання шийки матки.
І хоча поява перерахованих вище ускладнень зустрічається рідко, але їх ймовірність зростає тим швидше, чим складніше проведена операція і нижче операційний і кваліфікаційний стаж хірурга, а також при недотриманні пацієнткою запропонованих рекомендацій.
Через 3 місяці після проведеної операції жінці потрібно повторно звернутися до медичного закладу для контрольного проведення кольпоскопії і взяття мазка для проведення цитологічного дослідження. У разі отримання негативних результатів, через рік жінку з обліку знімають.
Перенесла дане захворювання пацієнтці, важливо дотримуватися заходів профілактики, до яких відносять:
- збагачення раціону харчування вітамінами груп А і В;
- відмова від куріння;
- негайне лікування захворювань інфекційної природи;
- проходження регулярного гінекологічного огляду;
- користування бар’єрної контрацепцією.
Дотримання даних профілактичних заходів в поєднанні з раннім виявленням і своєчасним лікуванням дисплазії матки дає позитивний прогноз і дозволяє скоротити ймовірність появи рецидивів і розвитку неінвазивної форми раку.
Дисплазія шийки матки
Під дисплазією шийки матки розуміють атипові зміни епітелію в її піхвової частини, що відносяться до передракових процесів. На ранніх стадіях свого розвитку дисплазія шийки матки є оборотним захворюванням, тому її своєчасне виявлення і усунення є надійним способом профілактики онкологічного ризику. На відміну від ерозії, що виникає при механічному травмуванні тканин, при дисплазії порушення зачіпають клітинні структури тканин, що вистилають шийку матки. Захворювання дисплазією шийки матки доводиться, в основному, на вік 25-35 років і становить 1,5 випадку на 1000 жінок.
Відсутність явних клінічних симптомів при дисплазії шийки матки на перший план в діагностиці ставить інструментальні, клінічні і лабораторні методики.
Під дисплазією шийки матки розуміють атипові зміни епітелію в її піхвової частини, що відносяться до передракових процесів. На ранніх стадіях свого розвитку дисплазія шийки матки є оборотним захворюванням, тому її своєчасне виявлення і усунення є надійним способом профілактики онкологічного ризику.
На відміну від ерозії, що виникає при механічному травмуванні тканин, при дисплазії порушення зачіпають клітинні структури тканин, що вистилають шийку матки.
Захворювання дисплазією шийки матки доводиться, в основному, на вік 25-35 років і становить 1,5 випадку на 1000 жінок.
Для розуміння, патологічних процесів, що відбуваються при дисплазії шийки матки, необхідно скласти уявлення про особливості її анатомо-фізіологічного будови.
Дисплазія шийки матки
Нижній, вузький, циліндричний відділ матки, частково розташований в черевній порожнині і частково вдається в піхву (відповідно надвлагалищная і вагінальна частина), являє собою шийку матки.
Вагінальну частину шийки матки обстежують за допомогою вагінальних дзеркал під час гінекологічного огляду. Усередині по шийці матки проходить вузький цервікальний (шийного) канал довжиною 1-1,5 см, один кінець якого (зовнішній зів) відкривається в піхву, а інший (внутрішній зів) – в порожнину матки, поєднуючи їх.
Зсередини цервікальний канал вистелений шаром епітеліальних циліндричних клітин і містить шеечние залози, які продукують слиз. Слизовий секрет шийного каналу перешкоджає заносу мікрофлори з піхви в матку. Епітеліальні циліндричні клітини мають яскраво-червоний колір.
У зоні зовнішнього маточного зіва епітеліальні циліндричні клітини шийного каналу переходять в багатошаровий плоский епітелій, що покриває стінки піхви, піхвової частини шийки матки і не має залоз. Плоский епітелій забарвлений в блідо-рожевий колір і має багатошарову структуру, що складається з:
- базально-парабазального шару – найнижчого, глибокого шару епітелію, утвореного базальних і парабазальних клітинами. Базальний шар плоского епітелію межує з нижчерозташованими тканинами (м’язами, судинами, нервовими закінченнями) і містить молоді клітини, здатні до розмноження шляхом поділу;
- проміжного шару;
- функціонального (поверхневого) шару.
У нормі клітини базального шару округлої форми, з одним великим круглим ядром. Поступово дозріваючи і переміщаючись в проміжний і поверхневий шари, форма базальних клітин ущільнюється, а ядро зменшується в розмірі. Досягнувши поверхневого шару, клітини стають сплощеними з дуже маленьким ядром.
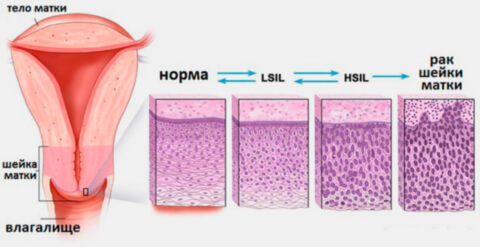
Дисплазія шийки матки характеризується порушеннями в будові клітин і шарів плоского епітелію. Змінені епітеліальні клітини стають атиповими – великими, безформними, з множинними ядрами і зникненням поділу епітелію на шари.
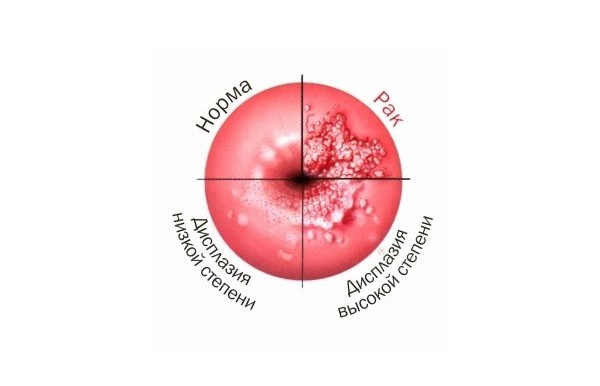
Дисплазія шийки матки може зачіпати різні шари клітин плоского епітелію. Виділяють 3 ступеня дисплазії шийки матки в залежності від глибини патологічного процесу. Чим більше шарів епітелію уражено, тим важче ступінь дисплазії шийки матки. За міжнародною класифікацією виділяють:
- Легку дисплазію шийки матки (CIN I, дисплазія І) – зміни в будові клітин виражені слабо і зачіпають нижню третину багатошарового плоского епітелію.
- Помірну дисплазію шийки матки (CIN II, дисплазія ІІ) – зміни в будові клітин спостерігаються в нижній і середній третині товщі плоского епітелію.
- Важку дисплазію шийки матки або неінвазивний рак (CIN III, дисплазія ІІІ) – патологічні зміни зустрічаються у всій товщі епітеліальних клітин, але не поширюються на судини, м’язи, нервові закінчення, як при інвазивному раку шийки матки, зачіпає ці структури.
Найбільш часто розвиток дисплазії шийки матки викликають онкогенні типи вірусу папіломи людини (ВПЛ-16 і ВПЛ-18). Ця причина виявляється у 95-98% пацієнток з дисплазією шийки матки.
При тривалому перебуванні в організмі і клітинах плоского епітелію (1-1,5 року), папіломавірусна інфекція викликає зміни в будові клітин, т. Е. Дисплазію.
Цьому сприяють деякі обтяжливі фонові фактори:
- імунодефіцит – придушення імунної реактивності хронічними захворюваннями, стресами, лікарськими препаратами, неправильним харчуванням і т. д .;
- тютюнопаління активне і пасивне – збільшує ймовірність розвитку дисплазії шийки матки в 4 рази;
- затяжні хронічні запалення статевих органів;
- порушення гормонального фону, викликані менопаузою, вагітністю, вживанням гормоносодержащіх ліків;
- раннє статеве життя і пологи;
- травматичні ушкодження шийки матки.
Дисплазія шийки матки практично не дає самостійної клінічної картини. Прихований перебіг дисплазії спостерігається у 10% жінок.
Набагато частіше до дисплазії шийки матки приєднується мікробна інфекція, що викликає патологічні симптоми кольпіту або цервицита: печіння або свербіж, виділення зі статевих шляхів незвичайного кольору, консистенції або запаху, іноді з домішкою крові (після використання тампонів, статевого акту і т.д.).
Больові відчуття при дисплазії шийки матки практично завжди відсутні. Дисплазії шийки матки можуть мати тривалий перебіг і самостійно регресувати після відповідного лікування запальних процесів. Однак, зазвичай процес дисплазії шийки матки носить прогресуючий перебіг.
Дисплазія шийки матки часто протікає разом з такими захворюваннями, як гострі кондиломи піхви, вульви, заднього проходу, хламідіоз, гонорея.
Відсутність явних клінічних симптомів при дисплазії шийки матки на перший план в діагностиці ставить інструментальні, клінічні і лабораторні методики.
Схема діагностики дисплазії шийки матки складається з:
- огляду шийки матки за допомогою піхвових дзеркал – з метою виявлення видимих оком, клінічно виражених форм дисплазії (зміна забарвлення слизової, блиск навколо зовнішнього зіву, плями, розростання епітелію і ін.);
- кольпоскопії – огляду шийки матки кольпоскопом – оптичним апаратом, що збільшує зображення більш ніж в 10 разів і одночасне проведення діагностичних проб – обробки шийки матки розчином Люголя і оцтової кислоти;
- цитологічного дослідження ПАП-мазка – при дисплазії шийки матки дослідження під мікроскопом зіскрібка, отриманого з різних ділянок, дозволяє виявити атипові клітини. Також за допомогою ПАП-мазка виявляються клітини-маркери папіломавірусної інфекції, мають зморщені ядра і ободок, що є місцем локалізації вірусу папіломи людини;
- гістологічного дослідження біоптату – фрагмента тканини, взятого в ході біопсії шийки матки із зони, підозрілої на дисплазію. Є найбільш інформативним методом виявлення дисплазії шийки матки;
- імунологічних ПЛР-методів – для виявлення ВПЛ-інфекції, встановлення штамів вірусу і вірусного навантаження (концентрації вірусу папіломи в організмі). Виявлення наявності або відсутності онкогенних типів ВПЛ дозволяє визначити вибір методу лікування і тактику ведення пацієнтки з дисплазією шийки матки.
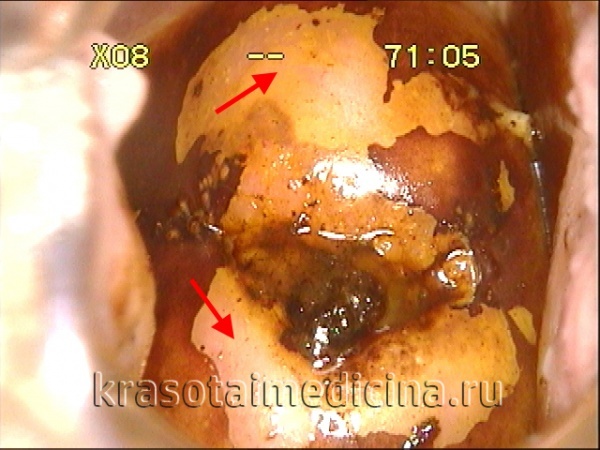
Кольпоскопія, проба Шиллера. Йоднегативні ділянки, підозра на дисплазію шийки матки
Вибір способу лікування дисплазії шийки матки визначається ступенем дисплазії, віком жінки, розміром зони ураження, супутніми захворюваннями, намірами пацієнтки зберегти дітородну функцію. Провідне місце в лікуванні дисплазії шийки матки займають:
Імуностимулюючі терапія (імуномодулятори, інтерферони та їх індуктори) – показані при великих ураженнях і перебігу дисплазії шийки матки, схильному до рецидивів.
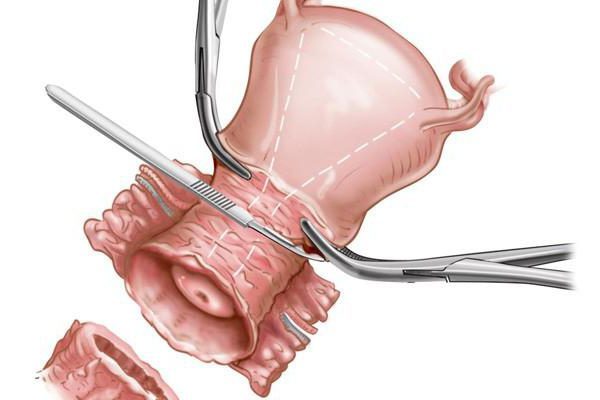
Методи хірургічного втручання:
- деструкція (видалення) атипового ділянки за допомогою кріотерапії (впливу рідким азотом), електрокоагуляції, радіохвильової терапії, аргонового або вуглекислого лазера;
- оперативне видалення зони дисплазії шийки матки (конизация) або всієї шийки матки (ампутація).
При ступеня дисплазії І і ІІ, невеликих розмірах зміненої зони, молодому віці пацієнтки часто вибирається вичікувальна тактика через високу ймовірність самостійного регресу дисплазії шийки матки.
Проведення повторних (кожні 3-4 місяці) цитологічних досліджень і отримання двох позитивних результатів, що підтверджують наявність дисплазії шийки матки, є показанням до вирішення питання про хірургічне лікування.
Лікування дисплазії ІІІ проводять онкогінекологи, з використанням одного з хірургічних методів (включаючи конусоподібну ампутацію шийки матки).
Перед проведенням будь-якого із способів хірургічного лікування дисплазії шийки матки призначається курс протизапальної терапії, спрямованої на санацію інфекційного вогнища. В результаті цього нерідко зменшується ступінь дисплазії шийки матки або відбувається її повне усунення.
Реабілітація після лікування
Після проведення хірургічного лікування дисплазії шийки матки період реабілітації триває близько 4 тижнів. В цей час можуть відзначатися:
- болю ниючого характеру внизу живота протягом 3-5 днів (довший за все – після деструкції лазером);
- виділення зі статевих шляхів – рясні, іноді з запахом протягом 3-4 тижнів (довший за все – після проведення кріодеструкції);
- рясне, тривале кровотеча з статевих органів, інтенсивні болі внизу живота, підвищення температури тіла до 38 ° С і вище – служать показаннями для негайної медичної консультації.
З метою якнайшвидшого одужання, більш швидкого загоєння і запобігання ускладнень, необхідним є дотримання статевого спокою, виключення спринцювань, підйому тяжкості, використання гігієнічних тампонів і точне виконання всіх рекомендацій і призначень лікаря.
Перший контроль вилікування дисплазії шийки матки проводиться через 3-4 місяці після хірургічного лікування. Беруться цитологічні мазки з подальшими щоквартальними повторами протягом року. Негативні результати, що показують відсутність дисплазії шийки матки, дозволяють в подальшому проводити обстеження планово, при щорічних диспансерних оглядах.
Для профілактики дисплазії шийки матки і її рецидивів рекомендується:
- включення в раціон харчування всіх мікроелементів і вітамінів, особливо вітамінів А, групи В, селену;
- своєчасна санація усіх осередків інфекцій;
- відмова від тютюнопаління;
- застосування бар’єрної контрацепції (при випадкових статевих контактах);
- регулярне спостереження гінеколога (1-2 рази на рік) з дослідженням цитологічного зіскрібка з шийки матки.
Сучасна гінекологія має ефективні методи діагностики та лікування дисплазії шийки матки, що дозволяють уникнути її переродження в рак. Раннє виявлення дисплазії шийки матки, відповідна діагностика і лікування, подальший регулярний лікарський контроль дозволяють вилікувати практично будь-яку стадію захворювання.
Після застосування хірургічних методик частота вилікування дисплазії шийки матки становить 86-95%. Рецидивної протягом дисплазії шийки матки спостерігається у 5-10% пацієнток, які перенесли хірургічне втручання, внаслідок носійства папіломавірусу людини або неповного висічення патологічного ділянки.
При відсутності лікування 30-50% дисплазій шийки матки перероджуються в інвазивний рак.
Дисплазія шийки матки
Дисплазія шийки матки – це патологічні зміни в епітеліальних шарі шийки матки, які можуть привести до утворення злоякісної пухлини. Аналогові назви: шеечную внтуріепітальное новоутворення, цервікальна інтраепітеліальна неоплазия – скорочено ЦІН або CIN.
Дисплазія – це оборотна трансформація тканин шийки матки в аномальне стан. Перехід відбувається поступово і непомітно для жінки – в цьому полягає головна небезпека патології.
Епітеліальний шар слизової шийки матки являє собою послідовність з базального, проміжного і поверхневого шарів. В базальному відбувається поділ клітин, в проміжному вони дозрівають, а поверхневий виконує бар’єрну функцію.
При дисплазії, серед нормальних клітин з’являються атипові: багатоядерні, неправильної форми, розмірів і аномально розташованих по відношенню до базальної мембрані. В результаті розвивається потовщення (гіперплазія) і розростання клітин (проліферація) в шарах епітелію.
Через це неможливо нормальне оновлення, дозрівання, старіння і відторгнення клітин. До певного моменту дисплазія не є небезпечною. Однак в занедбаному стані вона може привести до серйозних проблем – розвитку ракової пухлини.
Тому своєчасна діагностика і лікування дисплазії запобігає розвитку раку в шийці матки.
Види дисплазії шийки матки
Після проведення біопсії шийки матки фахівець під мікроскопом вивчить гістологічну будову взятого матеріалу. При наявності патології будуть виявлені аномальні епітеліальні клітини з безліччю дрібних ядерець або надмірно великим безформним ядром з нечіткими межами. Далі необхідно визначити ступінь глибини ураження і стану клітин на відповідних шарах.
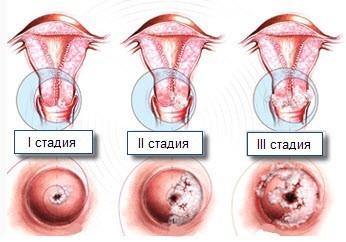
Стадії (ступеня тяжкості) дисплазії шийки матки означають глибину поширення змінених клітин в шийці матки. Рахунок для визначення товщини ураження епітеліального шару органу ведеться від базальної мембрани:
- I стадія – аномалія поширюється на 1/3 товщини епітеліального шару. Тільки 10% пацієнток з розвитком дисплазії на першій стадії мають схильність до переходу патології в помірну або виражену дисплазію в найближчі 2-4 роки. У більшості випадків (90%) неоплазия першого ступеня проходить самостійно;
- II стадія – поширення атипових клітин протягом 2/3 товщини. Передраковий стан. На даному етапі необхідно діяльну лікування, вичікувальна тактика недоречна: високий ризик переходу патології в тяжку дисплазію і рак шийки матки;
- III стадія – більше 2/3. Лікарі використовують в даному випадку визначення carcinoma in situ, CIS (карцинома ін ситу) або «рак на місці», неінвазивний рак. Так називається злоякісна пухлина на перших стадіях розвитку, яка відрізняється скупченням гістологічно змінених клітин без проростання в підлягає тканину.
Легка стадія досить рідко переходить в помірну або важку стадію: цьому сприяють неправильний спосіб життя, слабкий імунітет і відсутність періодичних оглядів у гінеколога. Час переходу в рак в глибокі тканини шийки матки:
- при легкій формі і схильності – приблизно 5 років;
- при помірній формі – 3 роки;
- в разі тяжкої форми дисплазії – 1 рік.
Причини дисплазії шийки матки
Основна причина утворення атипових клітин в шийці матки – онкогенні штами вірусу папіломи людини (ВПЧ16 і ВПЧ18). Аналіз на виявлення цього вірусу є позитивним в 95-98% випадках дисплазії шийки матки. Тому ВПЛ прийнято вважати пусковим механізмом в освіті та розвитку захворювання.
Папіломавірус – це інфекційне захворювання, що передається статевим шляхом, що вражає шкірні покриви. Найчастіше його прояв: папіломи і бородавки.
При діагностиці навіть легкої форми неоплазии лікар звертає увагу на наступні чинники:
- тривалість існування вірусу в організмі (більше року – підстава для початку лікування);
- загальний стан організму і здоров’я пацієнтки;
- спосіб життя жінки, наявність шкідливих звичок і особливості статевого життя.
Причини виникнення дисплазії:
- ендогенні (внутрішні) – патологія викликана гормональними порушеннями і / або зниженим імунітетом;
- екзогенні (зовнішні) – до них відноситься ВПЛ, інші віруси та інфекції.
У групі ризику:
- жінки, чиї близькі родичі хворіли на рак;
- пацієнтки, які тривалий час приймали оральні контрацептиви – це призводить до змін в гормональному фоні;
- пацієнтки з хронічними інфекційно-запальними процесами в органах статевої системи;
- жінки, рано почали статеве життя;
- жінки, які перенесли багато пологів або абортів (шийка матки піддається багаторазовому травмування).
Стан імунодефіциту може привести до розвитку дисплазії шийки матки і її трансформації в ракову пухлину. Тому лікарю потрібно знати про частоту запальних процесів в організмі людини, наявності хронічних захворювань. Також потрібно розповісти лікареві доктору про характер харчування, стреси, лікуванні препаратами, які знижують імунітет.
Довгий час вважалося, що дисплазія – «хвороба молодих», що до неї схильні дівчата віком 20-30 років. Однак сучасні дані показують, що трансформація клітин в епітелії шийки матки може початися в будь-якому віці, включаючи період після 70 років.
симптоми
Дисплазію неможливо діагностувати по конкретним симптомів або ознаками за винятком рідкісних випадків (див. Нижче). Виявити патологію можливо тільки за результатами обстеження лікарем і здачі аналізів.
Але варто звернутися за додатковим обстеженням до фахівця якщо мають місце бути:
Вираженою, але не очевидною симптоматикою володіє тільки третя ступінь неоплазії:
Ознаки дисплазії шийки матки
Про те, що шийка матки жінки вражена дисплазією, може дізнатися тільки гінеколог. Для постановки діагнозу фахівець буде керуватися показаннями лабораторних аналізів і зовнішніми проявами – ураження епітелію характеризується специфічним зміною кольору клітин. Уражені ділянки відрізняються світлими, часто жовтуватими відтінками.
При легкій формі ЦІН епітелій виглядає гладким, однорідним за кольором;
При помірній дисплазії тканини відрізняються явними змінами в структурі клітин, які визначаються візуально і пальпірованіі.
Саме тому лікарі часто називають дисплазію ерозією, щоб пацієнтці було зрозуміло, що з її органом відбувається і як він виглядає на даний момент.
Але все-таки дані патології мають істотну відмінність: ерозія – роз’їдання тканин, дисплазія – патологічна трансформація тканини.
Важка ЦІН характеризується ураженням слизової оболонки вагінального відділу шийки матки. Крім того, у жінок старше 40 років, патологічні процеси можуть проходити і в каналі шийки матки.
діагностика
З метою профілактики дисплазії шийки матки необхідно періодично бувати на прийомі гінеколога, проходити скринінговий огляд і здавати аналізи на ВПЛ.
Раз на три роки рекомендується проходити цитологічний аналіз, особливо якщо жінка перебуває в групі ризику.
Також превентивним заходом для дівчат є вакцинація від вірусу ВПЛ: її можна проводити у віці від 11 до 26 років (але не молодше 9 років і старше 26).
Методи діагностики дисплазії шийки матки
Інструментальні та клінічні:
- огляд в дзеркалах – візуальна діагностика колірного зміни, гладкості поверхні шийки матки, плям або розростання епітелію і т.п.
- кольпоскопія – обстеження за допомогою оптичного приладу, що збільшує зображення в десятки разів.
Лабораторні методики:
- ПАП-тест або мазок по Папаніколау – збір цитологічного матеріалу для його подальшого дослідження під мікроскопом. Виявлення аномальних клітин вимагає наступного обстеження – біопсії.
- біопсія шийки матки – при огляді кольпоскопом відщипується трохи матеріалу від ураженої ділянки шийки матки, який далі досліджується в лабораторії. Біопсія дозволяє з’ясувати товщину шару і тяжкість ураження тканин.
- аналіз на ВПЛ – являє собою зішкріб з поверхні шийки матки.
- імуногістохімія з онкомаркерів – аналіз, проведений в разі підозри на онкологію.
До яких фахівцям потрібно звернутися
Природно, першим фахівцем в даній області виступає гінеколог – тільки він може діагностувати дисплазію, провести необхідні аналізи і огляд. Однак ЦІН рідко викликається одним лише вірусом папіломи. Тому необхідно пройти обстеження і в разі необхідності – лікування у наступних лікарів:
- ендокринолог – гормональні зміни можуть суттєво вплинути на розвиток аномальних процесів у статевих органах;
- інфекціоніст – крім ВПЛ в організмі можуть перебувати інші мікроорганізми, які знижує опірність організму;
- імунолог – імунітет може знижуватися через величезної кількості чинників і різних захворювань.
лікування

Ступінь і глибина ураження, а також тривалість перебігу захворювання визначають тактику лікування дисплазії шийки матки.
Можна виділити загальні особливості для всіх стадій ЦІН:
- ефективного медикаментозного лікування на даний момент не існує;
- всі відомі методи лікування ґрунтуються на видаленні або деструкції уражених областей тканини.
Спосіб лікування вибирається лікарем на підставі:
- ступеня зараження шийки матки;
- віку пацієнтки;
- бажанні жінки мати дітей.
Методи лікування в залежності від ступеня зараження
Легка ступінь – використовується вичікувальна тактика і застосовуються загальнозміцнюючі препарати. На даному етапі потрібно не допустити інфекційно-запальних захворювань, а також регулярно з’являтися на огляді у гінеколога.
Середній ступінь – залежить від глибини ураження і швидкості поширення: в 70% неглибоке проникнення виліковується самостійно, однак при виявленні ВПЛ лікування починається негайно.
Зазвичай на даному етапі потрібно медикаментозне лікування:
- спринцювання, противірусні свічки і тампони;
- противірусні препарати;
- імуностимулюючі засоби.
При неефективності консервативного лікування, а також при наполегливому перебігу захворювання проводиться хірургічне втручання:
- припікання шийки матки солковагіном;
- лазерна вапоризації або конизация;
- видалення патологічно змінених ділянок радіохвилями (за допомогою апарату Сургитрон);
- кріодеструкція (припікання рідким азотом).
Важка ступінь – лікування проходить тими ж методами, що і при діагностуванні помірної дисплазії. При цьому ступені захворювання лікування необхідно здійснити в терміновому порядку. З хірургічних методів, як правило, застосовується конизация шийки матки.
Методи хірургічного лікування
ножова конизация
Це старий і вже майже пішов у минуле метод видалення уражених дисплазією тканин за допомогою скальпеля. Практично не використовується через високу ефективність та безпечність інших методів.
припікання електрострумом
Цей метод також відомий як петлевая електроексцизія, діатермокоагуляція. Механізм полягає у видаленні трансформованих тканин за допомогою електроструму. Спосіб ефективний, але не рекомендується молодим і не родили жінкам: після процедури на шийці матки залишаються рубці, що може привести до безпліддя або передчасних пологів.
Припікання проводиться амбулаторно – не потрібно лягати в лікарню. Процедура безболісна, оскільки перед початком операції лікар введе знеболюючий укол.
лазерне видалення
Лазерне випромінювання безпечніше використання електроструму, оскільки не залишає на шийці матки рубцевих деформацій. Розрізняють лазерну вапоризації і лазерну конизацию шийки матки.
Лазерна вапоризация означає випарювання заражених ділянок без видалення здорових тканин. Процедура безболісна і безпечна для молодих родили жінок, які планують мати дітей. Операція займає близько півгодини і проводиться в амбулаторних умовах.
Лазерна конизация – спосіб відсікання уражених тканин лазерним променем. Цей метод використовується в тому числі для того, щоб провести гістологічне дослідження клітин, уражених дисплазією. Процедура проводиться під загальною анестезією, оскільки вимагає точності в наведенні променя, інакше можуть постраждати здорові ділянки шийки матки.
радіохвильовий метод
Один з найпопулярніших і доступних спосіб позбавлення від дисплазії, рекомендований молодим і не родили пацієнткам, вважається безпечним і ефективним методом. В даному випадку використовується апарат «Сургитрон».
кріодеструкція
Руйнування вогнищ дисплазії шляхом їх заморожування рідким азотом. Метод безпечний, оскільки не зачіпає здорові ділянки органу. Процедура проводиться в амбулаторних умовах і не вимагає введення знеболюючих. Після кріодеструкції у пацієнтки можуть початися водянисті прозорі виділення жовтуватого відтінку.
Для виключення рецидиву після лікування пацієнткам необхідний регулярний огляд у гінеколога і пройти профілактичне обстеження (мазок на цитологію, аналізи на ВПЛ, кольпоскопія).
Лікування дисплазії при вагітності
Дисплазія шийки матки не позначається негативно на зачаття, виношування або розвитку плода. Тому хірургічне втручання рекомендовано відкласти на післяпологовий період.
Також потрібно пам’ятати про ризик передчасних пологів у жінок, які пройшли лікування дисплазії за допомогою конізації шийки матки.
профілактика захворювання
Щоб знизити ризик розвитку патології, а також виключити рецидиви дисплазії, необхідно дотримуватися простих правил:
- дотримання режиму харчування і включення всіх необхідних вітамінів і мікроелементів в раціон;
- своєчасне лікування запальних процесів жіночої статевої сфери;
- відмова від шкідливих звичок;
- використання бар’єрних методів контрацепції при частій зміні статевих партнерів
- регулярний огляд лікаря-гінеколога.




