
Онкологічні захворювання травної системи, зокрема шлунка, залишаються актуальною проблемою серед всіх вікових категорій. Шлунок бере участь у перетравлюванні і підготовці їжі до подальшої обробки в інших відділах травного тракту.
Патологія даного органу призводить до серйозних порушень всього організму. Крім того, затяжного перебігу захворювання збільшує ризик розвитку раку шлунка в сотні разів. Позитивні результати в лікуванні досягаються тільки при точному визначенні причини виникнення патології.
Застосовуються різноспрямовані і інформативні методи діагностика, одним з яких є зондування шлунка.
У чому полягає метод
Зондування шлунка – спосіб дослідження шлунково-кишкового тракту тонкої порожнистої трубкою (зондом), за допомогою якого виробляють аспірацію (відсмоктування) вмісту. Отриманий матеріал аналізується в лабораторії.
Шлунок – це порожнистий м’язовий орган, який розташований між стравоходом і дванадцятипалої кишкою і складається з трьох оболонок (серозна, м’язова, слизова).
М’язовий каркас служить для механічної переробки і просування хімусу в наступні відділи травного тракту. Слизова оболонка містить в собі секреторні клітини, які в різних відділах виробляють біологічно активні речовини.
Умовно шлунок ділиться на кислотообразующую (верхню) і кислотонейтралізуючу (нижню) зони.
Нормальне переварювання і перетворення їжі в химус здійснюється за рахунок ферменту пепсину, який працює тільки в кислому середовищі. Нейтралізація кислоти проводиться активацією гідрокарбонатів, які продукуються в нижніх відділах шлунка. Крім того, в травленні беруть участь і інші ферменти, гормони і біологічні активні речовини.
Куріння, алкоголь, неправильне нераціональне харчування, стреси, прийом ряду препаратів, можуть порушувати нормальне співвідношення компонентів шлункового соку, що призводить до серйозних захворювань. Визначити відхилення в хімічному складі дозволяє зондування шлунка, яке включає в себе такі методи аналізу:
- Макроскопічний (оцінка структур, видимих людським оком, без використання спеціального обладнання). До уваги береться кількість, колір, прозорість, запах, наявність слизу.
- Мікроскопічний (за допомогою приладів, які збільшують зображення). Визначається наявність лейкоцитів, еритроцитів, мікроорганізмів, епітеліальних клітин. А також елементів їжі (зерна крохмалю, нейтральний жир, м’язові волокна).
- Молекулярний. Проводиться кількісний і якісний аналіз хімічного складу шлункового соку (соляної кислоти, бікарбонатів, ферментів, гормонів, біологічно активних речовин), визначається pH.
Крім того, при використанні під час процедури навантажувальних тестів, можна визначити час, за яке виділяються ті чи інші компоненти вмісту шлунка.
Таким чином, дана діагностична процедура дозволяє дати точну оцінку секреторною, ендокринної, захисної і всмоктувальної функції шлунка. На підставі отриманих результатів можна припустити наявність органічної патології.
види дослідження
Зонд, який застосовується для дослідження (фото: www.nikator.com.ua)
Техніка проведення дослідження має варіанти, які відрізняються діаметром використовуваного зонда, способом діагностичної процедури, і показанням до проведення.
Зонд – це еластична пластикова або гумова трубка довжиною від 80 до 150 см з двома отворами на кінці. Залежно від діаметра внутрішнього перетину вони бувають:
- Товсті (10-13 мм) – застарілий тип діагностичної трубки, який практично не застосовується на практиці. Описаний зонд викликає больові відчуття, дискомфорт, блювотний рефлекс і не дозволяє проводити тривалий паркан шлункового вмісту.
- Тонкі (2-9 мм). Даний вид зонда, є оптимальним для проведення дослідження. Він не викликає неприємних відчуттів, може довго залишатися в порожнині шлунка. Крім того, діаметр трубки дозволяє здійснювати доступ через ніс.
Розрізняють два способи проведення процедури:
- Одномоментне зондування. Суть полягає в одноразовому заборі вмісту шлунка. Найбільш відомим прикладом, є спосіб Боаса-Евальда. Метод має на увазі введення натщесерце пробного сніданку, з наступною аспірацією вмісту через 45 хвилин. Одномоментне зондування, як і пробні сніданки, на сьогоднішній день не застосовуються, так як вимагають використання товстого зонда і низькою інформативності.
- Фракційне зондування – діагностична процедура, при якій проводиться відкачування шлункового вмісту не один, а кілька разів. Даний спосіб передбачає використання тонкого зонда, за допомогою якого аспирируется тощаковой (голодна), базальна і стимульована порція. В якості стимуляторів виступають гістамін, пангастрін і інсулін.
Зондування шлунка може бути не тільки діагностичної (аспіраційної), але і лікувальною процедурою. Лікувальний ефект процедури найчастіше застосовується при отруєнні або передозуванні етанолом, грибами, медикаментами та іншими речовинами, які надходять з ротової порожнини. Терапевтичний ефект полягає в промиванні органу і видаленні патологічного вмісту.
Показання та протипоказання до зондування шлунка
Симптоми, які вказують про можливе захворювання шлунка і вимагають проведення зондування шлунка:
- Неприємний запах з рота. Основною причиною виникнення, є тривале перебування їжі в шлунку. Затрималася їжа не піддається ферментативної і секреторної обробці низлежащего органами, виникає її бродіння і самораспад, внаслідок чого виникає неприємний запах.
- Болі в епігастральній (верхньої серединної) області живота. Залежно від захворювання, біль може виникати як натщесерце, так і провокуватися прийомом їжі. Це пов’язано з порушенням хімічного складу вмісту шлунка.
- Печія. Симптом виникає при підвищенні кислотоутворюючої функції шлунка в поєднанні з недостатністю стравохідногосфінктера.
- Нудота блювота. Такі прояви пов’язані з порушеною продукцією травних елементів і виробленням патологічних речовин і всмоктуванням їх у кров. Крім того, представлені симптоми можуть виникати на тлі больового синдрому.
Виникнення даних симптомів може бути зумовлене різними захворюваннями травного тракту. Крім того, порушення розщеплення і всмоктування продуктів в шлунку може бути симптомом системної патології з ураженням багатьох органів. До основних показань належать:
- Виразкова хвороба шлунка. Освіта дефекту слизової оболонки, який схильний до поширення з частими ускладненнями. Нерідко дана патологія виникає на тлі підвищеної кислотності шлунка.
- Гіпо- і гіперацидні гастрити. Запалення слизової оболонки шлунка, можливо виникнення ерозій (дефектів слизової без поширення за її межі).
- Рефлюкс-езофагіт. Захворювання, яке характеризується занедбаністю шлункового соку в стравохід. Кисла реакція вмісту викликає запалення і опік слизової оболонки стравоходу.
- Спазм або стеноз пілоричного сфінктера. Патологічний стан, при якому утруднене проходження хімусу в дванадцятипалу кишку. При цьому хімічний склад шлункового вмісту може змінюватися.
- Онкологічні процеси – захворювання, які з порушенням структури секреторних клітин викликають ряд змін хімічного складу шлункового соку.
Проведення дослідження обмежена декомпенсированной серцево-судинною недостатністю, тяжкими захворювання органів дихання, стриктура стравоходу. Крім того, дослідження протипоказано при вагітності, гострому інфаркті міокарда, запальних процесах в органах черевної порожнини, перфораціях і кровотечах зі шлунка.
Підготовка та методика проведення дослідження

Проведення фракційного шлункового зондування (фото: www.dic.academic.ru)
За день до процедури лікар повинен повідомити про правила підготовки до процедури, до яких відносяться:
- Утримання від куріння і вживання алкоголю за 24 години до дослідження.
- Якщо зондування буде проводитися з ранку, то останній прийом їжі повинен бути не пізніше 18:00 попередньої доби.
- Психологічна підготовка. Слід уникати стресових ситуацій, так як негативний емоційний фон може викликати блювотний рефлекс під час дослідження.
З ранку, в діагностичному кабінеті, лікар засвідчується в дотриманні призначених правил підготовки. Після цього в усній формі описує техніку проведення процедури та дає рекомендації. Потім вимірюється необхідна довжина зонда, яка дорівнює сумі відстані від кута нижньої щелепи до соскоподібного відростка за вухом і від останнього освіти до мечоподібного відростка.
Отримавши всю необхідну інформацію, лікар переходить до виконання процедури. Стерильний зонд по верхньому неба і задній стінці глотки підводиться до стравоходу. Пацієнта просять зробити кілька ковтальних рухів, під час яких трубка просувається далі.
Хворий повинен стежити за диханням: вдих виконується на три рахунки, видих на п’ять. Після потрапляння зонда в шлунок, за допомогою шприца аспирируется весь вміст шлунка в окрему стерильну тару.
Зонд залишається в порожнині органу, де кожні 15 хвилин проводять діагностичний паркан для оцінки базальної секреції.
Наступним кроком є внутрішньовенне введення стимуляторів шлункової секреції (гістамін, інсулін, пентагастрин). Діяти препарати починають через 10-15 хвилин, після чого дослідження триває протягом одного-двох годин. По закінченню процедури пацієнта направляють в палату і надають сніданок.
Переваги та недоліки обстеження
Зондування шлунка – якісний метод діагностики патології шлунка. Його широко використовують в гастроентерології, хірургії, онкології. Дослідження має ряд переваг, однак, як і для будь-якого іншого методу існують і недоліки.
Оцінка можливостей зондування приведена в таблиці нижче.
| переваги | недоліки |
| Проводиться в амбулаторних умовах, не вимагає дорогого устаткування | Може викликати неприємні відчуття під час процедури |
| Можливість проведення лікувальних процедур | Тривалість діагностичної процедури. Принцип фракційної методики зондування, має на увазі аспірацію шлункового вмісту з певним інтервалом. В середньому займає близько трьох годин |
| Демонструє високу інформативність в оцінці кислотної та всієї секреторною функції шлунка | Можливі ускладнення, такі як травматизація тканин на шляху проходження трубки, колапс (різке падіння артеріального тиску), непритомність, кровотечі |
| Чи не потребує наркозу. Тільки в разі нестримного блювання використовується ненаркотичний анальгетик в формі аерозолю. Таке застосування є абсолютно нешкідливим | Відсутність візуального контролю і оцінки морфологічного стану внутрішньої стінки |
| При необхідності і відсутності протипоказань можливе повторне проведення дослідження | Велика кількість протипоказань |
Важливо! Кожна діагностична процедура має свої плюси і мінуси і повинна призначатися відповідно до чітких показаннями
Розшифровка отриманих результатів
Аналіз кожної взятої порції починають з макроскопічної характеристики. У нормі шлунковий сік – безбарвна прозора рідина текуча, яка при заборі натще не містить залишків неперетравленої їжі.
Наявність коричневого кольору, говорить про шлунковому кровотечі, жовтих домішок – про наявність жовчі. Підвищена в’язкість – характерна ознака запального процесу.
У нормі обсяг соляної кислоти у вільному вигляді дорівнює 20-40 ТІ. Збільшення цього показника характерно для виразкової хвороби шлунка, гиперацидного гастриту. Зниження показника, говорить про наявність таких захворювань, як хронічний гіпоацидний гастрит, онкологічний та інфекційний процес.
Молочна кислота в шлунковому вмісті – часта ознака спазму, стенозу пілоричного сфінктера, а також раку шлунка.
Техніка проведення процедури представлена на відео.
Зондування шлунка: фракційне дослідження шлункового соку
Фракційне дослідження шлункового соку призначене для уточнення діагнозу, дозволяє вивчити вміст шлунка на різних етапах секреторною діяльності органу. Для зондування використовують трубку шириною 4-5 мм і довжиною 1 метр.
показання
Фракційне (многомоментное) зондування шлунка призначають при наступних станах:
Підготовка до процедури
Перед початком проведення багатомоментного зондування, хворого готують наступним чином:
- Пояснюють суть і мету дослідження;
- Попереджають про те, що вечеря повинна бути не пізніше 18:00 години напередодні ввечері;
- Дослідження проводиться на голодний шлунок;
- Перед зондуванням не можна курити;
- За 3 дня до маніпуляції, слід припинити прийом лікарських препаратів.
Методика проведення
Перед маніпуляцією готують такі інструменти:
- рукавички;
- Клейонковий фартух;
- штатив;
- Ємність з хлораміном;
- 10 стерильних пробірок;
- Стерильну трубку;
- Затискач;
- лоток;
- Шприц об’ємом 20 мл;
- Подразники шлункових залоз (0,025% розчин пентагастрина або 0,1% розчин гістаміну).
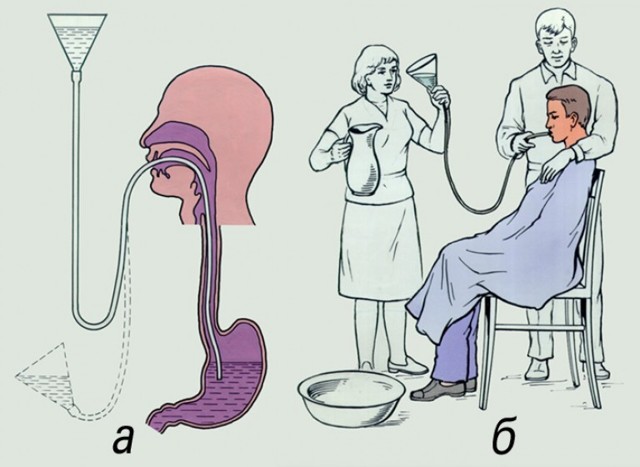
На зображенні:
- а- положення трубки в організмі людини;
- б – положення людини для проведення процедури.
Алгоритм проведення багатомоментного зондування:
- Вимити руки, надіти стерильні рукавички, клейонковий фартух;
- Посадити досліджуваного на стілець зі спинкою, на груди і шию покласти рушник;
- Дати пацієнту в руки лоток для спльовування;
- При наявності зубних протезів, попросити їх зняти;
- Відміряти відстань, на яке буде введена трубка: воно дорівнює довжині від пупка до перенісся, або можна розрахувати за формулою: «зростання досліджуваного мінус 100 см»;
- Попросити досліджуваного відкрити рот, кінець трубки зволожити водою і покласти на корінь язика, при цьому пацієнт робить глибокий вдих через ніс і ковтальні руху;
- Трубку потрібно ввести до 1 мітки;
- Пацієнту повідомляють про те, що трубку не можна передавлює зубами, слину спльовувати в лоток;
- Повільно ввести зонд в шлунок до заздалегідь підготовленої позначки;
- Приєднати шприц до трубки, відкачати нульову порцію, перелити її в стерильну пробірку;
- Через кожні 10 хвилин відкачувати 1, 2, 3 і 4 порцію шлункового соку;
- Після вилучення 4 порції вводять дратівливий сніданок (м’ясний бульйон, 7% капустяний відвар), підшкірно ввести подразник шлункових залоз;
- Через 25 хвилин після пробного сніданку відкачати 5 порцію;
- Потім через кожні 10 хвилин здійснювати збір 6, 7, 8 і 9 порції;
- Витягти трубку зі шлунка, дати досліджуваного прополоскати рот антисептиком або кип’яченою водою;
- Надіслати пробірки в лабораторію, в направленні вказати пробний сніданок і стимулятор.
Якщо під час маніпуляції у досліджуваного відкривається рясна блювота, корінь язика зрошують 10% розчином лідокаїну.
Після закінчення дослідження виходить 8 порцій шлункової секреції:
- 1 порція на голодний шлунок;
- 2 і 3 суміш шлункового соку і пробного сніданку;
- 5 порцій – шлунковий сік в чистому вигляді.
Всі порції отримують протягом 100 хвилин, результати пацієнт отримує на руки через добу після проведення зондування.
результати
У кожній взятій порції визначають наступні показники:
- Обсяг, 5-40 мл;
- Обсяг чистого шлункового соку;
- Число хлоридів;
- Обсяг соляної кислоти у вільному вигляді (20 – 40 ТІ): більше 40 говорить про виразку дванадцятипалої кишки, хронічному гастриті, менше 20 ТІ виникає при ракових новоутвореннях, отруєннях, хронічних гастритах, інфекційних процесах. Відсутність вільної кислоти (ахілія) спостерігається при цукровому діабеті, раку шлунка, анемії;
- Активність пепсину;
- Консистенція: в’язка і тягуча говорить про наявність гастриту, в нормі вміст рідке;
- Загальна кислотність (40-60 ТІ);
Зондування шлунка: алгоритм, підготовка, методи дослідження. Як проводять процедуру зондування шлунка?
Обстеження шлунка завжди було непростим завданням.
Для того, щоб оцінити стан слизової оболонки і мати найбільш повне уявлення про функції шлунка і 12-палої кишки проводиться зондування шлунка.
Що являє собою такий метод діагностики? Як підготуватися до процедури? Які показання та протипоказання є до зондування? Відповіді на ці питання можна знайти прочитавши наступну статтю.
показання
Широко використовується метод ендоскопічного дослідження шлунка ФГС дозволяє визначити функціональну активність органу тільки на момент обстеження. Зондування шлунка робить можливим вивчити секреторну функцію органу в різні періоди його активності.
- виразкова хвороба шлунка;
- анемії;
- злоякісні новоутворення;
- захворювання гепатобіліарної системи;
- патології шлунка невстановленої етіології (ахлоргидрия, синдром «подразненого» шлунка);
- гастрити.
Протипоказання
- стадія загострення виразки шлунка;
- шлункові кровотечі;
- підозра на пенетрацию виразки;
- патології стравоходу: звуження, рубцеві зміни стінки, розширені вени;
- органічні ураження серцевого м’яза, ускладнені серцево-судинною недостатністю;
- артеріальна гіпертензія;
- вагітність;
- бронхіальна астма;
- захворювання носоротоглоткі – відсутність вільного дихання (риніт, тонзиліт);
- важкий стан хворого;
- психічні захворювання, пов’язані з неадекватною поведінкою пацієнта.
Кому призначають
- Пацієнтам з болями в животі нез’ясованої етіології.
- При розладах травлення: печія, нетравленні, здутті, нудоті, кольках, для встановлення рівня кислотності шлунка.
- При підозрі на гастрит.
- При підозрі на виразку.
- Для промивання шлунка і швидкого видалення його вмісту при отруєннях їжею, напоями або ліками.
- Для харчування людей в несвідомому стані, комі.
- При підозрі на новоутворення і пухлини в шлунку.
Щоб розвіяти тривогу і страх перед невідомістю, перед початком процедури зондування, добре було б поговорити з доктором і медичним персоналом, який буде проводити маніпуляцію.
Це допоможе отримати повне уявлення про те, як все буде проходити, і хворий буде розуміти, що відбувається. Психологічний настрій грає важливу роль при підготовці до зондування. Спокійні пацієнти переносять процедуру набагато легше.
Методика проведення
Перевірити обладнання та інструменти для проведення зондування:
- шлунковий зонд – тонка еластична трубка діаметром 3-5 мм з прорізами на одному кінці;
- затискач;
- вакуумний відсмоктувач або шприц 20 мл;
- стерильний лоток з одноразовим шприцом для парентерального введення і препаратами – стимуляторами шлункової секреції;
- 9 баночок по 100 мл з маркуванням для збору різних порцій шлункового соку;
- лоток для пацієнта;
- годинник з таймером.
Процедура виконується в умовах стерильності. Медсестра, яка проводить маніпуляцію, одягає халат, шапочку, маску, стерильні рукавички.
Хід процедури:
- Відміряти потрібну довжину трубки, що вводиться в шлунок (зростання пацієнта – 100), поставити мітку. Посадити пацієнта на стілець, якщо є знімні протези, їх слід видалити, дати в руки лоток для стікання слини і серветку. Шию і груди пацієнта прикрити рушником.
- Медсестра бере зонд, кінець змочує водою для кращого ковзання по травній трубці. Пацієнт відкриває рот, йому на мову кладуть сліпий кінець зонда і переміщують до задньої стінки глотки. Пацієнт в цей час робить ковтальні руху, дихає носом, а медсестра активно просуває трубку до потрібної позначки. Під’єднують до кінця зонда шприц, відсмоктують вміст шлунка і поміщають в баночку з маркуванням №0.
- Час від введення зонда в шлунок і першої отриманої порцією шлункового соку не повинно перевищувати 5 хвилин. Через кожні 15 хвилин відсмоктують шприцом шлунковий секрет і розподіляють по банках №1, 2, 3, 4. Що утвориться слину пацієнт не повинен ковтати, він спльовує її в спеціальний лоток. Вільний кінець зонда затискають на 15 хвилин.
- Вводять підшкірно стимулятор шлункової секреції. Застосовують гістамін або пентагастрин за спеціальною схемою. При вливанні гістаміну у пацієнта може з’явитися відчуття жару, запаморочення. Протипоказанням для введення гістаміну є гіпертонія, схильність до алергічних реакцій, ниркова і дихальна недостатність, загроза кровотечі з шлунка. Петагастрин переноситься добре і практично не має протипоказань.
- Кожні 15 хвилин набирають порції під номерами 5, 6, 7, 8. Після закінчення маніпуляції обережно виводять зонд зі шлунка. Пацієнт полоскати рот. Відправляють ємності для дослідження в лабораторію.
Етапи підготовки до обстеження
Підготовка до шлункового зондування починається за пару діб до дослідження.
- Перед процедурою важливо розвантажити шлунково-кишковий тракт, забороняється приймати їжу. Остання трапеза проводиться за 13-16 годин до обстеження. Дозволено пити чисту воду.
- За дві доби до зондування слід відмовитися від продуктів, що стимулюють секреторну функцію шлунка, збільшують скупчення газів.
- Протягом доби перед обстеженням не вживати алкогольні, що містять кофеїн напої, не курити, не вживати ліки.
- Рекомендується зняти зубні протези перед початком обстеження.
- Бажано уникати стресових ситуацій і хвилювання. Зайву напругу може збільшити вироблення шлункового секрету, викликати блювотний рефлекс під час обстеження. У цьому випадку результати виявляться невірними, що завадить поставити точний діагноз.
Необхідно чітко дотримуватися рекомендацій лікаря. Це дозволить комфортно перенести процедуру і отримати достовірний результат.
У процедурній кімнаті пацієнта готують до обстеження зазначених чином:
- Пацієнт приймає горизонтальне положення на лівому боці або сидяче положення на стільці.
- На груди і живіт поміщається серветка, можливо забруднитися при спльовуванні слини.
- Обстежуваному людині видається медичний тазик для сплёвиванія.
- Порожнина рота обстежуваного обробляється анестезуючу препаратом з метою усунення больових відчуттів. В рот кладеться спеціальне кільце, що перешкоджає стисканню щелеп.
- Перевіряється носове дихання пацієнта. Воно проводиться в спокійному режимі.
- Під час проведення процедури пацієнт знаходиться під постійним наглядом лікаря або асистента.
оцінка результатів
Результати фракційного шлункового зондування оцінюють за рівнем хлоридів, що забезпечують кислотність, пепсину, патологічних домішок. Застосовується метод титрування. Практичне значення має вільна соляна кислота, яка прораховується в тітраціонних одиницях (ТО).
- В результаті зондування отримують такі проби: одна – тощаковой, 4 порції базальної секреції, 4 порції – стимульованої.
- За показник норми беруть 20 ТІ вільної соляної кислоти.
- Зниження кислотності нижче 20 ТІ є гіпоацидним станом і проявляється при хронічних атрофічних гастритах, злоякісних новоутвореннях, інфекціях, отруєнні.
- Підвищення показника вище 20 ТІ – гиперацидность характерна для виразки шлунка і хронічних гастритів.
- Ахілія або абсолютна відсутність вільної кислоти супроводжує таких захворювань, як рак шлунка, хронічний гастрит, В12 дефіцитна анемія, важка форма цукрового діабету та інші.
- Сума всіх кислих продуктів, що містяться в шлунку, носить назву загальної кислотності – нормальний показник 40-60 ТІ .
Молочна кислота в здоровому шлунку не утворюється. Її поява в одній з порцій свідчить про молочнокислом бродінні, яке з’являється при застої їжі в шлунку, або у вигляді метаболіту при ракової пухлини.
органолептичні властивості
Обсяг кожної порції становить 5-40 мл. Вміст шлунка в нормі рідке, якщо консистенція в’язка і тягуча – це говорить про запалення слизової, при якому підвищується продукція мукоїдному білків захисного слизу.
Шлунковий секрет в нормі безбарвний. При закиданні жовчі з ампули дванадцятипалої кишки вміст шлунка забарвлюється в жовтуватий або зеленуватий колір. Якщо є домішки крові – колір стає іржавим, нагадує кавову гущу. Можлива присутність невеликої кількості грудочок слизу.
Запах злегка кислуватий або його немає зовсім. Застій їжі викликає бродильний запах. Неповне перетравлювання білків призводить до їх гниття з утворенням гнильного запаху.
При мікроскопії осаду виявляються:
- клітини епітелію;
- лейкоцити;
- фрагменти харчових волокон;
- атипові клітини виявляються при раковому ураженні шлунка.
Протипоказання
Препарати мають ряд обмежень:
- Інсулін і гістамін не використовують при печінкової і ниркової недостатності, серцево-судинних захворюваннях, цукровому діабеті.
- Гістамін заборонений, якщо протягом останніх 2 тижнів було шлунково-кишкова кровотеча або є феохромоцитома.
- Петагастрин може викликати гіпотонію і порушення ритму, тому його не вводять при аритміях, схильності до гіпотензії, недостатності кровообігу 2-3 ступеня.
Загальним протипоказанням є алергічна реакція в анамнезі.
Поведінка пацієнта після зондування
Процедура втомлива, триває не менше 2 годин, тому пацієнт повинен відпочити.
рекомендації:
- Постільний режим 4-8 годин по самопочуттю.
- Прийом їжі і рідини не раніше 2 годин після маніпуляції. Їжа повинна бути легкою (протерта каша, суп-пюре), не дратує слизову шлунка. Є треба невеликими порціями, так як переїдання може спровокувати блювоту.
- Відсутність фізичних навантажень. Ліки приймати тільки з дозволу лікаря.
рекомендації
Зазвичай шлункове зондування не викликає у пацієнтів ніяких побічних ефектів. Протягом дня може спостерігатися невелике нездужання, розлад роботи шлунку. Спеціального лікування цей стан не вимагає.
Лікарі радять у цей день не переїдати, не навантажувати шлунок. Спочатку рекомендуються сухарики і чай з цукром, до вечора, коли стан покращиться, можна з’їсти легку вечерю.
Багато пацієнтів добре переносять процедуру і відразу після неї йдуть на роботу, займаються повсякденними справами.
Не варто побоюватися процедури зондування шлунка. Зараз зондування протікає набагато безболісніше і комфортніше, ніж це було кілька десятків років тому. Головне, необхідно пам’ятати про те, що вона допоможе поставити точний діагноз, отже, відновить втрачене здоров’я, а може і врятує життя.
ускладнення
Це можуть бути:
Як розпізнати глисти у дітей і лікувати гельмінтози?
- при підвищеному блювотний рефлекс при зіткненні зонда з коренем мови виникають блювотні позиви, кашель;
- при видаленні зонда може наступити спазм стравоходу або глотки;
- непритомність – короткочасна втрата свідомості;
- колапс – різке падіння артеріального тиску, тахікардія, бліді шкірні покриви, липкий піт, холодні кінцівки;
- шлункове або стравоходу кровотеча;
- травмування слизових шлунка, стравоходу, ротової порожнини;
- блювота.
Як правильно ковтати зонд
Зондування печінки і жовчного міхура пройде успішно, якщо пацієнт зможе правильно проковтнути трубку. Доктор повинен акуратно просувати апарат через стравохід і шлунок до необхідних міток, які знаходяться на шлангу.
Різке заковтування може спровокувати згортання зонда, знадобиться проводити повторне занурення, тому процес необхідно здійснювати поступально.
При зануренні трубки всередину травної системи пацієнтові слід дихати через ніс, щоб полегшити дискомфорт.
висновки
Основні висновки:
- Введення зонда – це необхідний захід, по суті не має альтернативи в деяких ситуаціях.
- Маніпуляція ця сама по собі нескладна, проводиться будь-яким лікарем-реаніматологом або в екстрених ситуаціях – лікарем будь-якого фаху.
- При правильному догляді зонд для харчування може перебувати в шлунку тривалий час, дозволяє підтримувати енергетичний баланс організму, продовжує життя хворому.
- Альтернатива зондового харчування – це установка гастростоми. Але недоліки установки гастростоми в тому, що це оперативне втручання, яке має свої протипоказання, і не всім доступно.
Принцип роботи пристрою, розміри
Назогастральний зонд, алгоритм постановки якого контролює лікар або медична сестра, встановлюється в лікарні. Процедура може проводитися під час сну пацієнта під наркозом, але частіше пристрій встановлюють, коли людина перебуває у свідомості. У деяких випадках застосовується місцева анестезія ніздрів за допомогою лідокаїну або анестезуючого спрея.
Типи назогастральних трубок:
- Катетер Левіна. Трубка малого діаметра, застосовується для прийому всередину лікарських засобів.
- Трубка Добхоффа. Катетер з невеликим отвором і вантажем на кінці, що забезпечує її введення під дією сили тяжіння.
- Двухтрубчатие катетер з великим діаметром і подвійним просвітом. З його допомогою проводиться всмоктування в одному просвіті та вентиляція в іншому, що запобігає потраплянню слизової оболонки в катетер.
Зонди випускаються довжиною від 38 до 120 см. Найменші призначені для дітей, все катетери робляться з урахуванням анатомічних особливостей людини.
Якщо потрібно дренаж, використовується широка трубка. Тонкодисперсні трубки (калібр менше 9) викликають менший дискомфорт, і зменшує ризик появи риніту, ерозії стравоходу. Трубки з ПВХ можна використовувати до двох тижнів, поліуретанові і силіконові не зазнають шлункової кислоти і можуть залишатися в шлунку протягом тривалого часу.
- Поліхлорвінілхлорідовие трубки. Найбільш дешевий варіант, основний недолік яких – схильність до корозії, що скорочує термін їх служби до 7 днів.
- Поліуретанові. Термін використання до 4 тижнів. Зонди досить жорсткі, що не піддаються дії шлункового соку.
- Силіконові. Добре переносять стерилізацію, термін служби тривалий, але потрібне використання направляючих при постановці хворому.
( 1 оцінка, середнє 5 з 5 )
Фракційне зондування шлунка
Протипоказання
до зондування є:
- виразкова хвороба шлунка в стадії виразкового ефекту;
- звуження стравоходу;
- стан після шлунково-кишкової кровотечі;
- виражена серцево-судинна недостатність;
- важкий загальний стан хворого.
Методика проведення
фракційного зондування шлунка
Вранці натщесерце дитині
вводиться тонкий гумовий або полімерний
зонд на глибину, рівну відстані від
зубів до пупка + 2-3 см, що дозволяє
ввести зонд в нижню третину шлунка.
Дослідження проводяться в положення
сидячи натщесерце.
За допомогою відсмоктує
пристрою виробляють безперервне
витяг шлункового вмісту.
Під час всього дослідження дитина
повинен спльовувати слину в спеціальний
посудину. Таким чином, протягом 10 хвилин
відсмоктується натощаковая порція
шлункового вмісту.
Надалі
збирається базальна порція – 2 баночки
по 15 хвилин.
За
закінчення збору базального секрету
пацієнтові вводитися подразник
кислотопродукции для отримання
стимульованого секрету. Дітям
пропонується випити бульйон м’ясний 10%
або капустяний 7%. Бульйон проціджують,
титруються і доводиться до 18-20 титрованих
одиниць, підігрівається і розливається в
стакани за віком:
- дошкільний – 100,0 мл до 10 років;
- молодший шкільний – 150,0 мл до 15 років;
- дорослі – 200 мл.
Через
25 хвилин відсмоктується пробний сніданок
(10 хвилин). Надалі, протягом 1 години
збирають 2 базальну порцію – 4 баночки
по 15 хвилин.
В
якості стимулятора рекомендується
використовувати пентагастрин вигляді 0.025%
розчину, його вводять під шкіру із розрахунку
0.006 мг на 1 кг. Маси тіла хворого або
гістамін вигляді 0.
01% розчину, його вводять
під шкіру із розрахунку 0.008 мг на 1 кг. Маси
тіла, але не більше 0.
5 мл на введення
(приведення препарату можливі гіперемія
обличчя, рук, верхньої половини тулуба,
свербіння шкіри, головний біль і запаморочення,
напади бронхоспазми).
Протипоказання
до застосування гістаміну:
- артеріальна гіпертонія;
- алергічні захворювання;
- лихоманка;
- органічні зміни серцево-судинної системи;
- ниркова недостатність;
- погроза або явна кровотеча з травного тракту.
Фракційне дуоденальне
зондування
Методика
дозволяє вивчити не тільки моторику
жовчного міхура і жовчовивідних шляхів,
стан сфінктерного апарату, а й
виявити мікроскопічні зміни
колоїдного стану жовчі. Підготовка
пацієнта до дуоденальному зондуванні
проводиться наступним чином:
- Психологічна підготовка дитини, бесіда лікаря про необхідність і значимості дуоденального зондування. По можливості відвідування кабінету зондування за 2-3 дні до дослідження.
- Проведення комплексу дихальних вправ за 2-3 дні до дослідження, безпосередньо перед зондуванням і після нього 2-4 рази на день, протягом 10-15 хвилин.
- Теплові процедури: ввечері напередодні дослідження – тепла грілка на правий бік 1-1,5 години з метою поліпшення відтоку жовчі і зменшення спазму жовчовивідних шляхів.
- Для поліпшення пасажу жовчі напередодні ввечері 1 дес. л. – 1 ст. л. натурального меду. Якщо у дитини харчова нестерпність меду – використовують сорбіт в дозі 1 чайна л. 1/2 склянки води.
- Легка вечеря напередодні зондування не пізніше 18 год з виключенням газоутворюючих продуктів (чорний хліб, незбиране молоко, картопля, бобові та ін.).
Для
зменшення газоутворення і зниження
спазми жовчовивідних шляхів протягом
3-4 днів призначають настій квіток ромашки
(1 ст. Л. Квітів на 1 склянку окропу,
настояти 1 год, профільтрувати через марлю
і пити в теплому вигляді в вікових
дозуваннях 3-4 рази на день за 30 хвилин до
їди) або використовують препарат Еспумізан
по 40 мг 3 рази на добу після їди 2-3 дня.
- За свідченнями у дітей з нестійкою психікою призначення седативних засобів рослинного походження (корінь валеріани, трава пустирника, препарати брому) за 3-5 днів до зондування.
Якщо метою зондування є тільки отримання жовчі на цитологічне, бактеріологічне та біохімічне дослідження, то для попередження можливих спазмів, що ускладнюють проведення зонда, напередодні зондування дитині призначають протиспастичних кошти (но-шпа, папаверин, галідор і ін.).
При виражених клінічних проявах спазму шлункового міхура і жовчовивідних шляхів призначення за 2-3 дні до дослідження (в тому числі і вранці в день дослідження) використовується индуктотермия на область печінки, ДДТ на правий діафрагмальний нерв і інші фізіопроцедури.
При необхідності отримати достовірні відомості про кінетику жовчовиділення цього не можна, бо розслаблення гладкої мускулатури за допомогою медикаментозних препаратів і фізіопроцедур спотворить дані про тип дискінезії.
- Очисна клізма напередодні ввечері та рано вранці в день зондування.
- З ранку перед зондуванням рекомендується виключити прийом їжі, рідини, лікарських препаратів, куріння.
- Безпосередньо перед зондуванням слід прополоскати рот, якщо є зубні протези – видалити їх з ротової порожнини, закапати судинорозширювальні засоби (нафтизин, галазолін, санорин) і очистити носові ходи. Для потовщення носового дихання бажано завчасно провести санацію носоглотки і каріозних зубів.
Показання до дуоденальному
зондуванні
- Потовщення функціонального стану жовчовивідних шляхів;
- Цитологічне, бактеріологічне та біохімічне дослідження жовчі;
- З лікувальною метою (усунення застійних явищ в жовчовивідної системі, введення лікарських препаратів в просвіт дванадцятипалої кишки, минаючи шлунок і т.д.).
Протипоказання
до дуоденальному зондуванні
- Виразкова хвороба шлунка та дванадцятипалої кишки в стадії «свіжого» виразкового дефекту;
- Виразкова або кишкова кровотеча;
- Гостре запалення жовчного міхура і жовчовивідних шляхів;
- Варикозне розширення вен стравоходу з загрозою кровотечі при синдромі портальної гіпертензії;
- Дивертикули стравоходу, вроджені чи набуті аномалії стравоходу, що утруднюють проведення зондових методів дослідження;
- Патологія ротоносоглоткі, в тому числі вроджена, з порушенням процесу ковтання;
- Загострення бронхіальної астми;
- Надмірна нервова збудливість, часто рецидивуюча епілепсія;
- Виражена патологія судин (аневризма аорти), пороки серця в період декомпенсації;
- Цукровий діабет, важкого перебігу.
Методика проведення
дуоденального зондування
Зондування
проводиться натщесерце, спеціальної
підготовки не потрібно. Робиться завмер
від середини перенісся до пупка, 2-я
відмітка через 12 см. Зонд вводиться в
положення сидячи до 1-ої позначки, до 2-ий
позначки доводиться протягом 10 хвилин при
ходьбі.
Про місцезнаходження зонда судять
за методом проведення проби повітрям,
сутність якого полягає в появі
своєрідного звуку віддалено
нагадує відрижку – зонд в шлунку.
Введення повітря в 12-ти палої кишки
відбувається беззвучно, введений повітря
зі шлунка відсмоктується легко, тоді,
як відсмоктування повітря з 12-ти палої
кишки представляє відому трудність.
В окремих випадках зонд довго не
проходить в 12-ти палої кишки через
пилороспазма, який усувають введенням
через зонд теплого содового розчину
(одна чайна ложка соди на склянку води).
Іноді при поспішному проковтуванні
зонд скручується в шлунку. У таких
випадках рекомендується зонд витягти на
50% від введеної довжини, а потім повільно
проковтує знову в положенні
хворого на правому боці.
При
дуоденальному зондування отримують
6-ть порцій А, А1, В, С, В, С.
1
фаза –
холедоховая: після потрапляння зонда в
12-ти палої кишки протягом 10-12 хвилин
надходить світло-жовта рідина –
вміст загальної жовчної протоки і
кишковий сік (склад: жовч протоки,
панкреатіновие сік, кишковий сік). Обсяг
порції дорівнює 10-12 мл, швидкість витікання
1-1,5 мл безперервно через 40 хвилин від початку
зондування.
2
фаза – період
закриття сфінктера Одді (після введення
40% розчину глюкози). Виділення жовчі
припиняється на 2-6 хвилині.
3
фаза – потім
йде порція А1 в кількості 3-4 мл, колір
– світло-жовтий, прозора, закінчується
протягом 3-4 хвилин, швидкість витікання
1-1,5 мл, безперервне, рН – 7,3, мікроскопія:
L
+.
4
фаза – міхурово жовчі після відкриття
сфінктера Люткенса, кількість порції
25-30 мл, колір оливковий, жовч береться на
посів. У нормі жовч стерильна.
5
фаза – отримуємо після міхурово
золотисто-жовтого кольору жовч порція
з протягом безперервно, швидкість витікання
1,5-2 мл, рН – 8. Мікроскопія: форми, елементи.
Для
отримання залишкової жовчі вводиться
повторно подразник – глюкоза 40%.
Через 4-5 хвилин отримуємо жовч
золотисто-жовтого кольору з печінкових
ходів. Потім жовч дна шлункового
міхура: кількість 20-25 мл, колір оливковий,
швидкість витікання 3-4 мл, рН – 7,2. В кінці
буває жовч світло-жовтого кольору,
прозора, швидкість 1-1,5 мл.
За
отримання порцій проводять їх мікроскопію,
вивчаючи їх колоїдний стан, властивості.
Міхурово жовч направляється на
бактеріологічне дослідження.





