Гіпотиреоз при вагітності діагностується досить часто. Це пояснюється змінами в організмі жінки, збільшенням кількості завдань, що виконуються щитовидною залозою (ЩЗ). Недуга виникає на тлі збільшення тиреоїдних гормональних сполук в сироватці крові.
Стану, в які потрапляє жіночий організм, при гіпотиреозі щитовидної залози, називають в підручниках з медицини первинним. Зниження гормонального рівня залежить від конкретних причин. Вони різні у кожного індивідуального людини. Найчастіше причини лежать всередині самої щитовидки (99%), або в інших органах (1%).
Інші системи, що вражають ЩЗ, – гіпофіз, гіпоталамус.
- первинний рівень – поразка glandula thyroidea;
- вторинний – патології гіпофіза;
- третинний -гіпоталамус.
 До переліку підстав і факторів, що викликають первинний гіпотиреоз при вагітності, відносять:
До переліку підстав і факторів, що викликають первинний гіпотиреоз при вагітності, відносять:
- аномальні відхилення ЩЗ від норми;
- дефіцит йоду;
- два види тиреоїдиту: аутоімунний, післяпологовий;
- тіреоідектомія;
- лікування з використанням радіоактивного йоду;
- терапія за допомогою опромінення ураженої частини залози;
- вроджена форма;
- прийом протягом тривалого періоду засобів, що містять iodum;
- пухлинні утворення;
- ракові патології.
Клінічна картина протікання хвороби характеризується численними ознаками: зниження активності в роботі, слабкість, перестомлюваності, часте впадіння в депресію, зниження пам’яті, розсіяна увага, погіршення розумових здібностей і можливостей, зайва повнота, суха шкіра, втрата волосся, зміна голосу, набряки, запори.
Гіпотиреоз погіршує всі внутрішні процеси. Відбувається уповільнення, воно пов’язане зі зниженням кількості гормонів, недоліком їх в ЩЗ.
Хворі стають схильні до інфекційних захворювань, зниженням імунітету. Слабкість починає вражати організм навіть в ранкові години після тривалого нічного відпочинку.
Пацієнти відчувають болю в голові, м’язах, суглобах. Руки німіють, шкіра набрякає, нігті ламаються, волосся січеться.
небезпечні наслідки

Вона призводить до тяжких наслідків таким, як:
- Атеросклероз.
- Ішемічна хвороба.
- Серцево-судинна недостатність.
Пацієнти з гіпертиреозом набувають кульгавість. Жінки спостерігають розлади в менструальних циклах. Місячні стають більш тривалими і рясними. Трапляється і ситуація зворотна цьому: менструальні цикли зовсім пропадають. До серйозних уражень відносяться хвороби серця. Вони виходять від уповільнення серцевого ритму, підвищення холестерину.
Ускладнення для розвитку плода
Патологічне ураження щитовидки під час виношування плоду небезпечно для майбутнього малюка. Воно порушує розвивається ЦНС, призводить до страшних поразок мозку. Хвороба впливає на формування ЩЗ (glandula thyroidea) дитини. У першому триместрі ембріон розвивається з при материнської допомоги, жіночих гормонів.
Друга половина періоду протікання вагітності ускладнюється. Гіпотиреоз у вагітних інтенсифікує перенесення трансплацентарний гормонів Т4. Білок намагається відшкодувати недолік гормональних сполук плоду, що розвивається. Фахівці діагностують вроджений гіпотиреоз.
Його починають усувати за допомогою комплексу замісної терапії.
Якщо встигнути вчасно, можна зупинити процес порушення розумового розвитку дитини. Якщо затриматися, то можна упустити можливість відновлення роботи головного мозку. Якщо діагноз поставлений у матері, і не виявлено до зачаття, ураження ЦНС плода відбувається з перших днів зачаття.
Дефіцит гормонів призводить до незворотних патологічних процесів в організмі дитини, що зачіпають ЦНС і мозок.

Лабораторна діагностика та медичні джерела використовують для захворювання два терміни:
- Субклінічний гіпертиреоз.
- Маніфестний.
Субклінічний гіпотиреоз при вагітності характеризується наступними показниками:
- Підвищується рівень ТТГ.
- Гормональні освіти тиреоглобуліну ізольовані.
- Т4 має нормальний вільний рівень.
Маніфестний вид має інші характеристики:
- Показник ТТГ підвищений.
- Гормональний фон Т4 знижений.
Будь-які відхилення в роботі щитовидки призводять до погроз. Велика частина небезпек загрожує дитині.

- руйнування нормального формування мозку;
- диференціація, миелинизация нейронів;
- мультиплікація;
- міграція гормонів;
- апоптоз.
Гестаційний період підвищує ризик викидня і передчасного переривання вагітності, можливе народження мертвого плоду. При вдалому завершенні дитина довго залишається в небезпеці неправильного розвитку. У нього продовжують розвиватися складні порушення внутрішніх систем.
Ендемічний кретинізм неврологічного типу проявляється у вигляді:
- розумова відсталість;
- глухота і німота;
- спастическая диплегия;
- косоокість.
Ендемічний кретинізм мікседематозного характеру призводить до патологій щитовидної залози, карликовості.
Вивчення симптомів і стану плода потрібні при будь-яких ознаках захворювання у матері. Фахівці проконтролюють всю клінічну картину розвитку плода і стану жінки, дадуть необхідні пояснення, створять необхідні умови для матері і дитини.
діагностика захворювання
Воно складається з наступних етапів:
- Огляд пацієнта: стан зовнішності, шкіри шийної зони, розташування підшкірного жиру.
- Пальпація: прощупується вся glandula thyroidea.
- Аускультація: прослуховування внутрішніх процесів.
- Перевірка серцевого ритму, пульсу.
- Вимірювання артеріального тиску.
Зовнішній візуальний огляд дозволяє лікарю виявити відхилення від здорового стану. Фахівець відзначає блідість покривів, набряклість. Особа стає опухлим, одутлим. У жінки сповільнюються рухові функції, мовне вимова, з’являється хрипота в голосі. Психічні розлади спостерігаються при будь-яких проявах патології щитовидки.
Ендокринолог призначить лабораторні дослідження.
 Всі вони будуються на вивченні змісту крові:
Всі вони будуються на вивченні змісту крові:
- біохімія;
- рівень ТТГ, Т4, Т3;
- клінічний аналіз;
- якість згортання;
- кількість йоду;
- связиваемость білка.
Наступний етап досліджень – інструментальний. Він складається зі спеціальних процедур:
- УЗД щитовидки;
- ЕКГ;
- УЗД серця.
До настання вагітності проводиться диференційована діагностика захворювання.
Методи лікування під час вагітності

Захворювання не може бути причиною відмови від планування вагітності. Фахівці пропонують один метод терапевтичного впливу на симптоми – замісна терапія за допомогою тиреоїдних гормонів.
Організм жінки вимагає L-тироксин в підвищеній дозі. Норма речовини 50-100 мкг / добу.
Лікарі проводять компенсацію тироксину, досліджують його рівень кожні 8 тижнів.
 Доза ліки варіюється від розвитку плода:
Доза ліки варіюється від розвитку плода:
- 1 триместр – збільшення дози;
- 20-22 тиждень – посилений прийом L-тироксину;
- останній триместр – нормальний прийом.
L-тироксин пропонується в аптечних кіосках у вигляді таблеток. Маса препарату – 50 або 100 мкг речовини в одній пігулці. Замісна терапія стане тривалої, найчастіше її доведеться дотримуватися протягом усього життя.
Будь-яка жінка, яка бажає стати матір’ю, повинна пройти обстеження у гінеколога, проконсультуватися у ендокринолога. Ці відвідування лікарів стануть гарантією збереження плоду, впевненості в стані свого здоров’я. Гіпотиреоз і вагітність вимагають своєчасності на початку лікування, яке можливо тільки після проведення всіх діагностичних процедур.
Гіпотиреоз і вагітність – наслідки для дитини
Гіпотиреоз і вагітність не дуже сумісні, оскільки хвороба провокує безпліддя, але народження можливо.
Якщо виявлений гіпотиреоз при вагітності, наслідки для дитини можуть бути дуже негативними, оскільки на початку формування плоду він повністю залежить від гормонів матері.
Якщо гормонів не вистачає, розвиток дитини пригнічується, як наслідок, можливе народження малюка з недорозвиненою нервовою системою та розумовою відсталістю.
Що є причиною виникнення гіпотиреозу під час вагітності?
Як зазначалося вище, гіпотиреоз при вагітності явище досить рідкісне, оскільки одним з наслідків захворювання є розвиток безпліддя. Але в деяких випадках жінкам вдається завагітніти, особливо якщо проводилося лікування хвороби замісною терапією.
Причинами гіпотиреозу є порушення структури щитовидної залози, незалежно від того, є вони вродженими або з’явилися пізніше. Причинами таких порушень можуть служити:
- гострий дефіцит йоду;
- прийом радіоактивного йоду при лікуванні інших захворювань;
- вроджені патології;
- наявність аутоімунного або післяпологового тиреоїдиту;
- розвиток пухлинних утворень на щитовидній залозі;
- операції з часткового або повного видалення щитовидки.
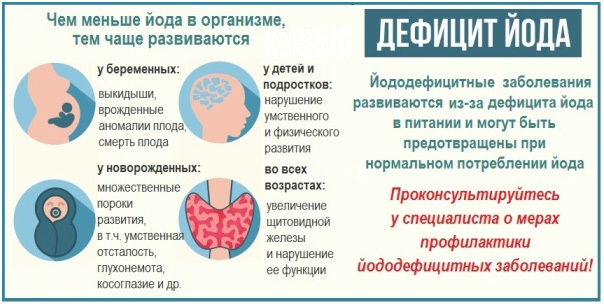
Є ще одна причина виникнення гіпотиреозу, яка пов’язана саме з вагітністю. Справа в тому, що при вагітності відбуваються фізіологічні зміни в організмі жінки, які зачіпають і щитовидну залозу.
При вагітності організм жінки вимагає для свого функціонування більшої кількості тиреоїдних гормонів, і щитовидна залоза забезпечує їх. Але велика вироблення гормонів тягне за собою велику потребу в йоді, в результаті чого виникає нестача йоду.
Ця обставина призводить до прискореного розвитку субклінічного гіпотиреозу.
Субклінічний гіпотиреоз при вагітності
При вагітності розвиток субклінічного гіпотиреозу становить найбільшу небезпеку, як для матері, так і для самої дитини.
Причина небезпеки в можливих наслідках для дитини, оскільки субклінічний гіпотиреоз практично не має яскраво виражених симптомів, а тому вчасно помітити його і провести курс лікування важко.
Єдина можливість точної діагностики субклінічного гіпотиреозу при вагітності полягає в своєчасному проведенні лабораторних аналізів.
Вчасно проведені лабораторні аналізи на предмет наявності субклінічного гіпотиреозу при вагітності підвищують шанс нормального розвитку дитини без негативних наслідків.
Симптоми хвороби проявляються в нудоті, млявості, підвищеної сонності, набряклості шкіри і слабкості, що часто характерно і для здорових жінок при вагітності. Причому подібні симптоми виявлені не виражено. Саме тому лабораторні аналізи на початку вагітності настільки важливі.
Наслідки розвитку субклінічного гіпотиреозу для вагітної полягають в передчасному перериванні вагітності, різних ускладненнях. Наслідки для дитини також важкі, дуже висока ймовірність вродженого гіпотиреозу у останнього, можливо виникнення патології щитовидки.
Що вказує на розвиток гіпотиреозу при вагітності?
Тиреоїдні гормони використовуються більшістю тканин організму, відповідно і симптоматика хвороби різноманітна і дуже залежить від системності їх нестачі і тривалості захворювання.
Оскільки гормонів не вистачає всім тканинам, то і обмінні процеси в останніх починають сповільнюватися.
Як наслідок, вагітні гіпотиреоз жінки починають відчувати млявість, сонливість, виконання звичних видів робіт стає занадто стомлюючим, з’являється апатія. Це ті симптоми, які пов’язані з самопочуттям хворого.
Гіпотиреоз впливає і на імунну систему організму, як наслідок, вагітні жінки більш схильні до захворювань інфекційного, простудного характеру.
Крім погіршення самопочуття у хворого спостерігається сухість шкіри, випадання волосся, ламкість нігтів, оскільки ці тканини першими відчувають все наслідки нестачі.
Страждають і внутрішні органи, у хворих спостерігаються запори. Порушення обмінних процесів призводить до поступового збільшення маси тіла.
Недолік гормонів призводить і до зменшення енергії, що виробляється організмом, ознакою цього є стійке зниження температури тіла.
Порушення обміну речовин також призводить до набряків тканин, що в свою чергу веде до виникнення головного болю, болю в суглобах. Це повязано з тим, що набряклі тканини здавлюють нервові закінчення, звідси і біль.
діагностика захворювання
Можливості діагностики гіпотиреозу на перших стадіях утруднене розмитістю симптоматики хвороби і її різноманітністю, а діагностика хвороби у вагітної складна подвійно.
Всі симптоми захворювання можна спостерігати і у здорової жінки, оскільки вони характерні для вагітності.
Тому найбільшу важливість набувають дані лабораторних аналізів в сукупності з даними фізикального та інструментального дослідження.
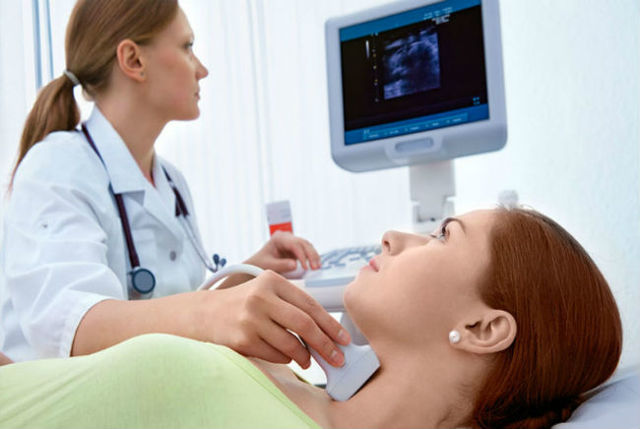 ЕКГ, УЗД щитовидки і серця – допомагають визначити стан щитовидної залози
ЕКГ, УЗД щитовидки і серця – допомагають визначити стан щитовидної залози
- В першу чергу лікарем складається анамнез хворої, в якому збираються дані про хвороби щитовидної залози, можливих хірургічних втручаннях, методах її лікування, а також наявності хвороби у родичів.
- При фізикальному дослідженні проводиться візуальний огляд хворого, вимірюється стан щитовидки і загального стану організму.
При лабораторному обстеженні найбільш важливим є гормональний аналіз, саме він дає найбільш точні результати стану і кількісного співвідношення гормонів в організмі. Крім цього, проводяться такі аналізи:
- аналіз кількості йоду, зв’язаного з білками;
- аналіз згортання крові;
- аналіз біохімічного складу крові;
- клінічний аналіз.
Інструментальні дослідження проводяться у вигляді ЕКГ, УЗД щитовидки і серця. Останні дають можливість виключити наявність інших захворювань зі схожими симптомами і визначити стан структури щитовидної залози.
Як проводиться лікування?
Основна мета лікування гіпотиреозу при вагітності – усунення наслідків для дитини. Якщо хвороба виявлена на першій стадії вагітності, рекомендується переривання.
При неможливості переривання або при бажанні зберегти дитину проводиться замісна терапія, мета якої компенсувати гіпотиреоз.
Замісна терапія є основним видом лікування, інші, безмедикаментозні методи не використовуються.
Для того, щоб дитина нормально розвивався, особливо на перших стадіях вагітності, коли у плода ще не розвинена щитовидна залоза, необхідно підібрати точну дозу тиреоїдних гормонів. Поточний рівень L-тироксину і ТТГ встановлюється за допомогою гормональних аналізів. Підбирається така доза L-тироксину, щоб досягти загального показника 50 мкг на день.
Корекція дози і контроль рівня гормонів проводиться кожні два місяці. При своєчасному виявленні гіпотиреозу у вагітної і адекватному лікуванні негативні наслідки для дитини відсутні.
Гіпотиреоз і вагітність
Не секрет, що вагітність є випробуванням для жіночого організму: в цей період все системи органів працюють інтенсивніше звичайного. Це стосується і роботи щитовидної залози, яка одна забезпечує гормонами і маму, і дитину, поки у плода не сформується своя ендокринна система.
Хропіння, апное, безсоння або інші проблеми? Звертайтеся в Центр медицини сну на базі Клініки реабілітації в Хамовниках. Ми обов’язково вам допоможемо! Задавайте питання і записуйтеся на консультацію за телефоном: 8 (495) 266-55-35.
Тироксин і трийодтиронін – гормони, необхідні для матері і в буквальному сенсі життєво важливі для зростаючого в утробі малюка. Саме тому стан недостатності гормонів щитовидної залози, зване гіпотиреоз, може внести серйозні негативні корективи в перебіг вагітності, в здоров’я дитини і його мами.
Гіпотиреоз під час вагітності: причини
 Серед вагітних жінок гіпотиреоз зустрічається дуже часто – він є у кожної 10 жінки. У той же час тільки в однієї з 10 жінок він має клінічні прояви. У решти гіпотиреоз протікає приховано, навіть коли сама вагітна про нього не здогадується.
Серед вагітних жінок гіпотиреоз зустрічається дуже часто – він є у кожної 10 жінки. У той же час тільки в однієї з 10 жінок він має клінічні прояви. У решти гіпотиреоз протікає приховано, навіть коли сама вагітна про нього не здогадується.
Серед українців щонайменше 35% відчувають дефіцит йоду, а в деяких регіонах, таких як Красноярський край, Республіки Саха, Бурятія, Тува, Пермська область йододефіцит виявляється у 80% населення. Під час вагітності щитовидна залоза починає працювати на 30-50% ефективніше, і при цьому зростає потреба в йоді. Якщо її не задовольнити, розвивається відносний гіпотиреоз.
Приблизно у 10% вагітних жінок при обстеженні виявляються антитіла до власної щитовидній залозі, що говорить про наявність у них приховано протікає аутоімунного тиреоїдиту. Він призводить до поступового руйнування клітин залози і зниження синтезу гормонів.
Навіть якщо у таких жінок поза вагітністю рівень тироксину і трийодтироніну залишався нормальним, протягом виношування дитини на тлі збільшеної потреби в синтезі гормонів щитовидна залоза не справляється з цим завданням, і дуже часто розвивається гіпотиреоз вагітних.
Третьою причиною виникнення гіпотиреозу є перенесені операції з приводу захворювань щитовидної залози. При висічення тканини щитовидної залози зменшується кількість функціонуючих клітин. Це провокує розвиток недостатності, яка проявляється або посилюється в умовах підвищеної потреби в гормонах під час вагітності.
З 100 жінок з гіпотиреозом у 6-7 виявляється вроджений гіпотиреоз. Як правило, він викликається точкової генною мутацією, яка зазвичай не передається у спадок.
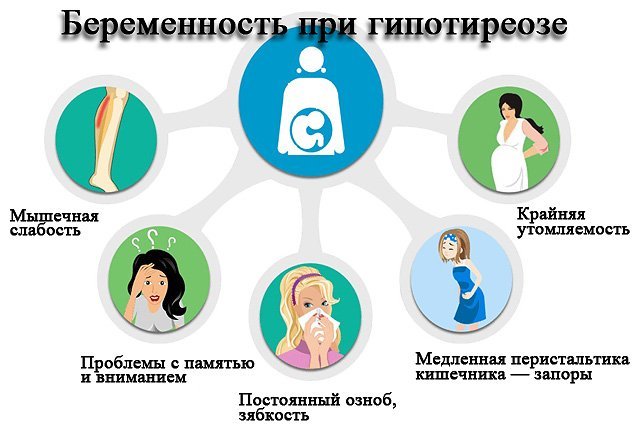
Гіпотиреоз і вагітність: симптоми
У 90% випадків гіпотиреоз вагітних протікає безсимптомно. В інших 10% жінка скаржиться на невмотивовану втому, занепад сил, сонливість, складності з концентрацією уваги і запам’ятовуванням, пригніченість.
Можуть почати випадати волосся, шкіра стає сухою і лущиться, шаруються і ламаються нігті, нігтьові пластинки стають нерівними. Часом змінюється голос – він стає хриплим, грубим. Закладає ніс, іноді знижується слух.
Характерною ознакою гіпотиреозу є набряки. Найбільше вони виражені в області століття, на обличчі, менше – на руках і ногах. Вагітні з гіпотиреозом значно набирають у вазі. Виникає хропіння, який часто ускладнюється синдромом сонного апное.
У вагітних з гіпотиреозом високий ризик розвитку ускладнень. У першому триместрі вагітності іноді виникають мимовільні аборти. Багато жінок переживають важкий токсикоз.
Протягом всієї вагітності епізодично виникають загрози викидня. На пізньому терміні нерідко буває гестоз. Дуже багато вагітних з гіпотиреозом мають залізодефіцитну анемію.
Після пологів у цих жінок в 8 разів частіше зустрічаються ускладнення у вигляді маткової кровотечі.
Гіпотиреоз і вагітність. Наслідки для дитини
Вплив гіпотиреозу на плід серйозно: як уже говорилося, на ранніх термінах дитина може загинути в утробі. Також плід може страждати від гіпоксії, так як при гіпотиреозі в 70% випадків розвивається фетоплацентарна недостатність. Вона ж призводить до народження маловагих дітей.
Плід у жінки з гіпотиреозом частіше відчуває кисневе голодування під час пологів, а у матері зустрічається слабкість родової діяльності, тому з великою ймовірністю можлива поява ускладнень під час пологів. Діти, народжені від матерів з гіпотиреозом, дуже вразливі до інфекційними захворюваннями. Крім того, всі вони і самі знаходяться в групі ризику по гіпотиреозу.
Гіпотиреоз і вагітність: діагностика
 Акушери-гінекологи і терапевти, які проводять огляд вагітних, повинні бути завжди насторожені щодо гіпотиреозу. При підозрі на захворювання проводиться гормональний тест, в якому визначаються Т4 (гормон щитовидної залози) і ТТГ (гормон гіпофіза, який контролює вироблення Т4). Якщо рівень Т4 знижений, а ТТГ підвищений, очевидний діагноз первинного гіпотиреозу. Це означає, що стан спровоковано саме захворюванням щитовидної залози. Якщо ТТГ нормальний або нижче норми, а Т4 теж знижений, має місце гіпотиреоз центрального генезу, при якому порушена робота гіпофіза або гіпоталамуса.
Акушери-гінекологи і терапевти, які проводять огляд вагітних, повинні бути завжди насторожені щодо гіпотиреозу. При підозрі на захворювання проводиться гормональний тест, в якому визначаються Т4 (гормон щитовидної залози) і ТТГ (гормон гіпофіза, який контролює вироблення Т4). Якщо рівень Т4 знижений, а ТТГ підвищений, очевидний діагноз первинного гіпотиреозу. Це означає, що стан спровоковано саме захворюванням щитовидної залози. Якщо ТТГ нормальний або нижче норми, а Т4 теж знижений, має місце гіпотиреоз центрального генезу, при якому порушена робота гіпофіза або гіпоталамуса.
Якщо при скринінгу були виявлені зміни, характерні для первинного гіпотиреозу, буде потрібно додатково провести аналіз крові на антитіла до щитовидної залози (тиреоїдної пероксидази). Якщо він позитивний, проблема криється в пошкодженні клітин залози власними антитілами (аутоімунний тиреоїдит Хашимото).
Гіпотиреоз у вагітних: лікування
По-перше, необхідно встановити, чим викликана стан: нестачею йоду або ураженням залоз внутрішньої секреції. У будь-якому випадку пацієнткам з гіпотиреозом показаний прийом калію йодиду. Якщо причина гіпотиреозу криється в патології щитовидної залози або гіпофіза, потрібно замісна терапія препаратами щитовидної залози. Найчастіше призначається левотироксин натрію.
профілактика гіпотиреозу
Для профілактики гіпотиреозу кожна жінка, яка планує дитину, повинна зробити наступне:
- почати прийом препаратів йоду (йодиду калію). Безпечної дозуванням вважається 200 мкг / добу;
- здати аналізи крові на: Т4, ТТГ, антитіла до тиреоїдної пероксидази, щоб виключити гіпотиреоз.
Пам’ятайте, що у 10% жінок є гіпотиреоїдний стан. З компенсованим гіпотиреозом вагітніти можна, ризик для матері і плоду в цьому випадку не вище, ніж для жінок з нормальною функцією щитовидної залози. В інших же випадках планування дитини варто відкласти – це небезпечно. Саме тому так важливо вчасно виявити проблему і підібрати лікування ще до вагітності.
Гіпотиреоз вагітних і порушення сну
 Гіпотиреоз при вагітності призводить до надмірного набору ваги, розвитку тканинних набряків. Все це викликає хропіння і синдром обструктивного апное сну, при якому виникають тривалі затримки дихання уві сні і кисневе голодування організму. Гіпотиреоз сам по собі є серйозною небезпекою для матері і плоду, а в поєднанні з синдромом апное він може призводити до ще більш несприятливих наслідків.
Гіпотиреоз при вагітності призводить до надмірного набору ваги, розвитку тканинних набряків. Все це викликає хропіння і синдром обструктивного апное сну, при якому виникають тривалі затримки дихання уві сні і кисневе голодування організму. Гіпотиреоз сам по собі є серйозною небезпекою для матері і плоду, а в поєднанні з синдромом апное він може призводити до ще більш несприятливих наслідків.
Розлади сну неминуче позначаються на стані вагітної жінки і плоду. Саме тому при появі навіть недовго розлади сну слід якомога швидше звернутися за медичною допомогою.
Отримати її можна в Центрі медицини сну на базі Клініки реабілітації в Хамовниках, де працює професійний колектив лікарів-сомнологи. При необхідності на консультацію до відділення запрошуються сторонні фахівці, в тому числі лікарі-ендокринологи.
Завдяки такому підходу до проблеми вдається оперативно визначити причини поганого самопочуття, усунути порушення сну і швидко вжити заходів для відновлення здоров’я вагітної жінки.
Гіпотиреоз при вагітності
Гіпотиреоз – захворювання, яке обумовлено зниженою функцією щитовидної залози і, як наслідок, зменшенням вмісту тіреодних гормонів в крові.
Захворювання виникає у 1,5-2% вагітних жінок. Рідкість пояснюється тим, що при нелеченом гіпотиреозі існує великий ризик розвитку безпліддя. Патологія може довго не виявлятися, так як їй властиво поступовий розвиток і тривала прихованість симптомів, які можна сплутати з перевтомою, вагітністю або іншими захворюваннями.
Види і причини розвитку
Гіпотиреоз буває первинний (99% випадків) і вторинний (1%). Перший виникає через зниження вироблення гормонів щитовидної залози, яке викликає зменшення її функціональності. Причиною первинного гіпотиреозу є порушення в самій залозі, а вторинного – ураження гіпофіза або гіпоталамуса.
Первинний гіпотиреоз ділиться на субклінічний і маніфестний. Субклінічним називають, коли рівень ТТГ (тиреотропний гормон) збільшено в крові, а Т4 (тироксин) в нормі. При маніфестному – ТТГ збільшений, а Т4 знижений.
Норми гормонів в крові:
- тиреотропний гормон (ТТГ): 0,4-4 мМО / мл; при вагітності: 0,1-3,0 мМО / мл;
- тироксин вільний (Т4): 9,0-19,0 пмоль / л; при вагітності: 7,6-18,6 пмоль / л;
- трийодтиронін вільний (Т3): – 2,6-5,6 пмоль / л; при вагітності: 2,2-5,1 пмоль / л.
Також гіпотиреоз ділиться на вроджений і набутий.
Причини розвитку гіпотиреозу:
- вроджені вади і аномалії щитовидної залози;
- захворювання, лікування яких може привести до йододефіциту (дифузний токсичний зоб);
- тиреоїдити (аутоімунний, післяпологовий) – запалення щитовидної залози;
- тіреоідектомія (операція з видалення щитовидної залози);
- пухлини щитовидної залози;
- дефіцит вживання йоду (з продуктами або аптечними препаратами);
- вроджений гіпотиреоз;
- опромінення щитовидної залози або лікування радіоактивним йодом.
симптоми гіпотиреозу
При гіпотиреозі в організмі сповільнюється працездатність деяких систем внаслідок нестачі тиреоїдних гормонів, що виробляються щитовидною залозою. Тяжкість захворювання залежить від ступеня і тривалості патології. Симптоми можуть проявлятися як окремо, так і в комплексі. До них відносяться:
- забудькуватість;
- зниження уваги;
- випадання і ламкість волосся;
- грубий голос (може з’явитися нічне хропіння внаслідок набряку язика і гортані);
- судомні скорочення м’язів;
- набряк шкіри;
- загальна слабкість (навіть вранці);
- болю в суглобах;
- депресії;
- зниження працездатності;
- підвищення маси тіла;
- зменшення частоти дихання і пульсу (один з найбільш серйозних симптомів, частота серцевих скорочень може бути менше 60 уд / хв);
- сухість шкіри;
- зниження температури тіла (від цього виникає почуття зябкости);
- оніміння в руках (за рахунок здавлення нервових закінчень набряками тканин в області зап’ястя);
- порушення зору, слуху, дзвін у вухах (через набряк тканин уражаються органи почуттів).
Специфіка гіпотиреозу при вагітності
У вагітних з гіпотиреозом є одна особливість. З розвитком вагітності симптоми можуть зменшуватися. Це обумовлено збільшенням активності щитовидної залози плода і надходженням його гормонів до матері в якості компенсації.
При слабкому впливі тиреоїдних гормонів на імунну систему, з’являється схильність до частих інфекцій.
Для того щоб симптоми не розвивалися далі, необхідно негайно звернутися до лікаря, здати всі необхідні аналізи і почати лікування якомога раніше.
діагностика
Спочатку лікарю необхідно повідомити чи є спадкова схильність і чи були операції на щитовидній залозі.
Найефективніший метод діагностики гіпотиреозу – визначення рівня ТТГ в крові. Підвищений рівень гормону вказує на низьку функцію щитовидної залози, тобто гіпотиреоз, а знижений – на тиреотоксикоз.
Додаткові лабораторні дослідження:
- біохімічний і клінічний аналіз крові;
- визначення згортання крові в кожному триместрі;
- визначення білковозв’язаного йоду в крові.
Інструментальні дослідження:
- УЗД щитовидної залози. Визначається її обсяг (в нормі не більше 18 мл) і розміри. При придбаному гіпотиреозі розміри можуть бути і нормальними, а при вродженому – збільшені або зменшені.
- ЕКГ.
- УЗД серця.
Важливо! З 1992 року в України проводять в обов’язковому порядку скринінг новонароджених на гіпотиреоз. Рівень ТТГ в крові визначають на 5 день життя дитини, у дітей з малою масою тіла або низькою оцінкою за шкалою Апгар – на 8-10 день. 20 мМО / л вважається нормою.
Якщо значення вище, необхідно зробити повторне обстеження, так як це може бути пов’язано з наявністю фізіологічного гіпотиреозу новонароджених. Також проводиться УЗД щитовидної залози. При природженому гіпотиреозі призначається замісна терапія протягом першого року життя.
Диференціальна діагностика
Первинний або вторинний гіпотиреоз визначають до вагітності. Вводиться внутрішньовенно 500 мкг ТРГ (тіроліберін – гормон гіпоталамуса), якщо при цьому в крові ТТГ підвищується незначно або залишається в нормі, то це говорить про вторинному гіпотиреозі. Також до вагітності необхідно виключити анемію, набряки, туговухість, алопецію (облисіння, патологічне випадання волосся) і ін.
Гіпотиреоз також необхідно диференціювати з ішемічною хворобою серця:
- при гіпотиреозі відзначається брадикардія (низький серцевий ритм), а при хворобі серця – тахікардія (підвищений ритм серця);
- якщо натиснути на набряки і сліду не залишиться, це говорить про гіпотиреозі;
- є відмінності в даних ЕКГ.
Лікування гіпотиреозу при вагітності
Лікуванням гіпотиреозу під час вагітності займається лікар-ендокринолог спільно з акушером.
У першому триместрі в обов’язковому порядку проводиться пренатальна (допологова) діагностика можливих порушень у плоду. При некомпенсованому гіпотиреозі показано переривання вагітності за медичними показаннями.
Але якщо жінка хоче продовжити виношування дитини, то показана замісна терапія левотироксином натрію (L-тироксин).
Компенсований гіпотиреоз (при стійкій нормалізації рівня ТТГ) не може виступати в протипоказанням до вагітності, проводиться таке ж лікування.
До вагітності замісна терапія L-тироксином становить 50-100 мкг / добу.
Після її настання дозу збільшують на 50 мкг, ніякого ризику передозування при цьому немає, навпаки, зменшується рівень гормонів щитовидної залози в крові у плода.
Іноді трапляється, що у деяких вагітних з 20 тижнів після гормонального дослідження з’являється необхідність у збільшенні дози. ТТГ при замісної терапії повинен бути нижче 1,5-2 мМО / л.
Левотироксин натрію випускається в таблетках по 50 і 100 мкг (наприклад, Еутірокс). Препарат приймають в ранкові години за півгодини до їжі, якщо є токсикоз, то приймати краще в більш пізній час.
При гіпотиреозі вироблення гормонів щитовидною залозою не відновлюється, тому замісну терапію доводиться підтримувати постійно, протягом усього життя.
розродження
Багато вагітних з гіпотиреозом на тлі повної компенсації народжують в термін і без ускладнень. Кесарів розтин проводиться тільки за акушерськими показаннями.
При гіпотиреозі іноді трапляється таке ускладнення під час пологів, як слабка пологова діяльність. Розродження в цьому випадку може бути як через природні шляхи, так і за допомогою кесаревого розтину (залежить від показань).
У післяпологовому періоді є ризик кровотеч, тому необхідна профілактика (введення препаратів, які знижують матку).
Можливі ускладнення гіпотиреозу для матері і плоду
Існує ризик розвитку вродженого гіпотиреозу у плода. Якщо захворювання вчасно виявити, то воно легко піддається корекції за допомогою замісної терапії.
Можливі ускладнення:
- невиношування вагітності (30-35%);
- гестоз;
- слабка пологова діяльність;
- кровотечі в післяпологовому періоді.
Можливі ускладнення некомпенсованого гіпотиреозу:
- гіпертензія, прееклампсія (15-20%);
- відшарування плаценти (3%);
- післяпологові кровотечі (4-6%);
- маленька маса тіла плода (10-15%);
- аномалії розвитку плода (3%);
- внутрішньоутробна загибель плода (3-5%).
прогноз
При своєчасному і адекватному лікуванні ризик розвитку ускладнень мінімальний. Для сприятливого перебігу вагітності і розвитку плода обов’язково потрібно замісна терапія протягом усього періоду вагітності. При природженому гіпотиреозі у вагітної необхідна медико-генетична консультація.
Статистичні дані взяті з сайту Федеральної медичної бібліотеки (дисертація: «Кривоногова М. Є., Стан плоду у вагітних з йододефіцитними захворюваннями»)
Гіпотиреоз при вагітності
причини
За статистикою гіпотиреоз зустрічається у 0,5-2% всіх людей на планеті. У жінок патологія виявляється значно частіше, ніж у чоловіків. Під час вагітності частка гіпотиреозу становить не більше 2%. Захворювання часто виявляється на пізніх стадіях. У 10% жінок патологія протікає безсимптомно.
Виділяють дві форми гіпотиреозу: первинний і вторинний. Первинний гіпотиреоз виникає при ураженні щитовидної залози, вторинний – при порушенні синтезу гормонів гіпофіза і гіпоталамуса. Форму патології можна з’ясувати тільки після повного обстеження пацієнтки.
Первинний гіпотиреоз буває вродженим і набутим. Виділяють кілька причин розвитку такої патології:
- вроджений дефект синтезу гормонів щитовидної залози;
- недостатність йоду;
- захворювання щитовидної залози (аутоімунний тиреоїдит та ін.);
- стан після операції на щитовидній залозі;
- іонізуюче випромінювання.
Вторинний гіпотиреоз обумовлений неадекватною виробленням гормонів гіпофіза (ТТГ – тиреотропний гормон) і гіпоталамуса (тиреотропин-рилізинг гормон). Пошкодження на рівні головного мозку призводить до надмірного синтезу зазначених гормонів і розвитку всіх симптомів патології.
механізми розвитку
Під час вагітності причиною гіпотиреозу найчастіше стає аутоімунне ураження щитовидної залози. При цьому стані відбувається руйнування клітин органу, що порушує синтез гормонів і призводить до їх дефіциту. Інші причини патології у вагітних жінок зустрічаються досить рідко.
В очікуванні малюка можливий розвиток гіпотиреозу на тлі вираженої нестачі йоду. Така проблема особливо актуальна для жителів деяких регіонів з природною нестачею в грунті цього елемента.
Йдеться перш за все про високогірних районах і рівнинах, віддалених від морського узбережжя.
До числа йододефіцитних регіонів в України відноситься велика частина Уралу і Сибіру, деякі райони в центральній частині країни, а також Київ і Київська область.
Вагітність – час, коли виникає підвищена потреба в гормонах щитовидної залози.
У першій половині вагітності відбувається посилене вироблення ХГЧ (хоріонічного гонадотропіну людини), що призводить до фізіологічного зниження рівня ТТГ і збільшення синтезу тиреоїдних гормонів.
Після 20 тижнів концентрація гормонів щитовидної залози зменшується і підтримується на досить низькому рівні до самих пологів.
Дефіцит йоду – ще одна серйозна проблема, яка чатує на жінку під час вагітності. В очікуванні малюка потреба в цьому з’єднанні значно збільшується.
З одного боку, більше йоду потрібно на адекватний розвиток плода. З іншого, під час вагітності посилюється виведення цього елементу з сечею.
Брак йоду може призвести до розвитку гіпотиреозу, переривання вагітності і виникнення інших серйозних ускладнень.
Гіпотиреоз і зачаття дитини
Гіпотиреоз – одна з найчастіших причин безпліддя у молодих жінок. Значна нестача гормонів щитовидної залози гальмує функціонування яєчників.
Відбувається затримка дозрівання фолікулів, порушується овуляція і формування жовтого тіла. Зачаття дитини при таких умовах стає неможливим.
Проблеми на цьому етапі також можуть бути пов’язані з супутньою гіперпролактинемією (надлишкової виробленням гормону пролактину в гіпофізі).
Навіть якщо зачаття дитини проходить успішно, ймовірність успішного розвитку вагітності на тлі вираженого гіпотиреозу вкрай низька. Перші 8 тижнів розвиток ембріона відбувається під впливом материнських гормонів щитовидної залози. При значної нестачі цих гормонів зачаття і виношування дитини не можливо.
симптоми
Щитовидна залоза – орган, що впливає на роботу всього жіночого організму. Рецептори до тиреоїдних гормонів знаходяться практично у всіх тканинах, чим і пояснюється різноманітність клінічних ознак гіпотиреозу. Виразність симптомів буде залежати від рівня гормонів в крові, а також від тривалості захворювання.
Типові симптоми гіпотиреозу:
- слабкість і млявість;
- зниження працездатності;
- швидка стомлюваність;
- сонливість;
- повільність, загальмованість;
- апатія;
- погіршення уваги і пам’яті;
- зниження слуху, дзвін у вухах;
- головні болі;
- болю в м’язах і суглобах;
- сухість шкіри;
- ламкість нігтів і волосся;
- тривалі закрепи.
Чи можлива нормальна вагітність при гіпотиреозі?
Гіпотиреоз – синдром, обумовлений стійкою нестачею гормонів щитовидної залози. Зустрічальність патології серед жінок, які виношують дитину, досягає 2%. Вагітність при гіпотиреозі вимагає уважного лікарського спостереження, тому що відсутність корекції даного стану загрожує негативним впливом на плід.
Щитовидна залоза – частина ендокринної системи, що надає пряме або опосередковане дію практично на всі системи організму. З цієї причини важливо знати, чим може бути небезпечний гіпотиреоз при вагітності. Щоб зрозуміти механізм розвитку недостатності гормонів щитовидної залози, слід розглянути його причини.
причини
Залежно від фактора, що викликав зниження рівня тиреоїдних гормонів, розрізняють кілька видів гіпотиреозу.
Серед них:
- Первинний.
- Вторинний.
- Третинний.
- Периферичний.
Первинний гіпотиреоз
Становить 95% від усіх форм гіпотиреозу. Викликаний безпосереднім ураженням щитовидної залози. Найчастіше мова йде про пошкодження тканини органу або його функціональної недостатності.
До цього можуть призвести:
- Аутоімунний тиреоідит. Являє собою запальне захворювання щитовидної залози. Аутоімунний гіпотиреоз нерідко зустрічається при вагітності.
- Наслідки хірургічного лікування. Гіпотиреоз може розвинутися після видалення всієї щитовидної залози, або її частини.
- Аномалії розвитку. Йдеться про агенезії (природженому відсутності) і дисгенезії (ваді формування) щитовидної залози.
- Інфекційні захворювання. Нерідко до запалення призводять ускладнення ГРВІ.
- Лікування радіоактивним йодом. Використовується в боротьбі зі злоякісними новоутвореннями.
- Минущий гіпотиреоз. Іноді розвивається внаслідок післяпологового тиреоїдиту.
Інший первинний гіпотиреоз зустрічається при вагітності не так часто і обумовлений розладом синтезу тиреоїдних гормонів.
причини:
- Надходження в організм тиреотропного токсинів, застосування деяких медикаментів.
- Вроджене порушення синтетичної функції щитовидної залози.
- Важкий дефіцит або надмірний вміст йоду в організмі (з цієї причини Йодомарин при встановленому гіпотиреозі під час вагітності рекомендується приймати тільки з дозволу лікаря).
вторинний гіпотиреоз
Синдром викликаний ураженням гіпофіза. Передня частка цієї ендокринної залози, розташованої головному мозку, секретує тиреотропний гормон. ТТГ виступає в якості стимулятора роботи щитовидної залози. Придушення діяльності гіпофіза провокує зниження вироблення тиреоїдних гормонів.
третинний гіпотиреоз
Патологія обумовлена порушенням роботи ще однієї частини ендокринної системи – гіпоталамуса, також знаходиться в головному мозку. Даний нервовий центр має стимулюючий вплив на секрецію ТТГ гіпофіза за допомогою виділення тиреотропин-рилізинг гормону. Переважна вплив на гіпоталамус здатне привести до недостатності роботи щитовидної залози.
Такий гіпотиреоз під час вагітності вимагає уважного обстеження, так як може бути одним з вторинних ознак серйозного ураження мозкових структур. Первинний і вторинний дефіцит тиреоїдних гормонів називають центральним гіпотиреоз.
периферичний гіпотиреоз
Надзвичайно рідкісні випадки цього різновиду синдрому зазвичай фіксуються у вигляді сімейних форм.
Вагітність при розглянутому вродженому гіпотиреозі повинна бути запланованою і вестися під уважним ендокринологічним наглядом.
Периферичний гіпотиреоз обумовлений зниженою чутливістю тканин організму до тиреоїдних гормонів. При цьому спостерігається відсутність грубих порушень в роботі щитовидної залози, гіпоталамуса і гіпофіза.
симптоми
Клінічний перебіг гіпотиреозу безпосередньо залежить від тривалості і вираженості дефіциту тиреоїдних гормонів. Нерідко патологія протікає приховано. Так, субклінічний гіпотиреоз не викликає скарг під час вагітності і після пологів.
Гормональні порушення середнього та тяжкого ступеня проявляються у вигляді «масок» різних захворювань. Наприклад, про наслідки некомпенсованого гіпотиреозу можна говорити при виникненні аритмії, насправді не пов’язаної з первинним ураженням серця.
Синдроми гіпотиреозу:
- Гіпотермічна-обмінний . Включає в себе ожиріння і зниження температури тіла. Перший симптом, який супроводжує гестаційний гіпотиреоз (недолік тиреоїдних гормонів при вагітності), нерідко сприймається як фізіологічне збільшення маси організму при виношуванні. Порушення жирового обміну призводить до підвищення рівня холестерину.
- Синдром ураження нервової системи . Гіпотиреоз при вагітності часто супроводжують симптоми, які можна переплутати з ознаками гестаційної енцефалопатії – станом, викликаним оборотної гормональною перебудовою жіночого організму. Майбутню маму можуть турбувати зниження пам’яті, сонливість, деяка загальмованість, іноді чергується з панічними атаками.
- Анемічний синдром . Виникають ознаки залізодефіциту і нестачі вітаміну B. Іноді діагноз «гіпотиреоз» упускається, тому що симптоми у жінок нагадують анемію при нормальній вагітності.
- Синдром ураження серцево-судинної системи . На ранніх етапах проявляється у формі брадикардії (зниження ЧСС нижче 60 ударів в хвилину). Типовий гіпотиреоз супроводжується артеріальною гіпотонією. При важких гормональних порушеннях з’являються ознаки серцевої недостатності.
- Синдром ураження травної системи . У пацієнтки знижується апетит, з’являються ознаки збільшення печінки. Запор, причиною якого став гіпотиреоз, при вагітності списується на здавлювання зростаючою маткою кишечника.
- Синдром ектодермальних порушень з гіпотиреоїдний Дермопатія . Спостерігається набряк обличчя, кінцівок, області навколо очей. Волосся стає ламким, випадають (аж до формування ділянок облисіння).
- Обструктивної-гіпоксеміческіе синдром . Виявляється у вигляді апное (короткочасної зупинки дихання) уві сні.
Субклінічний гіпотиреоз при вагітності
Є найбільш підступною формою гормонального порушення. Субклінічний гіпотиреоз не турбує жінку при вагітності, тому його наслідки можуть бути серйозними через пізню діагностику. Посилення порушень гормонального фону, в кінці кінців, призведе до появи клінічної симптоматики, але вона є неспецифічної.
Виявити субклінічний гіпотиреоз при вагітності можна за допомогою лабораторних аналізів. Головною ознакою служить підвищення ТТГ на тлі нормального рівня загального Т4 (тетрайодтіроксіна). Це пояснюється компенсаторною стимуляцією щитовидної залози гіпоталамо-гіпофізарної системою.
Субклінічний гіпотиреоз – це не привід для паніки при вагітності: наслідки для дитини, яка народилася на його тлі, як правило, не є жізнеугрожающімі. У 55% випадків на світ з’являється відносно здоровий новонароджений. Проблеми можуть проявитися відстрочено, наприклад, у вигляді зниженого імунітету.
аутоімунний гіпотиреоз
Запальне ураження щитовидної залози нерідко зустрічається серед жінок, які виношують плід. До групи ризику входять і ті, хто знаходиться в ранньому післяпологовому періоді. Відносно висока частота пояснюється носительством антитіл до власних тканин щитовидної залози серед 10-20% вагітних.
Аутоімунний тиреоїдит, що запускається аутоантителами, викликає гіпотиреоз, здатний порушити вагітність і, за відсутності належного лікування, негативно вплинути на майбутню дитину.
Захворювання протікає в гіпертрофічною і атрофической формі.
У першому випадку мова йде про компенсаторному збільшенні розмірів щитовидної залози, у другому – про заміну уражених ділянок на сполучну тканину.
Планування вагітності при гіпотиреозі
Наявність гіпотиреозу не повинні випустити з уваги при плануванні вагітності. Виражений дефіцит тиреоїдних гормонів може стати причиною безпліддя. Лікування раніше встановленого гіпотиреозу необхідно проводити завчасно: вагітність, навіть якщо вона наступила, ризикує закінчитися спонтанним абортом або важкими порушеннями в розвитку плоду.
Жінкам, які раніше не страждали на гіпотиреоз, також рекомендується перевіряти стан щитовидної залози під час планування вагітності. Це пояснюється можливістю зачати дитину при субклінічній формі патології. Якщо не визначити гормональний дисбаланс до вагітності, то з’явилися пізніше ознаки гіпотиреозу можуть залишитися непоміченими при виношуванні.

Наслідки для вагітної жінки і дитини
Дефіцит тиреоїдних гормонів може справити негативний действіекак на майбутню матір, так і на виношуваний плід. Патологія представляє особливу небезпеку в I триместрі, коли відбувається закладка органів і систем ембріона.
Некомпенсований гіпотиреоз при вагітності здатний викликати серйозні наслідки для дитини :
- Низька маса тіла при народженні.
- Відставання в фізичному і розумовому розвитку.
- Аномалії будови.
- Вроджений гіпотиреоз.
Важкий гіпотиреоз чинить негативний вплив на вагітність і може бути небезпечний для жінки. Посилення патології пояснюється використанням материнських тиреоїдних гормонів плодом в першій половині вагітності.
До якого лікаря звернутися при гіпотиреозі під час вагітності?
Ведення всього періоду вагітності при гіпотиреозі здійснюється під спільним наглядом лікаря ендокринолога і акушера-гінеколога.
Перший фахівець здійснює корекцію гормонального дисбалансу і контроль отриманих результатів, а другий проводить допологову діагностику можливих порушень у плода та стежить за перебігом виношування.
Це дозволяє мінімізувати можливі ризики, які очікують майбутню маму і її дитини.
лікування
Гіпотиреоз, грамотно скомпенсований під час вагітності, не тягне небезпечні наслідки для дитини і матері. Основу лікування становить замісна гормональна терапія. Як ліки виступають препарати, що містять левотироксин натрію: Еутірокс, L-тироксин, Баготірокс.
Дозування визначається ендокринологом і коливається від 50 до 150 мкг на добу. Препарат приймають вранці за півгодини до прийому їжі. Левотироксин натрію не відновлює функцію щитовидної залози, а лише заміщає її роботу.
Народна терапія
Народних рецептів, що дозволяють отримати левотироксин натрію в домашніх умовах, не існує. Вагітність, що протікає при гіпотиреозі щитовидної залози, вимагає особливої обережності і не терпить самолікування. Прийом будь-якого препарату повинен бути узгоджений з лікарем.
Велика частина народних рецептів зосереджена на прийомі продуктів, що містять йод. Однак його надмірне надходження в організм може погіршити гіпотиреоз і негативно вплинути на вагітність. До безпечних способів поповнення дефіциту йоду відноситься помірне вживання страв з морської капусти.
Приклади рецептів, опублікованих в інтернет-джерелах, до яких НЕ слід вдаватися:
- Йодний розчин з яблучним оцтом всередину . Цей спосіб не тільки не вилікує гіпотиреоз при вагітності, але і викличе наслідки, небезпечні для життя: по-перше, можна отримати опік, по-друге – отруєння високою дозою йоду.
- Мазь з ялівцю і вершкового масла . Будь-яке зовнішнє вплив на щитовидну залозу небажано. Особливо це стосується випадків, коли в органі виявлені вузли.
Чи існує профілактика?
Специфічні способи профілактики не розроблені. Основні заходи спрямовані на своєчасну корекцію наявних порушень.
Щоб не допустити гіпотиреоз при вагітності і уникнути його можливих ускладнень, слід дотримуватися рекомендацій:
- Контроль рівня гормонів щитовидної залози при плануванні вагітності.
- Прийом йодовмісних препаратів за призначенням лікаря.
- Облік особливостей терапевтичних схем при використанні левотироксина.
- Профілактика інфекційних захворювань, виключення контакту з токсичними речовинами.
Важливо пам’ятати, як сильно гіпотиреоз впливає на вагітність. Недооцінка значущості «маленької» ендокринної залози здатна привести до небезпечних наслідків як для дитини, так і матері. Запорукою нормальної вагітності є своєчасне звернення до ендокринолога і гінеколога, а також виконання їх рекомендацій.