Маткова кровотеча при вагітності – одне з найсерйозніших ускладнень . Воно виникає приблизно у 3% жінок і займає перше місце в структурі причин перинатальної і материнської смертності.
Кров’яні виділення завжди носять патологічний характер і вимагають обов’язкового медичного обстеження жінки. Поява крові з статевих шляхів може бути наслідком патології вагітності або гінекологічних захворювань жінки. Вони несуть загрозу життю не тільки для плода, але і для матері.
Якщо пішла кров на ранньому терміні вагітності, слід негайно зв’язатися з лікарем для консультації або викликати його додому.
При сильній кровотечі потрібно викликати швидку медичну допомогу.
Особливості стану на ранніх термінах
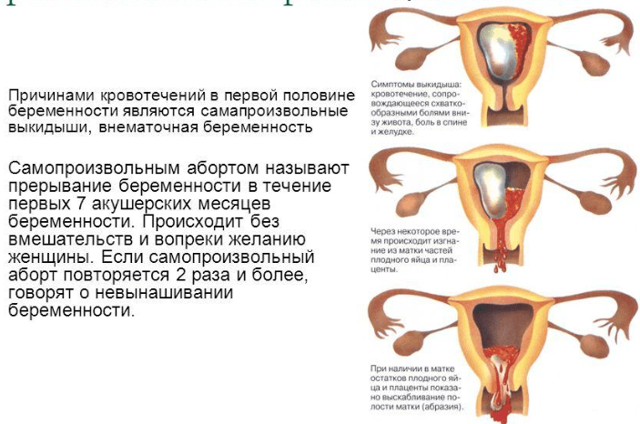
Кров з статевих шляхів в період вагітності вказує на гінекологічні патології, або свідчить про загрозливий або аборті, що почався.
Кров на ранніх термінах гестації має різний характер : консистенцію, кількість або колір:
- Мізерні коричневі плями на нижній білизні з’являються при хронічних цервіцітах, відшарування плодового яйця або його імплантації в порожнину матки, наявності варикозного вузла, що кровоточить при вагітності. Відшарування на ранніх термінах цілком успішно лікується.
- Сильні коричневі виділення зі згустками свідчать про повне аборті.
- Мізерні коричневі виділення іноді зі згустками – симптом позаматкової вагітності.
- Кровотеча червоного кольору відбувається при розриві маткової труби, обумовленому позаматкової вагітністю. Стан вимагає невідкладної медичної допомоги.
- Рясна темна кров з бульбашкового вкрапленнями – симптом міхура занесення. При відсутності медичної допомоги кровотеча з часом посилюється і в результаті проривається при народженні заносу.
Єдине поява крові, яке можна віднести до норми при вагітності – це імплантація заплідненої яйцеклітини в маткову порожнину.
Виникає у деяких вагітних і виражається в краплі коричневого кольору на нижній білизні.
Якщо вийшов згусток крові при вагітності, то це серйозний привід для негайного звернення до гінеколога. Згустки крові при вагітності на ранніх термінах вказують на внутрішньоутробну загибель ембріона або на розвиток плідного яйця в трубі або шийці матки.
Важливе відео на цю тему
причини
За типом виділень можна припустити причину їх появи . Нерясні, що мажуть, коричневі або чорні виділення можуть бути викликані наступними станами:
- Впровадження плодового яйця в стінку матки;
- Загрозливий викидень, спровокований внутрішньоутробної інфекцією, недостатністю прогестерону;
- Ерозія шийки матки;
- Відшарування плодового яйця;
- Передлежання плаценти.
Перераховані вище патології піддаються лікуванню, і при адекватної терапії вагітній жінці вдається зберегти плід і виносити здорового малюка.
Причини рясних кровотеч :
- Позаматкова вагітність;
- Незворотний мимовільний аборт;
- Міхурове занесення;
- Генітальні патології: пухлини шийки матки, розриви варикозних вузлів;
- Вихід залишків плодового яйця після загибелі ембріона.
Особлива увага при появі кровотечі потрібно приділити супутньої симптоматикою .
Загрозливий аборт, відшарування плодового яйця
- Характер виділень: Мізерні, червоно-коричневі, що мажуть
- Супутні симптоми: Переймоподібні болі внизу живота або в області попереку
- Що робити: Заспокоїтися, прийняти горизонтальне положення і максимально розслабитися. Можна прийняти таблетку Но-шпи. Найближчим часом необхідно звернутися в жіночу консультацію.
Аборт в ходу
- Характер виділень: Кровотеча зі згустками
- Супутні симптоми: Посилені болі внизу живота або в попереку
- Що робити: Необхідна екстрена госпіталізація
Ерозія шийки матки
- Характер виділень: Коричневі виділення, що мажуть
- Супутні симптоми: З’являються після статевого акту або гінекологічного огляду
- Що робити: Записатися на консультацію до лікаря
Позаматкова вагітність
- Характер виділень: Тривалі коричневі виділення, що мажуть
- Супутні симптоми: здуття живота, сильні переймоподібні болі в нижній частині живота, блідість шкіри, зниження артеріального тиску
- Що робити: Терміново звернутися в жіночу консультацію
передлежання плаценти
- Характер виділень: Погане кровотеча яскраво-червоного кольору
- Супутні симптоми: Чи не виявляються
- Що робити: Терміново звернутися в жіночу консультацію
Міхурове занесення
- Характер виділень: Темні коричневі виділення з бульбашками
- Супутні симптоми: Симптоми токсикозу
- Що робити: Терміново звернутися в жіночу консультацію
Краплі крові після інтимного контакту зазвичай вказують на гінекологічні патології: кровоточать варикозно розширені вузли матки, ерозію, хронічний цервіцит, поліпи шийки матки, гострі кондиломи.
Проривна кровотеча при вагітності починається не раптово . Зазвичай йому передують тягнуть болі або мізерні кров’янисті виділення. Існує також ряд зовнішніх причин, що провокують кровотеча:
- Статевий контакт з вагінальним оргазмом у жінки. Кров в цьому випадку вказує на гінекологічні захворювання.
- Акт дефекації. Кров’яні виділення можуть бути наслідком геморою вагітних, причому кров виділяється з анального отвору.
- Підняття тягарів, тривале стояння на ногах, переохолодження організму – можуть спровокувати загрозливий викидень.
У перших двох випадках кровотеча не супроводжується супутніми симптомами і самостійно проходить протягом дня.
При почався мимовільному аборті кров починає виділятися на тлі тягнуть оперізують болів і потрібна консультація фахівця.
діагностика
Діагностика кровотечі на ранніх термінах вагітності проводиться лікуючим фахівцем . Використовуються такі методи:
- гінекологічне УЗД;
- аналіз крові на визначення концентрації ХГЛ;
- пальпація матки і її придатків;
- лапароскопія;
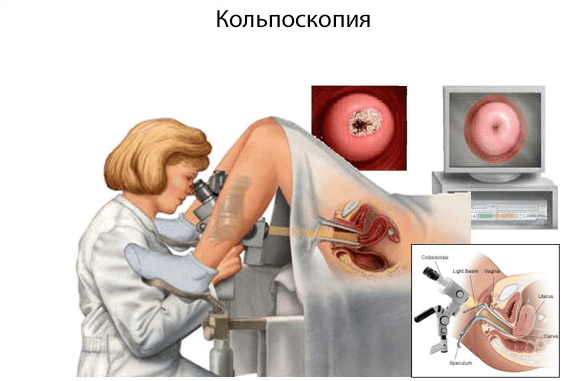
- кольпоскопія;
Читайте так же: Чому може йти кров з вуха?
- гістологічне дослідження маточного виділень;
- мазок на цитологію.
За допомогою ультразвукового дослідження з 100% -ою вірогідністю діагностуються ознаки міхура занесення, відшарування плодового яйця.
При загрозливому аборті має сенс дослідження гормонального фону жінки і визначення у неї в крові антитіл прихованих інфекцій методами ІФА і ПЛР.
Позаматкова трубна вагітність визначається ручним дослідженням. В області придатків пальпується округле ущільнення, при спробі змістити матку жінка відчуває різкий біль. Більш надійним методом є лапароскопія, що визначає дану патологію в 98% випадків.
Завмерла вагітність в перші тижні діагностується за допомогою дослідження крові на концентрацію ХГЧ в динаміці. Після 7-ми тижнів при УЗД можна помітити ознаки загибелі ембріона: невідповідність розмірів заплідненої яйцеклітини терміну гестації, відсутність серцебиття у ембріона.
Гінекологічні хвороби матки та її придатків визначаються при візуальному огляді, за допомогою цитологічного дослідження, кольпоскопії та УЗД.
лікування
 Лікування станів, що супроводжуються кровотечею в першому триместрі вагітності, залежить від причини їх виникнення .
Лікування станів, що супроводжуються кровотечею в першому триместрі вагітності, залежить від причини їх виникнення .
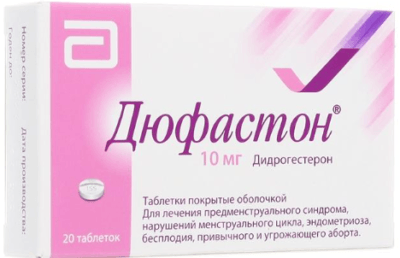
Медикаментозна терапія ефективна при загрозливих аборти. В акушерській практиці активно застосовуються такі препарати:
- Прогестерон, що випускається під торговими назвами «Дюфастон» (синтетичний) і «Утрожестан» (натуральний);
- Спазмолітики – «Но-шпа», «Магне В6», «Папаверина гідрохлорид»;
- Седативні – відвари пустирника і валеріани;
- Коагулянти – «Аскорутин», ін’єкції Етамзилат внутрішньом’язово.
Увага: прийом лікарських препаратів здійснюється строго по лікарським показаннями.
У комплексному лікуванні загрозливого викидня використовуються фізіотерапевтичні методи: ендоназальна гальванізація, голковколювання, електроанальгезія. Лікування мимовільного аборту проводиться комплексно: медикаменти, фізіотерапія, статевий спокій, постільний режим, збалансоване харчування.
Дієта передбачає виключення жирної, солоної і пряної їжі. Необхідно надати вагітній жінці збалансоване меню, яке включає в себе тваринні білки, молочні продукти, складні вуглеводи, свіжі фрукти, овочі. Швидкі вуглеводи і кондитерські вироби максимально обмежуються для профілактики запорів.
Лікування загрозливого викидня народними засобами засноване на прийомі заспокійливих відварів пустирника, валеріани. Корисно вживати чай з ромашкою і листям м’яти перед сном, який також надає розслабляючу дію.
хірургічні методи
Хірургічна операція при кровотечах є необхідною при наступних станах:
- міхурове занесення;
- позаматкова вагітність;
- завмерла вагітність;
- залишки плодових оболонок після викидня.
При хірургічному лікуванні позаматкової вагітності проводять лапароскопію.
Якщо даний стан виявлено на ранніх термінах, то оболонки плодового яйця з ембріоном видаляються з труби, фертильність жінки при цьому зберігається. Якщо ж патологія призводить до розриву маткової труби, то проводять її повне видалення.
При міхурово заметі, вагітності, неповному аборті проводять вискоблювання яйця і його оболонок кюреткой, на ранніх термінах виробляють вакуум-аспірацію. У рідкісних випадках може знадобитися кесарів розтин.
Читайте так же: Дізнаємося про кровотечу під час овуляції
можливі ускладнення
При загрозливому аборті в більшості випадків зберегти ембріон вдається . Вагітній жінці після проведеної терапії показаний щадний режим праці і статевий спокій.
Після проведення хірургічних операцій на матці та її придатках, при загибелі ембріона, міхурово заметі, позаматкової вагітності жінці показано подальше лікування в умовах стаціонару протягом 10-ти днів з проведенням курсу антибіотикотерапії. Відновлення статевого життя дозволяється через 2 тижні після операції.
Планування наступної вагітності можна починати не раніше, ніж через 3 місяці.
Операція на матці при видаленні плодового яйця нічим не відрізняється від штучного аборту і передбачає ряд можливих несприятливих наслідків:
- відкриття кровотеч в процесі операції;
- ушкодження тканин матки;
- травми шийки матки, зрощення шийного каналу.
Після вискоблювання жінка більшою мірою наражається на ризик інфікування патогенними мікроорганізмами.
Антибіотикотерапія, статевий спокій і ретельне дотримання правил гігієни є обов’язковими умовами післяопераційної реабілітації.
прогноз вагітності
При своєчасному зверненні за медичною допомогою загрозливий аборт, спровокований відшаруванням плодового яйця, вельми успішно піддається лікуванню, і вагітність вдається зберегти. Винятки становлять випадки, коли відторгнення плоду відбувається після його внутрішньоутробної загибелі.
Вагітність, обтяжена предлежанием плаценти, переривається у випадках, коли обсяг кровотечі перевищує 250 мл, що становить загрозу для життя жінки.
Вагітна з такими гінекологічними патологіями, як цервіцит і варикозні вузли малого таза, повинна уважно ставитися до свого здоров’я і виконувати вказівки лікаря.
профілактика
 Профілактику можливих ускладнень під час вагітності слід проводити ще на етапі планування – це обстеження організмів обох партнерів на наявність у них прихованих інфекцій і ЗПСШ, запальних процесів сечостатевої системи, ендокринних і гормональних патологій. Жінка на етапі планування повинна дотримуватися здоровий спосіб життя, виключити шкідливі звички і почати приймати вітаміни.
Профілактику можливих ускладнень під час вагітності слід проводити ще на етапі планування – це обстеження організмів обох партнерів на наявність у них прихованих інфекцій і ЗПСШ, запальних процесів сечостатевої системи, ендокринних і гормональних патологій. Жінка на етапі планування повинна дотримуватися здоровий спосіб життя, виключити шкідливі звички і почати приймати вітаміни.
Після встановлення вагітності необхідно на ранніх термінах встати на облік в жіночу консультацію, щоб пройти повне обстеження організму і своєчасно ліквідувати можливі вагінальні інфекції.
При виникненні ускладнень на ранніх термінах (тонус матки, виділення, що мажуть з кров’ю) рекомендується комплексне лікування: постільний режим, гормонотерапія, седативна терапія, дієта і статевий спокій.
Кровотеча при вагітності, що закінчується самовільним викиднем, – найпоширеніше ускладнення в акушерській практиці.
Більше 80% всіх переривань вагітності доводиться на перший триместр. Причини мимовільних викиднів численні: інфекційні, ендокринні, генетичні, імунологічні, анатомічні. Однак найчастіші з них – це урогенітальні інфекції та вплив несприятливих зовнішніх факторів, що свідчить про нездоровому способі життя майбутніх матерів.
Наслідки кровотечі при вагітності та їх профілактика
Кровотеча у жінок в положенні – це тривожний сигнал, який завжди не варто залишати без належної уваги. Даний симптом сигналізує про те, що потрібно якомога швидше звернутися до лікарні за консультацією.

Залежно від причини, яка спровокована кровотеча, наслідки можуть бути також різними. Іноді стан може не становитиме жодної небезпеки, а в деяких випадках наслідки можуть бути дуже навіть небезпечними, і іноді рахунок йде на хвилини.
Далі поговоримо про причини, які можуть викликати такий стан, а також про можливі наслідки.
Причини в першому і другому триместрі
Причин, які здатні викликати прояв кровотечі на даному терміні вагітності, дуже багато.
На ранніх етапах виношування кровотечі проявляються в результаті таких причини:
- Хвороби гінекологічного характеру;
- Кровотеча імплантації;
- Проведений або тільки почався викидень;
- Позаматкова вагітність;
- Вагітність, яка перестала розвиватися, тобто, завмерла вагітність;
Причини в третьому триместрі
На пізніх етапах виношування кровотечі можуть виникати з таких причин:
- Почалася кровотеча з судин майбутньої дитини;
- Стався матковий розрив;
- Раніше відшарування плаценти, яка розташована правильно;
- Плацентарний передлежання.
наслідки
Ризик прояви наслідків після виділень кров’янистого характеру завжди відносний, жоден фахівець не може з упевненістю сказати, виявляться вони або будуть відсутні.
Статистичні дані вказують на те, що у кожної третьої жінки в положенні виявляються кров’янисті виділення під час вагітності.
Приблизно у половини таких пацієнток ніякої небезпеки такі виділення не уявляють, в результаті жінка успішно народжує абсолютно здорового дитинку в покладений термін. Але є ще інших 50%, і саме такі представниці слабкої статі отримують різні ускладнення вагітності, і іноді і викидень.
Досить часто причини кров’яних виділень, що виникають на початку вагітності, не виходить виявити.
Врятувати малюка після кровотечі вийти тоді, коли в матці ще не трапилися незворотні зміни, і за умови, що майбутня матуся своєчасно звернулася за допомогою в медустанови. В основному намагаються зберегти дитину при трохи короткою маткової шийці, при злегка відкритому зіві матки, що не сильних кров’яних виділеннях.
Якщо ж зміни набагато серйозніше, то на ранніх етапах роблять вишкрібання, і якщо подібне сталося на пізніх термінах вагітності, то викликають пологи.
Підсумком кровотечі можуть бути такі наслідки:
- Плацентарна відшарування, навіть якщо плацента розташовується абсолютно нормально;
- Антенатальна або внутрішньоутробна загибель ембріона в результаті порушень плаценти;
- Позаматкова вагітність;
- Пологи раніше терміну;
- викидень;
- Смерть жінки, саме такі кровотечі лідирують в статистиці причин жіночої смертності;
- Синдром Шихіна – інакше дане стан називається післяпологовий гипопитуитаризм. При даній патології виникає гипофизарная ішемія і розвивається недостатність даної залози. Як відомо гіпофіз відповідальний за регуляцію функцій всіх залоз в організмі. І якщо гіпофіз недостатньо отримує кровопостачання, то це може спровокувати відсутність виробництва деяких гормонів.
- Геморагічний шок – це така реакція жіночого організму на втрату істотного кількості крові, що проявляється збоями в роботі найважливіших для організму систем;
- Стан, яке провокує порушення діяльності системи згортання кров’яної системи;
- Матка Кувелера – стан, що виникає в результаті ранньої відшарування плаценти, коли кров починає збиратися між маткової стінкою і дитячим місцем. При цьому виникає гематома, що ставати причиною просочення стін матки кров’ю.
- Кисневе голодування – виникає при недостатньому надходженні до плоду кисню.
Якщо причина не вагітність
Потрібно сказати, що є маса факторів, здатних спровокувати кровотечу у вагітної, і вони при цьому не спровоковані вагітністю.
Такі стани можуть бути викликані різними причинами, і щоб їх виявити. Потрібно відразу ж після появи початкових симптомів звернутися в лікарню.
На пізніх етапах вагітності порушення може бути спровоковано такими станами, як:
- Рак маткової шийки;
- Ектопія цього органу;
- Поліп шийки матки;
- Ерозія.
Виділення при раку маткової шийки з’являються у вагітних не часто, тому що саме захворювання зазвичай проявляється після 40-річного віку, в разі, якщо коли-небудь жінка робила аборти, вела безладне статеве життя.
В даному випадку при прояві кровотеч в будь-якому випадку роблять операцію, в ході якої проводять розродження і цілком видаляють матку.
Якщо розвинувся поліп маткової шийки, то також буде виникати кровотеча, однак подібне можна зустріти не часто. Терапія полягає у видаленні поліпа і призначення лікарського лікування.
При ерозії і ектопії також виникають кровотечі, однак дані стану дуже часто тривалий час протікають безсимптомно. При вагітності лікування проводиться консервативними методами, звичне припікання не проводять, тому що це ускладнить протягом подальшого розродження.
профілактика
Кровотечі, які виникають в період вагітності, становлять велику небезпеку, так як жінки, які чекають дитинку, підготовлені до шоку. Тобто, якщо виникає кровотеча, у них з великою швидкістю виснажуються судинні реакції, і їх організм не сприйнятливий до стероїдних гормонів.
Для того щоб мінімізувати ризик настання смерті (як малюка, так і жінки), слід виконувати заходи, службовці профілактикою маткових кровотеч. Сюди входить:
- Відмова від абортів;
- Створення груп ризику;
- Відмова від такої шкідливої звички, як куріння, істотно знижує ризик прояву проблем вагітності, в тому числі і кровотеч;
- Вживання будь-яких медикаментозних засобів повинен здійснювати тільки за рекомендацією лікуючого лікаря, тому що багато засобів надають тератогенну дію і можуть спровокувати викидень або патології у плода.
- Потрібно виконувати спеціальні вправи для вагітних, а також проводити якомога більше часу на свіжому повітрі.
- Слід здавати всі необхідні аналізи.
- Регулярно відвідувати гінеколога при вагітності.
- Своєчасно виявляти і лікувати недостатність плаценти, гіпертензію, пізній токсикоз (гестоз).
- Важливо усувати підвищений матковий тонус при загрозі викидня за допомогою вживання токсолітіков.
- Пацієнтка повинна своєчасно приходити в ЖК з приводу становлення на облік. Це потрібно зробити до кінця першого триместру.
- Жінка повинна планувати вагітність. Це дуже важливо, щоб на етапі планування виявити хронічні хвороби і вилікувати їх до настання вагітності.
- Оптимальний репродуктивний вік жінки – від 18 років до 35. Саме в цей період рекомендується народжувати дитину.
- Важливо, щоб під час виношування малюка навколо жінки була забезпечена спокійна обстановка, щоб вона не нервувала.
Профілактика під час пологів цілком залежить від доктора і включає:
- Використання утеротоніческіх засобів (стимулюють скорочення матки) за суворими показаннями;
- Правильна оцінка стану жінки і присутності у неї протипоказань до пологів природним шляхом або за допомогою операції кесаревого розтину;
- Ретельний огляд виділилася плаценти для виявлення будь-яких порушень на ній;
- Відмова від потягиваний за пуповину і промацування матки в третьому періоді пологів;
- Використання епізіотомії при потребі для профілактики розриву промежини.
Як правильно себе вести при виявленні патології
Всі вагітні повинні знати деякі нюанси даної патології:
- Категорично не можна самому використовувати наявні кошти, що зупиняють кров, без попередньої консультації лікаря.
- Місячні пі нормальної вагітності не виникають, тому кровотечі будь-якого типу і обсягу в цей період – дійсно привід для занепокоєння і відвідування лікаря.
- Жодна жінка не зможе самостійно визначити причину, яка спровокувала кровотеча. Це може зробити тільки лікар після обстеження.
- Вагітній, у якій фахівець виявив передлежання плаценти або її неправильне розташування (менше, ніж за 5 см до зіву), не можна вступати в статевий зв’язок.
- Потрібно не перегріватися, тобто, зіграти, відвідувати сауну, лазню, не можна, особливо, якщо мова йде про останньому триместрі вагітності.
- Якщо є кровотеча, але потрібно обов’язково використовувати прокладку. Це потрібно для ого, щоб після звернення до лікаря він зумів оцінити ситуацію.
висновки
Кровотеча в період вагітності – це завжди привід бити на сполох. Причин, які можуть викликати дану патологію, величезна кількість, і деякі з них можуть загрожувати життю, як жінки, так і її малюка. Тому при виникненні будь-яких ознак кров’яних виділень потрібно терміново звертатися до лікаря.
Тільки він після обстеження може встановити точну причину і вжити необхідних заходів. Самостійно займатися діагностикою, а вже тим більше, лікуванням, категорично заборонено, тому що наслідки можуть бути плачевними.
Кровотеча при вагітності: причини можливих ускладнень

Чому розвивається маткова кровотеча в другому триместрі
Серйозним ускладненням вагітності є маткова кровотеча. Дана патологія є причиною високої материнської захворюваності, смертності та перинатальних втрат.
Причинами кровотечі під час беременностіКровотеченіе під час вагітності – місце в структурі акушерської патології  є відшарування плаценти і її передлежання.
є відшарування плаценти і її передлежання.
Серед вагітних передлежання плаценти зустрічається відносно рідко (до 0,8% від загальної кількості пологів). Кровотеча при даній патології зустрічається в 34% випадків, а материнська захворюваність становить майже 23%.
Одним з ускладнень при передлежанні є передчасне переривання вагітності, що можна спостерігати в 20% випадків.
До теперішнього часу немає чітких уявлень про причини такого ускладнення, але виділяють фактори, які сприяють цьому (їх називають материнськими причинами):
- патологічні процеси, які стали причиною структурних змін з боку слизової матки. Це спостерігається після перенесених запальних процесів з ураженням декількох шарів матки (ендоміометрит), а також після інструментальних втручань. Діагностичні процедури (роздільне вишкрібання порожнини матки), вироблені аборти, перенесені оперативні втручання (консервативна міомектомія, оперативне розродження) можуть ускладнитися формуванням рубцевих змін в області слизової матки;
- пороки розвитку або аномалії розвитку матки;
- наявність у жінки міоми матки;
- більше двох родовроди в анамнезі. Доведено, що у багато народжують передлежання плаценти зустрічається майже в 80% випадків;
- наявність запальних або септичних ускладнень після пологів;
Кровотеча, яке розвивається при передлежанні, відрізняється відсутністю у жінки больових відчуттів. Така кровотеча отримало назву «безболісного».
Протягом певного терміну воно неодноразово повторюється, тому це призводить до зміни загального стану вагітної – у неї прогресивно наростає анемія і погіршується самопочуття.
При передлежанні плаценти немає вираженої клінічної картини, дані огляду свідчать про відсутність підвищеного тонусу або хворобливості матки при пальпації.
Кровотеча може бути наслідком відшарування плаценти, яка настає передчасно і зустрічається з частотою до 1,4%. Інтенсивність кровотечі залежить безпосередньо від обсягу відшарування і на підставі цього можна судити про ступінь тяжкості стану пацієнтки.
Необхідно виділити групу факторів, які призводять безпосередньо до передчасне відшарування. Це, в першу чергу, вплив фактора, що травмує.
Травма може бути безпосередньою (це удар або проведення грубого зовнішнього дослідження) або непрямої (наприклад, анатомічні особливості довжини пуповини, стрімкі пологи).
Окремо виділяють травму внаслідок нервово-психічного впливу (наслідки переляку або стресу). Кровотеча виникає на тлі вираженого больового синдрому, що є важливою діагностичною ознакою.
Кровотеча внаслідок ускладнень в першому триместрі
Ускладнення, які розвиваються на ранніх термінах або в першому триместрі вагітності, відносяться до проблеми самовільного аборту. У більшості випадків переривання вагітності відбувається на стадії розпочатого аборту або аборту в ходу.
Це супроводжується матковою кровотечею, а також переймоподібним скороченнями міометрія. Кровотеча іноді носить інтенсивний характер, зупинити його можна тільки за допомогою інструментального втручання (проведення вишкрібання порожнини матки).
Причини розвитку даного патологічного стану відносять до імунологічних, інфекційних, анатомічним, ендокринних і інших проблем. О пів на всіх клінічних випадків переривання вагітності на ранніх термінах обумовлено хромосомними або генними порушеннями.
Патологія з боку хромосом може бути дуже різноманітною, але найчастішою аномалією є аутосомно трисомія (діагностується в 52%) і полиплоидии, які діагностуються в 22%.
Майже в 80% випадків спочатку відбувається загибель плодового яйця, а в подальшому його експульсія. Спостерігається посилення кровотечі з статевих шляхів, поява регулярних скорочень матки. З боку шийки матки відбуваються структурні зміни, на підставі яких можна судити про ступінь вираженості патологічного стану, стадії процесу.
На стадії аборту в ходу можна визначити елементи плодового яйця безпосередньо в піхву або в цервікальному каналі. Рясна кровотеча в даному випадку необхідно зупинити за допомогою інструментального спорожнення порожнини матки. Під повноцінним внутрішньовенним знеболенням роблять видалення яке зібралося згустків крові і тканинних елементів.
У період після вискоблювання слід провести скорочує, протизапальну терапію.
Щоб не допустити розвитку такого грізного ускладнення, слід своєчасно призначити терапію з метою збереження вагітності при появі перших симптомів захворювання.
Якщо вагітна скаржиться на появу кров’янистих виділень з піхви, то цьому має бути приділена найпильніша увага, призначено відповідне лікування, так як в подальшому це може завершитися клінічною картиною самовільного переривання вагітності.
Марина Соловйова
Ускладнення при вагітності
Спостереження, обстеження, профілактика і лікування при виникненні ускладнень повинно відбуватися відповідно до періодом розвитку вагітності. Весь період перебігу вагітності прийнято ділити на три частини – триместри.
I триместр являє собою ранній фетальний період, який триває до 12 тижнів. II триместр – це среднефетальний період, який триває від 13 до 27 тижнів.
III триместр , або як його ще називають, «плодовий період», починається з 28 тижнів і триває до терміну пологів.
I триместр вагітності
У I триместрі вагітності, через 1 тиждень після запліднення відбувається імплантація плодового яйця, починається формування майбутньої плаценти і розвиток ембріона.
Предімплантаціонний період і період імплантації відносять до «критичним», так як зародок найбільш чутливий до дії пошкоджуючих факторів від 4 до8 тижнів вагітності, відбувається закладка і початок формування різних органів і тканин. Одночасно починається утворення матково-плацентарного кровообігу.
У плаценті починається синтез гормонів і пригнічується ендокринна функція. У цьому сенсі важливого значення набуває здатність плаценти з найраніших термінів вагітності належним чином забезпечить необхідні умови для нормального росту і розвитку плода і захистити його від факторів.
Однак, в I триместрі плацента ще в недостатній мірі здатна захистити плід від проникнення цілого ряду ліків (в тому числі і гормональних), алкоголю, нікотину, наркотичних речовин, що є передумовою для прояву їх шкідливого впливу.
В цілому, весь I триместр можна вважати критичним, так як основні моменти закладки, зростання і розвитку окремих тканин, органів і систем за часом не збігаються. До закінчення I триместру ще не розвинені механізми, які дозволяють плоду пристосовуватися до мінливих умов існування.
Найбільш частими ускладненнями в I триместрі є: розвивається вагітність, мимовільний викидень і ранній токсикоз.
Причини вагітності та її переривання в різні періоди I триместру не однакові. Так, до 3 тижнів це найчастіше генетичні та хромосомні пошкодження, а також недостатня попередня підготовка ендометрію до майбутньої імплантації плодового яйця.
У 4-8 тижнів , як правило, основними причинами є гормональні порушення, інфекція, антифосфоліпідний синдром, що призводять до первинної фетоплацентарної недостатності і порушення ембріогенезу.
В 9-12 тижнів основний негативний вплив може проявлятися як з боку вже перерахованих факторів, так і при недостатньому розтягуванні матки, наприклад, при генітальному інфантилізмі або вадах розвитку матки.
Поява кров’яних виділень , або так зване «обмивання плоду», слід розцінювати, перш за все, як ймовірність відшарування плодового яйця від стінки матки, що кваліфікується як розпочатий мимовільний викидень.
Отже, якщо з’являються болі внизу живота і в попереку або з’являються кров’янисті виділення зі статевих шляхів, слід негайно звернутися до лікаря для уточнення ситуації, що склалася.
Одним з найбільш важливих умов нормального розвитку вагітності є прогнозування і профілактика можливих ускладнень.
У зв’язку з цим вже в I триместрі вагітності необхідно виявити фактори ризику цих ускладнень, до яких, перш за все, відносять: вік первісток молодше 17 років і старше 35 років; несприятливі соціально-побутові умови; токсичну і радіаційний вплив зовнішнього середовища; шкідливі пристрасті (алкоголь, куріння, наркотики); загострення хронічних захворювань або вперше виникли гострі інфекційні захворювання під час цієї вагітності; наявність різних захворювань, в тому числі і гінекологічних; ускладнення під час попередніх вагітностей.
Для запобігання можливих ускладнень під час вагітності ще на етапі її планування доцільно пройти попереднє обстеження у фахівця акушера-гінеколога, терапевта, окуліста, стоматолога. Зробити дослідження проб крові, сечі, виділень з урогенітального тракту.
Лікувально-профілактичні заходи в I триместрі полягають у поглибленому обстеженні та оцінці здоров’я вагітної, зниженні фізичного навантаження, дотриманні щадного охоронного режиму, організації раціонального харчування.
Перше обстеження з приводу вагітності,
- Визначення групи крові і резус-фактора (навіть незважаючи на те, що раніше таке дослідження вже проводили, і ці показники вже відомі).
- Дослідження крові на сифіліс (RW), ВІЛ-інфекцію, гепатити.
- Клінічний аналіз крові для оцінки її клітинного складу, рівня гемоглобіну і величини ШОЕ.
- Оцінку активності системи згортання крові.
- Загальний аналіз сечі.
- Вивчення матеріалу виділень з піхви, каналу шийки матки і уретри на наявність збудників різних інфекцій. Крім того, слід використовувати серологічне дослідження для виявлення специфічних антитіл імуноглобулінів класу М і G за допомогою імуноферментного методу.
Одним з найбільш об’єктивних методів діагностики є ультразвукове дослідження , яке доцільно виконувати після 10 тижнів.
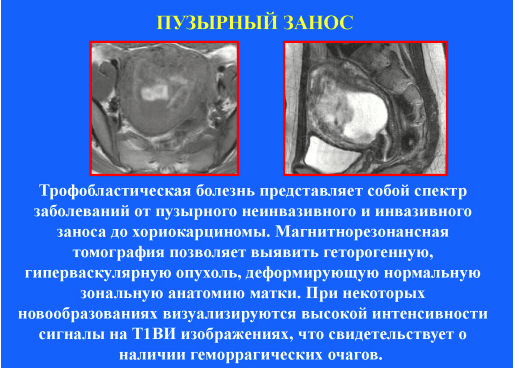
Основними завданнями цього дослідження є: підтвердження прогресуючої вагітності, уточнення передбачуваного терміну вагітності, виявлення багатоплідної вагітності, визначення місця імплантації плодового яйця і локалізації плаценти, вимір товщини комірного простору (в 10-14 тижнів), виявлення ознак ускладненого перебігу вагітності (загроза самовільного викидня, відшарування хоріона, істміко-цервікальна недостатність, міхурово занесення і т.п.).
Крім того, в I триместрі вагітності в терміни від 8 до 11 тижнів можливе проведення комбінованого скринінгового тесту для виключення ризику можливих порушень у розвитку плода, який включає визначення вільної β-субодиниці ХГЛ , PAPP-A .
Якщо у вагітної відзначається схильність до варикозного розширення вен , то під час вагітності ця ситуація може погіршитися.
Для запобігання подібних ускладнень кілька разів на день, протягом 15-20 хвилин під час відпочинку слід надавати ніг піднесене положення для забезпечення більш оптимального відтоку крові.
Якщо вени на ногах виступили, доцільне використання спеціальних компресійних панчіх. Необхідна також спеціальна консультація судинного хірурга.
Під час вагітності вже з самих її ранніх строків жінку можуть почати турбувати запори , що може привести до розвитку геморою, а також нудота або печія. Для запобігання подібних неприємностей доцільно з самого початку вагітності дотримуватися раціонального режиму харчування, використовуючи дробовий прийом їжі з відповідним набором продуктів.
Слід строго обмежити використання лікарських препаратів в ранні терміни вагітності, що обумовлено небезпекою їх шкідливого впливу на ембріон. Не слід займатися самолікуванням. Доцільність застосування тих чи інших лікарських препаратів повинна бути узгоджена з лікарем.
Госпіталізація і медикаментозне лікування необхідні тільки при наявності Клінічних ознак загрозливого викидня.
Перед початком лікування, спрямованого на збереження вагітності, необхідно переконатися в правильному розвитку плода.
Збереження вагітності «будь-що-будь», інтенсивне застосування лікарських препаратів, в тому числі і гормональних, може принести більше шкоди, ніж користі, і збільшити число несприятливих результатів.
II триместр вагітності
У II триместрі вагітності продовжується зростання плаценти і плоду. При цьому відбувається формування і розвиток вищих структур головного мозку плода, нейроендокринної, вегетативної нервової системи.
У плода з’являються захисно-пристосувальні реакції. Після 19-20 тижнів зростає інтенсивність матково-плацентарного і плодово-плацентарного кровотоку.
Функція плаценти забезпечує зростаючі потреби плода.
Найбільш характерними ускладненнями II триместру вагітності є: загроза пізнього самовільного викидня, кровотечі через відшарування плаценти, анемія, ранні форми гестозу, внутрішньоутробна інфекція. Зазначені ускладнення сприяють формуванню фетоплацентарної недостатності і затримки розвитку плода.
Через збільшується в розмірах матки, яка починає зміщувати органи черевної порожнини в бік грудної клітини, вже після 15-16 тижнів може почати турбувати задишка і печія. Значне навантаження починають відчувати нирки.
У жінок з екстрагенітальні захворювання (захворювання нирок, гіпертонічна хвороба, нейроциркуляторна дистонія) з 20 тижнів існує небезпека розвитку гестозу . У зв’язку з цим слід звертати увагу на появу набряків, надлишкову і нерівномірну збільшення маси тіла, підвищення артеріального тиску, поява білка в сечі.
Отже, важливим є контроль за нормальним розвитком плоду і перебігом вагітності, а також попередження можливих ускладнень.
Вагітна повинна відвідувати лікаря не рідше, ніж 1 раз на місяць, а в ряді ситуацій і частіше. При кожному відвідуванні лікар оглядає пацієнтку, контролює прибавку маси тіла, вимірює довжину окружності живота і висоту стояння дна матки над лоном, визначає артеріальний тиск, вислуховує серцебиття плоду. Призначає необхідні додаткові дослідження.
У 20-24 тижні вагітності проводять друга обов’язкова ультразвукове дослідження, яке необхідно для визначення відповідності розмірів плода передбачуваному терміну вагітності з метою виключення затримки розвитку плода; виявлення вад розвитку плоду; оцінки кількості навколоплідних вод; вивчення стану плаценти. Важливим є також доплерівське дослідження, яке проводять при ультразвуковому дослідження для оцінки інтенсивності матково-плацентарного і плодово-плацентарного кровотоку.
У II триместрі вагітності в проміжку від 16 до 20 тижнів для пренатального скринінгу можливих аномалій розвитку плода доцільно визначити в крові рівень α-фетопротеїну ( АФП ), вільного естріолу Е3, ингибина-А і хоріонічного гонадотропіну людини (загальний ХГЧ ).
Якщо немає протипоказань, то після 17 тижнів можна почати виконувати спеціальний комплекс фізичних вправ для вагітних , які дозволяють управляти м’язами промежини і черевного преса. Важливо також освоїти дихальні вправи.
Медикаментозну профілактику у вагітних групи ризику доцільно починати вже з 14-16 тижнів вагітності під контролем лікаря. Самолікуванням займатися не слід.
III триместр вагітності
III триместр вагітності характеризується найбільш інтенсивним ростом плода і наростанням функціональної активності його органів і систем.
У міру розвитку вагітності, особливо в III триместрі, відзначається збільшення об’єму циркулюючої крові, зростає навантаження на серцево-судинну систему, збільшується обсяг дихання.
Розміри матки досягають вже значної величини.
У положенні лежачи на спині можуть спостерігатися неприємні відчуття у вигляді задишки, слабкості, запаморочення, серцебиття, що обумовлено тиском матки на великі судини і зниженням припливу крові до серця.
Після 28 тижнів з грудей може початися виділення молозива , що свідчить про підготовку молочних залоз до процесу лактації.
З 30-го тижня працюючим жінками надають дородовий відпустку , який необхідний для відпочинку і повноцінної підготовки до пологів. З цього періоду доцільно також носити бандаж , розмір якого повинен бути підібраний таким чином, щоб він, перш за все, підтримував передню черевну стінку і допомагав зберігати поставу.
До 32-33 тижнів вагітності плід може багаторазово протягом доби змінювати своє положення в матці і, як правило, після 35-36 тижнів займає своє остаточне положення до самих пологів.
З 30-ї по 35-й тиждень відбувається максимальне розтягнення матки, що підвищує ризик передчасних пологів, особливо при багатоплідній вагітності, а також підвищується ймовірність розриву неповноцінного рубця на матці після кесаревого розтину.
Одним з найбільш частих ускладнень III триместру вагітності є фетоплацентарна недостатність, яка супроводжується зниженням артеріального кровопостачання плаценти і плода; зменшенням надходження до плоду необхідної кількості поживних речовин і виведення продуктів метаболізму. Всі ці зміни зменшують захисно-пристосувальні можливості системи мати-плацента-плід, сповільнюють ріст і розвиток плода, обумовлюють ускладнений перебіг вагітності та пологів.
Найбільш типовими клінічними проявами фетоплацентарної недостатності є: порушення рухової активності плода, підвищення тонусу матки, невідповідність (зменшення) розмірів живота вагітної терміну вагітності, переношування вагітності, багатоводдя або маловоддя.
Через порушення захисної функції плаценти може виникнути внутрішньоутробне інфікування плода , яке проявляється у вигляді затримки його розвитку, витончення або збільшенням товщини плаценти, кальциноз плаценти і кістозно-подібними включеннями в її структурі, багатоводдя або маловоддям.
Найбільш небезпечним ускладненням III триместру вагітності є гестоз , який виникає внаслідок фетоплацентарної недостатності і зовні проявляється у вигляді набряків і нерівномірного збільшення маси тіла (затримка рідини в організмі), підвищення артеріального тиску (порушення регуляції судинного тонусу), появи білка в сечі (порушення функції нирок ). Гестоз супроводжується найбільш вираженими ускладненнями з боку плоду і несе загрозу для здоров’я вагітної.
У цей період вагітності потрібно найбільш уважне й поглиблене спостереження за характером перебігу вагітності з проведенням комплексного обстеження і оцінкою ступеня ризику можливих ускладнень. Після 28 тижнів вагітна повинна відвідувати лікаря не рідше 1 разу на 2 тижні, а за показаннями і частіше.
При третьому обов’язковому ультразвуковому дослідженні, яке проводять в 32-34 тижні , визначають розміри плоду, вивчають стан плаценти, оцінюють кількість навколоплідних вод.
Крім того, проводять ехографічні функціональну оцінку стану плода і його поведінкових реакцій, повторюють допплерометрию . Після 32 тижнів для оцінки стану серцево-судинної системи плода використовують кардиотокографию .
Цей метод абсолютно безпечний для плода і не має протипоказань.
При підозрі на внутрішньоутробну інфекцію досліджують матеріал з урогенітального тракту і визначають рівень специфічних антитіл до збудників інфекції в сироватці крові.
Ближче до закінчення вагітності дуже важливо мати чітке уявлення про фізіологію родового процесу, знати з чого починаються пологи і як вони протікають, а також як вести себе в пологах і багато іншого. Крім того, в цей період вже необхідно вибрати пологовий будинок , де планується провести майбутні пологи. Всі ці питання слід заздалегідь обговорити з лікарем .
Запис до фахівців по телефону єдиного колл-центру: +7 (495) 636-29-46 (м. «Щукінська» і «Вулиця 1905 року»). Ви можете також записатися до лікаря на нашому сайті, ми Вам зателефонуємо!
Кровотечі під час вагітності: причини і профілактика
Акушерська кровотеча в вагітність – явище, з яким стикаються 25% всіх жінок в період гестації. Половина вагітних з епізодами кровотеч успішно виношують і народжують здорових дітей.
У другої половини пацієнток виникають наслідки різного ступеня тяжкості, аж до викидня і загрози здоров’ю матері.
Таким чином, кожна 8-ма жінка може зіткнутися з небезпечним станом, тому важливо знати, які можуть бути кровотечі під час виношування, їх причини, наслідки та заходи профілактики загрози.
Можливі наслідки кровотечі
Імовірність ускладнень і наслідків кровотечі непередбачувана, неможливо точно спрогнозувати, чим закінчиться той чи інший епізод. Раннє звернення до фахівця в багатьох випадках дозволяє здійснити діагностику, зупинити розвиток патології і зберегти вагітність.
Заходи щодо збереження вагітності мають найбільш високу ефективність при своєчасному початку терапії, якщо в матці ще не відбулися серйозні чи необоротні зміни.
Найчастіше успішно продовжити виношування можливо, якщо спостерігається вкорочення, незначна неспроможність шийки матки, відкритий зів, нерясні кров’янисті виділення.
Якщо спостерігаються більш масштабні зміни, рекомендовано переривання вагітності на ранніх термінах або ж розродження в останні місяці гестації.
Кровотеча при вагітності може провокувати такі ускладнення:
- початок передчасних пологів до закінчення терміну гестації;
- імплантація плодового яйця поза тілом матки (позаматкова вагітність);
- патології плаценти як причина або наслідок кровотечі, що призводить до внутрішньоутробної загибелі плоду;
- відшарування тканин плаценти при нормальній локалізації;
- самовільне переривання вагітності;
- варикозні зміни вен статевих органів;
- летальний результат: гінекологічні кровотечі знаходяться на першому місці серед причин смерті вагітних і жінок, які народжують;
- гіпоксичні зміни в організмі плода при недостатньому кровопостачанні;
- матка Кувелера, лікування тканин матки кров’ю при формуванні гематоми між плацентою і стінкою матки і надмірному тиску;
- порушення процесів згортання крові, що призводять до синдрому дисемінованого внутрішньосудинного згортання;
- ішемічні порушення в гіпофізі, що виникають при синдромі Шихана в результаті акушерської кровотечі в процесі пологів;
- геморагічний шок як результат значної крововтрати, що виражається в порушенні функцій життєво важливих органів і систем.
Що робити при початку кровотечі?
Пам’ятаючи про небезпеку кровотеч в вагітність, необхідно пам’ятати, що при початку кровоточивості в першу чергу не варто панікувати, треба постаратися заспокоїтися, тому що стан тривоги може негативно позначитися на організмі, а під впливом панічного настрою можна забути про першочергові заходи. Що потрібно зробити?
- Використовувати прокладку, при зміні прокладок запам’ятати, скільки вже використано: це необхідно лікарям для оцінки обсягу крові.
- Прийняти горизонтальне положення, постаратися розслабити м’язи черевної порожнини, рівно і глибоко дихати.
- Зателефонувати лікаря або в службу швидкої допомоги.
- Не приймати ніяких медикаментів, не використовувати прикладання холоду / тепла та інших заходів, які впливають на організм, без призначення фахівців.
Оцінити ступінь загрози може тільки гінеколог після діагностики. У багатьох випадках кровотеча, особливо на ранніх термінах гестації, буває імплантаційним, функціональним, наслідком гормональних змін і т. Д., І не є загрозливим матері або малюкові станом. Тому важливо зберігати спокій і звертатися до фахівця вчасно.
Якщо лікар при діагностиці не знаходить загрози здоров’ю матері і розвитку плода, терапію проводять удома. При більш серйозних станах пацієнтку госпіталізують в стаціонар, проводячи лікування гормональними препаратами для збереження вагітності, кровоспинними і іншими засобами.
Умовно визначити тяжкість стану можна по супутнім ознаками і особливостям становища.
- Больові відчуття, переймоподібні і інші болі – частіше ознака серйозного ускладнення. При відсутності болю ймовірно, що кровотеча спровоковано не станом вагітності або викликано предлежанием плаценти.
- Терміни вагітності: в перші 3 акушерських місяці кровотеча може бути викликано фізіологічними процесами реакції материнського організму.
- Кольорові характеристики крові: найбільш серйозні ускладнення здебільшого супроводжуються виділенням крові яскраво-червоного кольору.
- Швидкість виділення крові: від повільної, залишає незначний мазки або краплі на прокладці, до рясних виділень, що вимагають термінової госпіталізації.
- Повторюваність і тривалість кровотечі.
Будь-яка кровотеча – привід для негайного звернення до фахівця.
Всупереч розхожій думці, вагітність не може супроводжуватися місячними, менструальноподобниє виділення у відповідний термін – ознака гормональної недостатності і загрози виношування.
Своєчасне звернення до фахівців і дотримання всіх призначень – найкраща профілактика виникнення кровотеч і їх рецидивів.
Заходи профілактики до і під час вагітності
Профілактика кровотеч в період до зачаття полягає в здоровому способі життя, відмову від куріння, обов’язкове обстеження і лікування інфекцій і системних захворювань у обох партнерів.
Під час вагітності необхідно своєчасно, згідно із загальним або індивідуальним графіком, відвідувати лікаря-гінеколога і проходити всі необхідні обстеження, дотримуватися призначень фахівця.
Протягом всієї вагітності, а особливо в першому триместрі, варто утримуватися від підняття важких предметів, стрибків, відвідування лазень, саун, тривалого перебування в жаркому приміщенні, на сонці. Не можна вдаватися до гріючих процедурам (розпарювання ніг у воді і т. П.
), Гарячим ванн. При наявності загрози (вкороченні, розкритті шийки, передлежанні плаценти, локалізації її ближче, ніж 5 см від шийки) рекомендовано утримання від статевих контактів.
Терапія станів і дефіцитів при плацентарної недостатності, підвищеному тонусі матки, гестозі, гіпертензії також є заходом профілактики маткових кровотеч.