Бензодіазепіни – група медикаментів, які надають снодійний, седативний ефект, знімають судоми. Використовується препарат для людей, з порушеним сном, тривожним і неспокійним станом. Багато ліків цієї групи є транквілізаторами, снодійними, але входять в загальну групу депрессантов ЦНС.
Якщо використовувати їх правильно, то кошти не викликають побічних ефектів. Препарати групи бензодіазепінів часто використовуються в неврології. Важливо знати механізм дії бензодіазепінів і виникнення залежності від таблеток.

Коли застосовують бензодіазепіни
Група препаратів була синтезована в 1957 році. Як показали багато досліджень, ліки позитивно позначаються на організмі при різних розладах, але при тривалому вживанні ефективність знижується і з’являється ряд побічних ефектів.
Хімічна формула бензодіазепіну
Також в ході досліджень встановлено, що до бензодіазепінами відбувається звикання, після повної відмови від таблеток з’являється синдром відміни. Сьогодні в Європі виробляється і використовується 29 препаратів, що входять в дану групу.
Бензодіазепіни – психоактивні елементи, що впливають на нервову систему, після вживання знімається тривога і з’являється розслаблення нервової системи, пацієнти швидко хочуть спати.
У медичній практиці використовуються бензодіазепіни, дія яких спрямована на такі стани:
- Епілепсія.
- Безсоння та інші порушення сну.
- Тривога і страхи.
- Спазми в м’язах.
Механізм дії бензодіазепінів такий, що їх часто застосовують для лікування наркозалежних людей, які вживали:
- Опіати.
- Амфетаміни.
- Галюциногенні препарати.
Також бензодіазепіни застосовуються для зниження паніки. Варто відзначити, що медикаменти такої групи використовуються від наркотичної залежності, хоча самі мають наркотичну дію. Зовсім люди користуються препаратами не для лікування, а отримання ейфорії і кайфу від прийому.
Діазепам входить в список препаратів бензодіазепінів
Саме така група ліків стала заміною барбітуратів. Правда після 1980-х років у ліків знайшли багато побічних дій, серед яких ураження мозку, звикання. Тому з того часу будь-які препарати продаються тільки за рецептом, в обмеженій кількості.
список препаратів
Існує кілька препаратів, які часто використовують наркозалежні люди.
Список препаратів бензодіазепінів:
- Нордіазепам.
- Діазепам.
- Феназепам.
- Лібріус.
- Ксанакс.
- Серакс.
Лікарі стимулюють центральну нервову систему часто призначають таблетки, що входять в описану групу, але після терапії деякі пацієнти застосовують ліки не за призначенням, а для отримання кайфу. Як правило, наркомани проводять підробку рецептів.
Механізм дії бензодіазепіну
Бензодіазепіни здатні взаємодіяти з ГАМК-рецепторами, збільшуючи спорідненість гамма-аміномасляної кислоти до даних рецепторів, тим самим знижуючи збудливість нейронів і роботу ЦНС.
Після прийому з’являється не тільки терапевтичний ефект, але і інші дії.
Ефект від застосування бензодіазепінів наступний:
- Скорочується тривожне відчуття.
- З’являється повний спокій.
- Настає умиротворення.
- Проходять болі і чутливість до них.
- Погіршується уважність.
- Повне розслаблення, задоволеність.
- Безтурботність.
Залежно від прийнятої дози дія може бути різним:
- Седативну.
- Знімає тривогу.
- Релаксуючу.
- Гіпнотичний.
Наркомани використовують для отримання потрібного ефекту дозування в 2-3 рази вище, ніж потрібно для отримання терапевтичної дії. Це може викликати не тільки певний результат, але і отруєння бензодіазепінами, передозування.
Як правило, при використанні відразу декількох таблеток, людина просто засинає, а після пробудження з’являється багато неприємних відчуттів і наслідків. Активні речовини затримуються в крові на різний час, залежить від індивідуальних особливостей організму. Для напіввиведення з крові необхідно 1-100 годин. У сечі речовини будуть 1-7 діб.
зловживання препаратами
Ліки випускаються в таблетованій формі для орального використання, а посилити дію можна за допомогою використання порошку.
Лікарі в умовах стаціонару можуть вводити ін’єкції. Коли відбувається вплив активних речовин на нервову систему, то з’являється потрібний ефект, що дуже нагадує алкогольне сп’яніння, при цьому запаху немає.
симптоми залежності
Бензодіазепіни залежність викликають швидко, а якщо пацієнт зловживає такими таблетками, то симптоми будуть наступними:
- Збої в мові, вона стає малозрозумілою.
- Втрата в просторі і часі.
- Запаморочення.
- Сонливість.
- Збої концентрації.
- Погіршення апетиту.
- Нудота.
- Порушення зору.
- У рідкісних випадках судоми.
- Маячня.
- Кошмари під час сну.
Якщо часто застосовувати бензодіазепіни, то людина впадає в депресивний стан, у пацієнтів погіршується лібідо, а чоловіки втрачають ерекцію. Після відміни препаратів може почати боліти голова, а настрій буде пригніченим. Використання бензодіазепінів у вигляді ін’єкцій здатне знижувати тиск і порушувати дихання.
Отруєння і передозування
Багато побічні дії викликані тим, що ліки надають розслабляючий і седативний ефект. У наркоманів сильно збивається концентрація уваги, за рахунок чого можуть бути нанесені сильні травми. Стан буде погіршуватися через запаморочення і сонливості. Якщо в такому стані водити авто, то ризик ДТП, з плачевними наслідками, підвищується.
Довгий вживання бензодіазепінів значно погіршує і сильно позначається на статевої активності, зір, підвищується ризик хвороб шлунково-кишкового тракту. Відзначалися випадки розвитку гепатиту, постійна безсоння, труси кінцівки і були висипання на шкірі. Також бензодіазепіни можуть привести до зниження маси тіла і гіпотонії в хронічній формі.
Якщо жінка зловживає таблетками, то у неї порушується гормональний фон. Чим довше використовуються бензодіазепіни наркотики, тим вище ймовірність суїциду і серйозних порушень психіки.
Іноді при передозуванні можуть бути незвичайні побічні ефекти, що не повинні з’являтися після даних ліків:
- Сильна безпричинна агресія.
- Судоми.
- Імпульсивність.
Описані симптоми частіше з’являються у людей, які вже психічно хворі, є особистісні розлади.
Якщо трапляється передозування, то від бензодіазепінів майже ніхто не вмирає. Подібне трапляється в 3% випадках, якщо отруєння дуже сильне. У разі додаткового прийому спиртного або наркотичних речовин, ймовірність летального результату підвищується в рази.
При отруєнні і передозуванні у людей наступають такі ознаки:
- Зіниці сильно розширюються.
- Пульс слабо прощупується або навпаки дуже частий.
- Розвивається брадикардія.
- З’являється піт.
- Шкіра стає липкою.
- Дихання слабшає, стає поверхневим.
- Людина знаходиться в спутанном стані.
- Іноді настає кома.
Лікування залежності від бензодіазепіну
Навіть при використанні невеликих доз для надання терапевтичної дії, але тривалому вживанні препаратів цієї групи, можливий розвиток залежності. Як довели вчені, залежність від бензодіазепінів може бути фізична і психічна. Дана залежність має низький ступінь і її можна вилікувати.

Якщо приймати препарати в малій дозі протягом 4-6 місяців, то через такий час може з’явитися залежність, навіть при використанні слабкого бензодіазепіну.
Якщо пацієнти не застосовують таблетки для отримання наркотичного сп’яніння, то залежність може і не розвиватися. При споживанні великих доз, особливо якщо це наркомани зі стажем, звикання настає за пару місяців. Близько 50% наркоманів, яким показане лікування бензодіазепінами, залежні від лікарського засобу.
Для лікування і при гострих отруєннях, лікарі використовують флумазенил, який служить антидотом. Такий засіб здатне пригнічувати дію бензодіазепінів, виключає ускладнення. Наркоманам використовувати такі препарати забороняється, адже можуть з’являтися ще сильніше побічні ефекти.
Для лікування слід відмовитися від ліків, що входять в описану групу, але в ряді випадків настає синдром відміни, що характеризується наступними ознаками:
- Збої сну і апетиту.
- Гіпергідроз.
- Запаморочення.
- Дискомфорт у черевній порожнині, біль живота.
- Панічний стан, тривога
- Біль в голові.
- Судоми.
Описані ознаки і сам синдром відміни тривати до 2 діб, у деяких пацієнтів може затриматися до тижня. Якщо ліки використовувалися дуже довго, то людина відчуває ломку більше 7 днів.
Основний терапією вважається поступова відмова від ліків, так не будуть з’являтися побічні ефекти, а в доповненні треба пройти курс психотерапії.
При мононаркоманіі, коли використовуються тільки бензодіазепіни, лікарі застосовують амбулаторні методи лікування.
Якщо людина відразу використовує сильні наркотики, то хворого госпіталізують у спеціальні клініки, де курс лікування становить 3-6 місяців.
висновок
Снодійні бензодіазепіни необхідно застосовувати тільки під контролем лікаря, в точно зазначеному дозуванні. Важливо розуміти, що до препаратів розвивається звикання, а якщо вони використовуються для лікування наркоманії, то людину краще контролювати і не допускати зловживання таблетками, щоб уникнути серйозних наслідків.
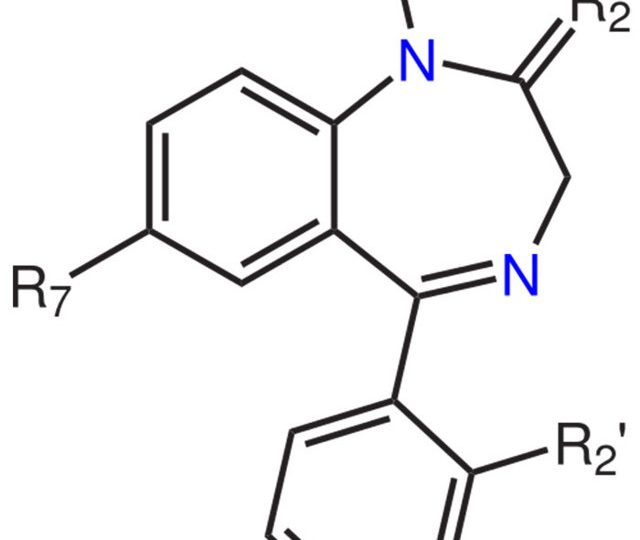
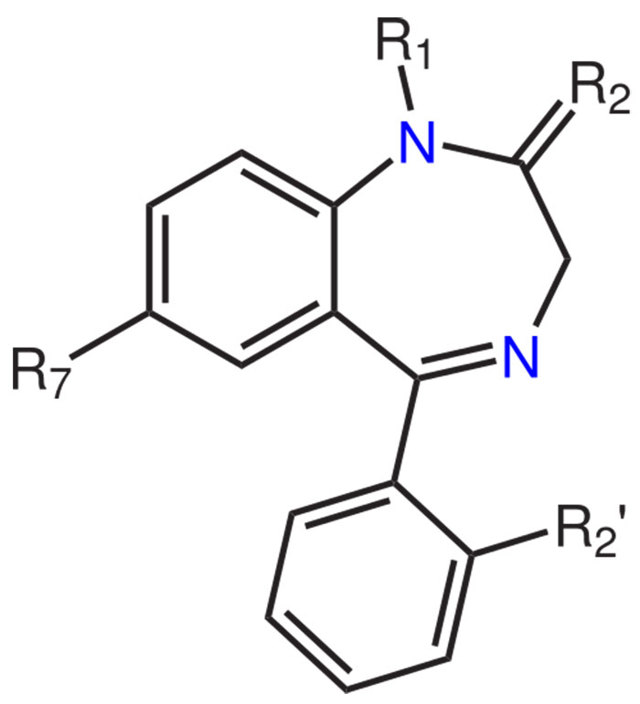
Бензодіазепіни: опис класу препаратів і їх перелік
Препарати бензодіазепінового ряду – це ліки, які призначаються при захворюваннях психоемоційного характеру.
Свою назву вони беруть від хімічного найменування основної діючої речовини – 5-арил-1,4-бензодіазепіну.
Причому до цієї групи лікарських засобів можуть ставитися не тільки препарати з таким хімічним складом, але і медикаменти на основі його похідних, що демонструють не меншу ефективність в лікуванні.
Бензодіазепіни діють в організмі за рахунок збільшення кількості гамма-аміномасляної кислоти в мозку і зниження збудливості нейронів. Це дозволяє зменшити взаємодію між нейронами, що проявляється в заспокійливому ефекті на багато функцій головного мозку.
Деякі з препаратів виводяться з організму наполовину протягом півдоби, інші надають тривалий вплив і зберігаються тижнями:
- видаляються з організму наполовину за 12 годин: триазолам, бротізолам, мідазолам;
- виводяться за 40 годин: темазепам, лоразепам, естазолам, нітразепам, клоназепам, флунитразепам;
- в період до 250 годин: діазепам, флуразепам, клоразепат.
У списку наведені назви не препаратів, а діючих речовин.
Список препаратів на основі похідних бензодіазепіну численний. Найбільше застосування отримали:
- Алзолам;
- Алпрокс;
- Апаурін;
- бромід;
- грандаксин;
- діазепам;
- Ксанакс;
- Лорафен;
- мезапам;
- нозепам;
- оксазепам;
- реланіум;
- седуксен;
- сибазон;
- тазепам;
- Хелекс;
- Еленіум.
Багато препаратів, що проявляють антидепресивну і усуває тривогу активність, нерідко плутають з бензодіазепінами. Наприклад, Атаракс не відноситься до них, а зараховується до анксіолітик – протівотревожним засобів, гистаминоблокаторами. Незважаючи на схожість дії в деяких ефекти, це препарати різних фармакологічних груп.
Більшість бенздіазепінів відпускаються за призначенням лікаря, так як мають виражені транквилизирующие властивості. Препарати без рецептів з аналогічною дією, можна підібрати в інших фармакологічних групах, але за участю фахівця.
Препарати бензодіазепінового ряду використовуються в декількох медичних напрямках через те, що їх основне седативну дію усуває небажану симптоматику при багатьох захворюваннях. Кожен з препаратів має власне торгова назва і окреме діюча речовина, але всі вони відносяться до одного хімічним ряду з’єднань, тому об’єднані в групи.
Серед напрямків застосування виділяють:
- Загальну анестезіологію. Бензодіазепіни краще нейролептиків та барбітуратів справляються з завданнями премедикації, під час якої пацієнта готують до операцій.
- Місцеву анестезіологію. При проведенні втручань під таким наркозом бензодіазепіни надають заспокійливу дію, підвищують судомний поріг.
- Неврологію. Препарати цієї групи здатні захищати мозок від нестачі надходження кисню і застосовуються в критичних станах.
- Психотерапію. Бензодіазепіни активно використовуються в лікуванні психічних захворювань різної тяжкості.
Найбільш широкий спектр застосування саме в психіатрії. Незважаючи на безпеку використання бензодіазепінів короткими курсами, можливі парадоксальні реакції. Такими називають прояви, зворотні бажаним ефектів. Наприклад, бензодіазепіни призначають від депресії, а у відповідь на лікування захворювання погіршилося.
Бензодіазепіни мають цілу низку властивостей, які дозволяють боротися з важкими психічними станами і патологіями середньої тяжкості. Основні ефекти прийому:
- седативний;
- снодійний;
- анксиолитический (протівотревожний);
- протисудомний;
- амнестический;
- міорелаксуючий (розслабляючий м’язи).
Бензодіазепіни можуть застосовуватися за різними показниками, серед яких тривожність, безсоння, паніка, судоми. У більшості випадків препарати переносяться добре, але при тривалому лікуванні може знижуватися їх ефективність і розвиватися абстинентний синдром після припинення застосування.
Наслідком довгострокового або неадекватного використання бензодіазепінів є затяжна депресія і тривожність.
Препарати бензодіазепінового ряду часто використовуються для лікування тривоги при панічних атаках через швидке настання заспокійливого ефекту. Думки провідних американських психотерапевтів на цей рахунок різняться. Деякі вважають, що в лікуванні панічних розладів більш ефективні антидепресанти. Але на початкових стадіях патології бензодіазепіни також призначаються.
Перевагою препаратів перед антидепресантами в боротьбі з панічним розладом є швидке настання заспокійливого ефекту. Недолік один – можливість розвитку залежності.
Американська психіатрична асоціація не рекомендує препарати бензодіазепінів пацієнтам з депресією або при зловживанні психоактивних речовин. Для досягнення ефективності лікування основну терапію проводять антидепресантами, методами психотерапії, а ці кошти застосовують ситуативно – при черговому нападі паніки.
Препарати бензодіазепінового ряду ефективні для управління симптоматикою генералізованого тривожного розладу (ГТР), яка значно знижує якість життя хворих. Практика такого лікування відома по всьому світу, тому існує певний звід правил терапії ГТР цими засобами:
- підходять тільки для короткострокового використання;
- застосовуються для усунення симптомів, але не для лікування патології;
- призначаються не більше ніж на місяць регулярного прийому;
- поступово скасовуються без різкого скорочення доз.
Бензодіазепіни при ГТР призначаються в поєднанні з антидепресантами і проведенням психотерапевтичного лікування.
Препарати цієї групи зручні для використання при короткостроковому лікуванні безсоння. Тривалість застосування також не повинна перевищувати чотирьох тижнів. Дія бензодіазепінів при безсонні:
- усувають нав’язливі думки, що заважають спати;
- скорочують час засипання;
- відновлюють фізіологічну структуру сну;
- продовжують час відпочинку;
- відновлюють глибину сну.
Серед недоліків застосування при безсонні – можливість звикання, в результаті якого пацієнт не зможе заснути без препаратів після скасування бензодіазепінів.
Тривалі епілептичні судомні напади – це важкий стан, який вимагає негайної допомоги. Його усувають введенням бензодіазепінів швидкої дії, які виявляють сильний ефект. В умовах стаціонару препарати використовуються внутрішньовенно. Якщо напади наздоганяють хворого вдома, застосовують засоби в пероральної і ректальної формах.
При тривалому лікуванні епілепсії бензодиазепинами може посилюватися залишковий ефект – сонливість, слабкість. Надалі дію препаратів може знижуватися через розвиток толерантності. Це означає, що застосування засобів стає звичним для організму, він більше не реагує зміною стану.
Припинення лікування епілепсії бензодиазепинами вимагає особливої обережності, так як після різкої відміни препаратів можуть розвиватися судоми.
Препарати цієї групи переважні при алкогольної детоксикації, особливо в тих групах пацієнтів, які мають мотивацію припинити пити. У разі тривалого прийому можуть розвиватися судомні ефекти.
Бензодіазепіни здатні запобігати синдром відмови від спиртного, тому застосовуються і в якості профілактики гострих нападів алкогольної залежності. Перевагою препаратів є і той факт, що типова для пацієнтів агресія і нестабільність також усуваються цими засобами.
Препарати бензодіазепінового ряду застосовуються і при інших показаннях завдяки широкому діапазону дій. Серед них:
- заспокоєння пацієнтів в стані стресу або в реанімації на штучній вентиляції легенів;
- зниження тривожності перед операцією, усунення фобії перед певними лікарями, наприклад, перед стоматологом, хірургом;
- зняття м’язових спазмів протягом короткого проміжку часу;
- лікування гострої паніки, викликаної отруєнням галюциногенами;
- невідкладна допомога при психозах, манії, шизофренії;
- лікування синдрому неспокійних ніг, обсесивно-компульсивного розладу;
- усунення негативних наслідків ЕСТ.
Якщо лікар призначив препарат з групи бензодіазепінів, не потрібно зараховувати себе до тяжкохворим – ці препарати однаково ефективні як при помірних станах, так і при серйозних.
Побічні ефекти бензодіазепінів пов’язані з м’язовим розслабленням і седативним діями. До них відносять такі:
- зниження концентрації уваги;
- сонливість;
- запаморочення;
- зниження координації;
- проблеми з ерекцією і зменшення лібідо;
- гіпотонія та пригнічення дихання – частіше при внутрішньовенному введенні;
- сплутаність свідомості;
- ейфорія;
- розпливчастість зору;
- нічні кошмари;
- деперсоналізація.
У деяких випадках описують прояв високої токсичності для печінки, але цей ефект є винятком, а не правилом. Іншим наслідком застосування може стати зниження водійських навичок, що небезпечно високою ймовірністю дорожньо-транспортних пригод, тому на час лікування керування автомобілем протипоказано.
Перший час після початку лікування бензодіазепінами можуть розвиватися парадоксальні реакції – протягом 3-5 днів. До них відносять:
- посилення судорожности;
- жорстокість;
- агресія;
- дратівливість;
- мінливість;
- суїцидальні думки і поведінку.
Частота виникнення цих реакцій не перевищує одного відсотка, але перед початком лікування близькі хворого повинні бути повідомлені про можливість парадоксальних ефектів. Вони також можуть розвиватися на тлі тривалого безконтрольного застосування бензодіазепінів.
Довгострокові ефекти лікування бензодіазепінами можуть включати когнітивні розлади і проблеми поведінки. До основних відносять:
- труднощі при спробах конструктивно мислити;
- соціофобію;
- втрату сексуального бажання;
- втрату інтересу до хобі та дозвілля;
- нездатність висловити емоції;
- зміна в сприйнятті себе і навколишнього світу.
Прояв довгострокових небажаних ефектів також спостерігається не у всіх пацієнтів і нерідко є результатом неадекватної схеми лікування або застосування без нагляду лікаря.
Залежність від бензодіазепінів – основна проблема, пов’язана з їх застосуванням в лікуванні.
Толерантністю до препарату називають зниження його ефективності як снодійного, заспокійливого і усуває тривогу кошти, незважаючи на те що пацієнт приймає ті ж дозування. Це індивідуальний параметр, тому під час клінічних випробувань бензодіазепінів виявлялося і збереження ефективності навіть протягом півроку використання.
Порушення пам’яті після лікування препаратами – непідтверджені припущення. Максимально тривала і тільки часткова її втрата спостерігалася протягом півтори години після введення високих доз внутрішньовенно.
Різке зниження кількості може призводити до розвитку синдрому відміни, або абстиненції. При цьому спостерігається різке повернення тих станів, від яких призначалися бензодіазепіни, але в більших масштабах.
При синдромі абстиненції старі симптоми не виникають, але з’являються нові. Наприклад, вилікувавши тривожність і різко припинивши застосування бензодіазепінів, людина впадає в депресію і не може заснути ночами.
Найбільш частими симптомами, що вказують на абстинентний синдром, є:
- безсоння;
- проблеми з травленням;
- тремтіння кінцівок;
- пітливість;
- дратівливість;
- спазми м’язів;
- депресія;
- суїцидальні думки;
- судоми.
Важка симптоматика розвивається після занадто швидкого припинення лікування. Ознаки можуть проявлятися і при поступовому зниженні дозування. У такому випадку протягом декількох днів знову приймають попереднє кількість ліки, а потім скорочують його з меншою різницею.
Важкі абстинентні синдроми можуть зберігатися рік і більше. В цьому випадку ефекти, які вони викликають, вимагають медикаментозної корекції препаратами інших груп. Найчастіше протягом перших двох місяців симптоматика стихає і притупляється.

Бензодіазепіни безпечніші, ніж попередні їм барбітурати. Самі по собі вони рідко викликають важкі передозування. Але є небезпечні їх поєднання, які можуть обернутися для організму як мінімум отруєнням.
Одночасний прийом бензодіазепінів з опіатами, алкоголем і трициклічнимиантидепресантами сильно підвищують їх токсичний вплив на організм.
Люди похилого віку більш чутливі до небажаних реакцій, тому іноді отримують передозування навіть при тривалому застосуванні в стандартних кількостях.
Симптоми перевищення норми:
- сонливість;
- невиразність мови;
- зниження сухожильних рефлексів;
- пригнічення процесу дихання;
- зниження артеріального тиску;
- коматозний стан.
При передозуванні застосовують антидот – флумазенил, який при одноразовому перевищенні препаратів показав високу ефективність, але також має ряд серйозних протипоказань, наприклад, низький судомний поріг, аритмія, тривале лікування бензодіазепінами, похилий вік і інші.
При виявленні симптомів потрібно негайно звернутися за медичною допомогою. Робити самостійні спроби усунення передозування не можна.
Протипоказання пов’язані з розслаблюючим дією бензодіазепінів на м’язи. До їх числа відносять:
- міастенію;
- нічне апное;
- бронхіт;
- розлади особистості;
- хронічний обструктивний бронхіт легких;
- розумову відсталість;
- клінічну важку депресію;
- зловживання алкоголем, барбітуратами та опадами.
Перед початком застосування необхідно сповістити лікаря про всі препарати, що приймаються і пред’явити медичну карту, щоб фахівець досліджував картину хвороби і запобіг застосування бензодіазепінів, виявивши протипоказання.
Застосування бензодіазепінів в третьому триместрі може привести до низької температури тіла у плода і малої його рухливості. Іноді це позначається труднощами дихання у дітей і проблемами під час годування – притупляється смоктальний рефлекс. Діагностувати стан дитини відразу важко, так як побічні реакції можуть розвиватися навіть через 3 тижні після народження.
Застосовувати бензодіазепіни при вагітності необхідно тільки в умовах стаціонару під ретельним наглядом лікаря.
Деякі представники засобів цієї групи застосовуються для лікування дітей лише в формі ректальних свічок. У них використовуються низькі дозування і більш безпечні бензодіазепіни. Призначати їх повинен лікуючий лікар і ретельно контролювати прогрес терапії.
Бензодіазепіни – це велика група лікарських засобів з широким спектром дії на центральну нервову систему людини. Правильно підібрані дозування і адекватні курси лікування дозволяють домогтися гарних результатів і закріпити їх.
Самостійне застосування загрожує розвитком абстинентного синдрому, побічними реакціями і погіршенням самопочуття.
До питання про залежність до бензодіазепінами
З тих пір, як в психіатричну практику був введений перший препарат з групи бензодіазепінів (хлордіазепоксид) пройшло майже 40 років. Всі ці роки саме ця група психотропних препаратів (яка в даний час налічує більше 20 лікарських засобів) викликала найгостріші дискусії, що стосуються можливості їх тривалого застосування.
Ця ситуація в деякій мірі парадоксальна, оскільки на сьогоднішній день бензодіазепіни залишаються найбільш вивченим класом психотропних засобів – досить повно відомий механізм їх дії, фармакологічні властивості і т.д. Бензодіазепіни вважаються найбільш «якісними» препаратами, відрізняючись високою ефективністю і безпекою, низькою токсичністю.
Більш того, спектр їх психофармакологического дії надзвичайно широкий і включає анксіолітичну, протисудомну, гіпнотичний, міолелаксірующее, амнестичного дії, що відповідає різноманітним областям їх клінічного застосування. Частота призначення цих препаратів займає друге місце (після серцево-судинних) серед всіх лікарських засобів.
У той же час саме до бензодіазепінами, як до ніяким іншим психотропних препаратів, залишається критичне ставлення як з боку лікарів і хворих, так і в наукових публікаціях і в пресі.
Ця парадоксальна ситуація зберігається, незважаючи на появу все нових і нових даних про те, що думка про зловживання цими препаратами перебільшено, і ризик звикання насправді досить низький.
Неупередженого ставлення до бензодіазепінами важко домогтися, оскільки думки фахівців часто не враховують суперечливість даних про можливість звикання, а думки хворих грунтуються значною мірою на негативному ставленні до психотропних препаратів взагалі.
Причому, якщо з необхідністю застосування антипсихотичних препаратів і антидепресантів багато пацієнтів і їх родичі миряться як з неминучістю, то з обивательської точки зору прийом бензодіазепінів до цих пір є ознакою «слабкості характеру».
Це поширена думка повертає нас до 70 років, коли висловлювалося припущення, що бензодіазепіни спеціально призначаються лікарями-чоловіками жінкам з метою їх кращої адаптації до соціальних і економічних умов.
- Тим часом, по-перше, поширене громадську думку про ризик, пов’язаний з прийомом бензодіазепінів, повністю ігнорує високий рівень поширеності порушень, при яких вони призначаються.
- По-друге, останні дані досліджень свідчать про хронічний перебіг тривожних розладів, що передбачає тривалий, а не короткострокове, застосування відповідних препаратів за аналогією з довгостроковою терапією в інших областях медицини.
- По-третє, громадська думка про ризик застосування бензодіазепінів не враховує токсичність використання альтернативних терапевтичних засобів.
Показовими в цьому відношенні дані про введення програми потрійного регулювання виписування рецептів на бензодіазепіни в штаті Нью-Йорк (введена 1 січня 1989 г.).
Результати, які оцінені в 1991 році, показали 57% зниження призначення бензодіазепінів в штаті Нью-Йорк в порівнянні з 11% зниженням протягом цього ж періоду в штаті Пенсільванія, де не було введено жодного регулювання.
Однак поряд зі зниженням призначення бензодіазепінів в штаті Нью-Йорк відбулося паралельне збільшення споживання інших психоактивних засобів (барбітуратів та алкоголю), а ціна препаратів з класу бензодіазепінів на чорному ринку збільшилася в 4 рази.
В останні роки з’явилися наукові роботи, в яких порушуються питання можливості зловживання і залежності при тривалому застосуванні бензодіазепінів.
У багатьох з цих досліджень показано, що даний звикання до бензодіазепінами виникає рідко і зловживання цим класом препаратів зазвичай обмежена хворими з розладами особистості та / або зловживають іншими психоактивними засобами.
Іншими словами, поведінка «істинно залежного» сильно відрізняється від поведінки звичайної людини, що приймає бензодіазепіни.
Останній використовує лікарський препарат в тих дозах і той час, який рекомендується лікарем, і вважає за краще швидше зменшити дозування і скоротити час лікування, ніж збільшити дозу і продовжити прийом препарату. Таким чином, в даний час при розгляді проблеми залежності акцент переміщається з використовуваного препарату (бензодиазепина) на хворого, що приймає його.
Вперше в такому ракурсі на проблему залежності звернув увагу Tyrer P., який і сформулював кардинальний питання – чому тільки більше половини людей, що приймають бензодіазепіни, здатні скасувати їх відразу або чому проблеми скасування виявляються тільки у деяких хворих?
Це питання було піднято після проведеного Tyrer P. et al. плацебо-контрольованого дослідження. Його результати показали, що у 22% пацієнтів, які продовжують приймати бензодіазепін, але вважають, що вони приймають плацебо, виникали симптоми відміни. У той же час в іншій групі хворих, в якій активний препарат був дійсно замінений на плацебо, синдром відміни виникав у 44% випадків.
Виявлено виразні відмінності між соціально-демографічними та клінічними характеристиками людей, що приймають анксиолитики – жінки, вік за 40 років, мають виразну психопатологічної симптоматики, проблеми з алкоголем, і гипнотики – вік за 60, щасливі, приймаючи ліки, мають безліч соматичних хвороб.
При цьому для літніх людей найбільшою проблемою, що викликає страх, є не передбачувана залежність, а можливе скасування снодійного або відсутність відповідного препарату в аптеках.
Незважаючи на різні контингенти хворих, які застосовують анксиолитики і гипнотики, виникає питання – чому кількість виписуються снодійних залишається досить постійною величиною, а анксіолітиків має тенденцію до зменшення, хоча це препарати однієї і тієї ж фармакологічної групи і механізму дії?
Важливість психологічних механізмів у генезі і контролі синдрому відміни підкреслювали автори когнітивної теорії Higgitt A. et al. Вони припустили, що когнітивні і поведінкові розлади відіграють ключову роль у розвитку бензодиазепиновой залежності.
Такі хворі виявляють катастрофічність мислення і вірять, що зменшення доз препарату може призвести до катастрофи особистості. Тривога, в свою чергу, сприяє посиленню виразності наявних симптомів.
Відзначаючи, що хворі з явищами скасування після призначення бензодіазепінів подібні пацієнтам з соматизовані розладами, Higgitt A. et al. припустили наявність єдиного що лежить в основі цих станів когнітивного механізму, при якому тілесні симптоми надмірно акцентовані, помилково визначаються і потім інтерпретуються.
Автори припустили 5 механізмів, що пояснюють розвиток у деяких хворих синдрому відміни:
- хворі ірраціонально вірять в потужність препаратів, і отже, очікують виникнення більш важких симптомів відміни.
- будь-які тілесні симптоми під час зменшення препарату є міра (вина) за скасування препарату.
Відміна препарату викликає побоювання, і цей страх сприяє появі соматичних симптомів тривоги, які приєднуються до симптомів відміни. При цьому хворі не здатні відрізнити симптоми тривоги від симптомів відміни. На думку Higgitt A. et al., Цей факт може бути первинним дефектом в розвитку пролонгованої синдрому відміни.
Бензодіазепіни представляються хворим як єдиний шлях контролю вегетативного збудження, в той час як інші стратегії подолання стресу відсутні.
Хворі відрізняються особливою структурою особистості, сфокусованої більшою мірою, ніж в нормі, на тілесних симптомах.
З точки зору Higgitt A. et al., Патологічні когнітивні установки можна з успіхом замінити більш адаптивними когнітивними стратегіями і тим самим запобігти розвитку синдрому відміни і залежності.
На той факт, що хворі, у яких сформувалася залежність до бензодіазепінами, зазвичай мають проблеми ще до прийому препаратів, звернув увагу Hallstrom С., a Morphy S. поаказал, що синдром відміни більш часто відзначається у хворих з пасивно-залежними рисами особистості.
У зв’язку з цим запропоновано визначати і враховувати тип особистості ще до призначення бензодіазепінів, що може допомогти запобігти ризику виникнення залежності.
Helman С. запропонував психологічну класифікацію людей, що приймають бензодіазепіни. Ця класифікація, заснована на відношенні хворих до терапії та вірі в її результат, включає 3 групи: «тоніків», «харчовиків» і «топливников».
- Група хворих-«тоніків» має тенденцію контролювати застосування препаратів і використовувати їх тільки при необхідності. Вони вірять, що препарат «діє на них», але це не так вже дію «переважною їх волю».
- Хворі-«паливники» в меншій мірі контролюють застосування препаратів і мають тенденцію приймати їх щодня, хоча багато хто з них розуміють, що це звичка, а не необхідність. Вони вірять, що ліки ефективно допомагає їм «впоратися з життям».
- Хворі-«харчовики» відчувають, що вони не контролюють прийом препарату, і не можуть нормально функціонувати і «вижити» без нього.
Категоризацію терапевтичного і неправильного використання бензодіазепінів запропонували Taylor К. & Laverty R.
При терапевтичному використанні нормальні дози препарату зменшують довгостроково поточну тривогу. При неправильному використанні хворий самостійно підвищує дози, щоб викликати тривалий ефект лікарського засобу, і при зменшенні доз «страждає» від синдромів скасування.
Ймовірно, необхідно розрізняти бензодіазепінових залежність і труднощі скасування ефективного препарату.
Концептуальні розбіжності в наявності специфічних критеріїв бензодиазепиновой залежності, а також складності в диференціальної діагностики синдрому відміни, «rebound» -сіндромов і загострення тривожної симптоматики приводять до великого розкиду даних про поширеність звикання до бензодіазепінами – від 0,5% до 7%.
Тиха аддикция: зловживання снодійними засобами
Неконтрольоване вживання снодійних засобів, особливо в літньому віці, супроводжується когнітивними і психомоторними порушеннями, пов’язане з високим ризиком падіння з переломом шийки стегна, підвищує захворюваність і смертність.
Існують різні підходи до лікування залежності від снодійних препаратів, але основним є поступова їх скасування в поєднанні з психотерапією.
Альтернативою снодійних засобів в лікуванні тривоги і безсоння можуть стати антидепресанти, в тому числі тразодон.
Гіпнотікі і препарати, що їх заміняють
Виділяють наступні основні групи снодійних засобів: барбітурати, бензодіазепіни, Z-препарати.
Незважаючи на приналежність до різних хімічних груп і неідентичних фармакологічні властивості, препарати цих груп є агоністами рецепторів гамма-аміномасляної кислоти (ГАМК), полегшуючи її нейротрансмісію. Всі ці снодійні засоби, подібно етанолу, відносяться до супрессорам центральної нервової системи і надають переважно загальмовують вплив на нервові процеси.
Барбітурати використовували як снодійні засоби в період з 1910-х по 1960-і рр., Потім їх витіснили хлордиазепоксид і діазепам, що з’явилися в 1960-м і 1963-м відповідно, а згодом і інші бензодіазепіни. Бензодіазепіни (як засіб лікування безсоння, а не за іншими клінічними показаннями) з початку 1990-х рр. поступово почали поступатися місцем Z-препаратів.
До снодійних препаратів в певній мірі можна віднести антигістамінні (протиалергічні) засоби, седативну і снодійну дію яких зазвичай розглядається в якості побічних ефектів, але нерідко використовується і лікарями, і пацієнтами як альтернатива істинним гіпнотікі.
При цьому антигістамінні засоби не є агоністами ГАМК, і їх прийом не супроводжується виникненням залежності і станом відміни після припинення вживання.
Однак в той же час антигістамінні препарати можуть надавати подібне зі справжніми гіпнотікамі несприятливий вплив на нервові і психомоторні функції.
Наслідки безконтрольного прийому снодійних засобів
Від 6 до 20% дорослого населення країн Західної Європи регулярно приймають снодійні препарати (гипнотики) – це відбувається як під контролем лікаря, так і безконтрольно.
Особи, що вживають снодійні препарати в зв’язку з безсонням, рідко звертаються до лікарів, в зв’язку з чим даний вид залежності визначається як тиха (або мовчазна) аддикция.
Найчастіше снодійні засоби приймають літні люди, оскільки вони більшою мірою страждають розладами сну, схильні до депресій і схильні до необгрунтованих тривог, однак ризик для здоров’я і життя, пов’язаний з прийомом цих препаратів, в цьому віці дуже високий.
Неконтрольоване вживання снодійних засобів може привести:
- до звикання при вживанні малих доз, що веде до формування залежності від препаратів (необхідно збільшувати їх дозу для досягнення снодійного ефекту) і розвитку стану відміни;
- парадоксальним ефектів: підвищується збудливість або розвивається сплутаність свідомості замість очікуваного седативного і снодійного дії;
- порушення пам’яті, уваги та інших когнітивних функцій;
- порушення координації і м’язової слабкості;
- падіння з можливими переломами кісток (найдраматичнішим з яких є перелом шийки стегна), особливо в літньому віці, причому ризик падінь залежить від прийнятого препарату (наприклад, він істотно вище при вживанні діазепаму в порівнянні з іншими бензодіазепінами, особливо з оксазепамом);
- підвищення ризику смерті.
Для того щоб оцінити наслідки вживання снодійних засобів, DF Kripke і співавт. (2012) проаналізували електронні медичні документи пацієнтів, що приймали і не приймали препарати для лікування безсоння (10 529 і 23 676 осіб відповідно), при цьому враховувалися 12 типів коморбідних розладів у хворих. Середній вік пацієнтів в групах – 54 роки. Тривалість динамічного аналізу становила 2,5 року.
Дослідження показало, що прийом будь-яких снодійних препаратів більш ніж в три рази підвищував ризик передчасної смерті, причому ризик залежав від дози препаратів і частоти їх вживання.
Крім збільшення смертності прийом снодійних засобів привів до зростання частоти злоякісних пухлин, і це ніяк не було пов’язано з наявними у пацієнтів захворюваннями.
Важливо підкреслити, що зазначені показники були стійкі в кожній групі.
За деякими даними, вживання снодійних засобів підвищує ризик суїцидів у літніх осіб, в той час як прийом антидепресантів, навпаки, сприяє зниженню частоти самогубств в популяції.
Барбітурати та лікування залежності від них
За фармакологічними властивостями похідні барбітурової кислоти значно поступаються більш сучасним аналогам – бензодиазепинам і Z-препаратів, що служить причиною все більш рідкісного використання цих препаратів в клінічній практиці.
До недоліків барбітуратів відносять:
- вузький спектр фармакологічної дії при відсутності протівотревожного (анксиолитического) ефекту і незадовільною протисудомну активності;
- швидкий розвиток толерантності;
- порушення структури сну;
- виражене післядія з денною сонливістю;
- значна здатність викликати залежність.
Автори Кембриджського керівництва з лікування в психіатрії (Cambridge Textbook of Effective Treatments in Psychiatry, 2011) відзначають відсутність сучасних рандомізованих контрольованих досліджень фармакотерапії залежності від барбітуратів і пояснюють це рідкістю зловживання цими препаратами в наші дні, обумовлюючи, що більш ранні дослідження, датовані 1970-1980 -ми рр., характеризуються серйозними методологічними недоліками [2].
У зв’язку з невисокою частотою застосування барбітуратів розлади, пов’язані з вживанням цих препаратів, представляють порівняно рідкісну клінічну проблему. Однак у разі потреби для лікування залежності від барбітуратів слід замінити препарати короткої дії препаратами тривалої дії (фенобарбітал) або диазепамом з наступною поступовою їх відміною.
Бензодіазепіни та лікування залежності від них
Бензодіазепіни є агоністами рецепторів ГАМК і зв’язуються зі специфічними ділянками ГАМК-рецепторів (бензодіазепінових рецепторів). Це лежить в основі їх седативного, що усуває тривогу, миорелаксирующего, протисудомної та снодійного ефектів.
Залежно від переважаючих фармакологічних ефектів бензодіазепіни застосовують як снодійні засоби, антиконвульсантів, транквілізаторів або засобів для наркозу.
Іноді один і той же препарат (наприклад, мідазолам) може використовуватися як снодійне засіб, а також як засіб для неінгаляційного наркозу або керованої седації.
Діазепам – один з найбільш потужних бензодіазепінів – застосовується в якості транквілізатора, снодійного препарату, засоби лікування епілепсії (в тому числі епілептичного статусу) і препарату вибору в лікуванні синдрому відміни алкоголю.
Здатність бензодіазепінів викликати залежність, або наркогенний потенціал (abuse potential), обумовлена швидкістю їх проникнення в мозок і розвитку клінічних ефектів, що в свою чергу залежить від ступеня ліпофільності конкретного лікарського засобу.
Наприклад, швидкість усунення тривоги і наркогенний потенціал короткодіючого алпразолама значно перевершують відповідні показники хлордиазепоксида, який відрізняється пролонгованим фармакологічною дією з відставленим початком.
Бензодіазепіни (як і інші снодійні засоби) за своїми фармакологічними ефектів схожі з алкоголем, що визначає їх здатність полегшувати стан відміни останнього і попереджати виникнення алкогольних судомних нападів і алкогольного делірію. Цим же пояснюється наркогенний потенціал даних речовин і близькість клінічних проявів алкогольної залежності і залежності від бензодіазепінів.
Лікування залежності від бензодіазепінів (як і від інших снодійних засобів) передбачає вирішення двох завдань:
- усунення власне залежності, включаючи фізичний (толерантність і стан відміни) і психологічний компоненти;
- лікування безсоння і тривоги, що лежить в основі немедичного вживання снодійних засобів, альтернативними препаратами, що не викликають залежність.
У зв’язку з цим можна виділити такі підходи до лікування залежності:
- поступове зниження дози препарату, що викликав залежність;
- заміна препаратів короткої дії аналогами тривалої дії з подальшим зменшенням їх дози;
- заміна препаратів аналогами з менш вираженою здатністю викликати залежність з наступною поступовою відміною;
- безпосереднє лікування синдрому відміни.
Оптимальною стратегією лікування залежності від бензодіазепінів в літньому віці є поступова контрольована скасування, полегшується психотерапією, найкращою є когнітивно-поведінкова терапія.
Снодійні препарати як засіб лікування безсоння зазвичай заміщуються нейролептиками або антидепресантами. Нейролептики в значно меншій мірі, ніж антидепресанти, дозволяють усунути безсоння і тим більше на сполох.
Крім того, нейролептики часто викликають порушення когнітивних функцій і, що найбільш важливо, їх прийом поза показань (off label) асоційований з підвищенням смертності в літньому віці. З цих причин перевага віддається антидепресантів.
До числа антидепресантів вибору в лікуванні залежності від бензодіазепінів можна віднести тразодон (препарат тріттіко). Тразодон є єдиним антидепресантом, в переліку показань до призначення якого вказана залежність від снодійних засобів. Снодійні ефекти препарату обумовлені його здатністю блокувати 5-HT2-рецептори (сімейство серотонінових рецепторів).
Тразодон відноситься до антагоністів 5-HT2A / C-рецепторів і інгібіторів зворотного захоплення серотоніну. Складним типом впливу на нейротрансмісію серотоніну пояснюється особливий фармакологічний профіль препарату, а саме поєднання тимоаналептического (антидепрессивного) ефекту і виразного дії на стан тривоги і безсоння.
Препарат добре переноситься літніми пацієнтами, що підвищує його цінність як антидепресанту, анксіолітика і засоби лікування залежності від гипнотиков в геронтологічної практиці.
Показано, що тразодон покращує сон у пацієнтів, які страждають безсонням на тлі хвороби Альцгеймера.
У подвійному сліпому плацебо дослідженні, проведеному EF Camargos і співавт. (2014 року), тразодон, призначений при хворобі Альцгеймера в дозі 50 мг на ніч, збільшував тривалість сну на 42,5 хвилини в порівнянні з плацебо і сприяв збільшенню питомої частки нічного часу, що припадає на сон, на 8%. Як і плацебо, тразодон не викликав денної сонливості, когнітивних порушень і нейромоторной дисфункції.
Z-препарати і лікування залежності від них
Z-група включає наступні лікарські засоби: зопіклон, золпідем, залеплон. Назва групи визначається великою літерою Z в назвах більшості (але не всіх) входять до неї препаратів. Винятками є структурно близький до Золпідем анксіолітик алпідем і хімічно подібний з залеплоном індіплон, що володіє снотворно-седативний ефект.
Z-препарати мають спорідненість з бензодіазепіновими рецепторами і подібними з бензодіазепінами фармакодинамічні властивості, але відрізняються від них більш вигідною фармакокинетикой.
На думку багатьох лікарів, призначення Z-препаратів дозволяє уникнути ряду проблем, пов’язаних з прийомом бензодіазепінів, але уявлення про безпеці перших в порівнянні з другими не має, на думку деяких експертів, достатніх підстав.
Незважаючи на те що Z-препарати не надають або надають незначний вплив на архітектуру сну, в цілому вони характеризуються тим же спектром побічних дій, що і бензодіазепіни, включаючи порушення когнітивних і психомоторних функцій, несприятливий вплив на поведінку і водіння автомобіля.
Експериментальне плацебо-контрольоване дослідження за участю 101 здорового добровольця віком 21-45 років (чоловіків і жінок в рівній пропорції) без розладів сну показало істотне погіршення уваги і інших значущих для водіння автомобіля когнітивних функцій в ранкові години (в середньому протягом 11 годин) після прийому на ніч зопіклону в дозі 7,5 мг (що становить середню терапевтичну дозу).
Автори підкреслюють, що лікарі нерідко розглядають профіль фармакологічної дії зопіклону як сприятливий і зазвичай недооцінюють його небажаний вплив на нейромоторние функції в безпечних, на їхню думку, дозах.
Більш того, за деякими даними, Z-препарати частіше викликають падіння і переломи кісток у літніх осіб, ніж препарати з більш тривалим фармакологічною дією, особливо якщо вони приймаються в підвищених дозах або в поєднанні з іншими психоактивними речовинами, включаючи алкоголь.
Прийом Z-препаратів асоціюється з підвищенням ризику снохождения і галюцинацій.
Як і у випадках з бензодіазепінами, прийом Z-препаратів може призводити до ескалації доз препаратів і появи інших ознак зловживання і залежності, особливо у осіб, схильних до вживання психоактивних речовин, включаючи алкоголь, і пацієнтів з психічними розладами.
LG Wang і співавт. (2011) повідомляють про двох спостереженнях значного перевищення доз золпидема.
У першому випадку пацієнтка 43 років приймала золпидем в дозі 200-400 мг на ніч для поліпшення сну (рекомендована добова доза препарату становить 5-10 мг і лише в деяких випадках може підвищуватися до 15-20 мг), а в другому – пацієнтка 34 років приймала золпидем кожні 15-30 хвилин з метою досягнення ейфорії і розслаблення, загальна добова доза склала 400-500 мг. Скасування золпидема в обох випадках привела до швидкого розвитку тривоги, неспокою, безсоння і тонічнихсудом.
Вказавши на те, що сьогодні практично відсутні дослідження оптимальних протоколів лікування залежності від снодійних Z-групи, P. Tyrer і KR Silk (2011) відзначили, що при призначенні цих препаратів необхідно дотримуватися такі ж заходи безпеки, що і при застосуванні бензодіазепінів.
Фармакологічна схожість бензодіазепінів і Z-препаратів, а також близькість клінічних проявів залежно від цих ліків дозволяють припускати, що оптимальні методи лікування залежності від транквілізаторів з високою ймовірністю можуть бути ефективними в усуненні залежності від золпидема і його аналогів.
Власний досвід автора вказує на можливість успішного подолання залежності від Z-препаратів шляхом поступового зменшення їх дози з одночасним призначенням протисудомних препаратів (для запобігання пароксизмальних станів) і антидепресантів, включаючи тразодон (тріттіко), з метою нормалізації сну і усунення тривоги.
Які препарати допомагають впоратися із залежністю від бензодіазепінів?
Сучасні рекомендації вказують на необхідність проводити лікування бензодіазепінами протягом короткого терміну, не розтягуючи їх вживання на тривалий період часу. Однак в реальності лікарі і пацієнти далеко не завжди дотримуються рекомендацій. Тривалий прийом бензодіазепінів призводить до формування залежності. У таких випадках припинення прийому бензодіазепінів стає складним завданням.
Для запобігання синдрому відміни зазвичай рекомендується поступове зниження дози. Іноді повільне зниження дози займає місяці і навіть роки, хоча доказів того, що таке повільне “слезаніе” з бензодіазепінів проходить краще, ніж більш швидке, немає.
Симптоми синдрому відміни часто нагадують симптоми тих захворювань, для лікування яких бензодіазепіни призначалися. Більш того, симптоми можуть повернутися в більш важкій формі.
До цього потрібно додати виробляється толерантність до бензодіазепінами, які приймаються для поліпшення сну і ослаблення тривожності. Згодом пацієнтам доводиться збільшувати дозу для отримання бажаного ефекту.
На даний момент наукового консенсусу з питання, як фармакологічно полегшити припинення бензодіазепінів, не існує. Потрібно препарат або набір препаратів, який вирішить кілька проблем: прибере фізичні симптоми синдрому відміни (тремор, тахікардія), поліпшить психологічний стан пацієнта, знизить тривожність і нормалізує сон.
Кокрейновская бібліотека опублікувала огляд застосування різних препаратів при лікуванні бензодиазепиновой залежності.
Огляд охопив 38 рандомізованих контрольованих досліджень (РКД) із загальним кількість учасників, що перевищує 2500. Всі вони брали бензодіазепіни більше двох місяців поспіль і деяким був поставлений діагноз “залежність від бензодіазепінів”. Середній вік учасників – 50 років, в більшості РСІ переважали жінки.
Дослідження, розглянуті авторами огляду, вказували на потенційний позитивний ефект деяких препаратів.
- По-перше, припинити прийом бензодіазепінів допомагали вальпроєва кислота і трициклічніантидепресанти.
- По-друге, ряд препаратів пом’якшував синдром відміни: прегабалін, каптодіам, пароксетин, трициклічні антидепресанти та флуманезіл.
- По-третє, кілька препаратів знижували тривожність: карбамазепін, прегабалін, каптодіам, пароксетин і флуманезіл. Однак флуманезіл міг, навпаки, посилити синдром відміни.
Одне з досліджень довелося передчасно припинити через те, що флуманезіл загострив симптоми панічного розладу.
Був знайдений препарат, який гірше всіх працює при скасуванні бензодіазепінів, і до того ж посилює синдром відміни. Це алпідем, і, на думку авторів огляду, подальше вивчення його ролі при скасуванні бензодазепінов не має сенсу. Майже таким же непотрібним в даному контексті є аспартат магнію.
Ефективність окремих препаратів при вирішенні даної проблеми вже перевірялася. У 2006 р публікувався огляд досліджень, присвячених використанню карбамазепіну при скасуванні бензодіазепінів. Висновки того огляду були такими – позитивна дія є, але потрібно більше РСІ.
У тому ж 2006 р публікувалися дані про те, що имипрамин допомагає позбутися від бензодиазепиновой залежності. У Кокрейновском огляді також відзначається потенційний позитивний ефект від трициклічнихантидепресантів.
Остаточний висновок – до сих пір так і не виявлено жодного фармакологічного методу лікування бензодиазепиновой залежності з доведеною ефективністю.
Відносно всіх випробуваних препаратів рівень доказової бази авторами огляду оцінюється як низький або дуже низький.
В основному це пов’язано з маленьким масштабом РСІ і конфліктом інтересів, який виникав через те що РСІ фінансувалися фармкомпаніями.
Таким чином, питання про ефективну фармакологічної допомоги пацієнтам, які звикли приймати бензодіазепіни, залишається відкритим.