Кашлюк – це бактеріальна інфекція, що викликається коккобацілламі Bordetella pertussis. Для діагностики цього захворювання використовуються різні лабораторні дослідження; правильний аналіз на коклюш дозволить визначити не тільки наявність хвороби, але і її стадію.
Диференціальна діагностика
Запідозрити коклюш слід при наявності у хворого таких симптомів:
- кашель неясного походження тривалістю більше 2 тижнів;
- напади важкого кашлю;
- симптоми ГРВІ після контакту з хворим.
Діагностика кашлюку починається з диференціації його з гострими респіраторними захворюваннями, грипом, кором, загостренням бронхіальної астми, бронхоаденіта і попаданням в дихальні шляхи стороннього тіла.
Диференціальний діагноз грунтується на наступних рисах схожих захворювань:
- Грип починається гостро, спостерігаються симптоми інтоксикації (лихоманка, нейротоксикоз), які переважають над симптомами ураження верхніх дихальних шляхів.
- Кір відрізняється присутністю нежиті, чхання, сльозотечі, набряклості слизистих оболонок поряд з кашлем, чого також не буває при кашлюку.
- ГРВІ, як і грип, супроводжуються симптомами інтоксикації і ураження слизових. Різні вірусні інфекції можуть характеризуватися запаленням глотки, ознаками запалення бронхів, набряком слизових, кон’юнктивітом.
- Туберкульоз характеризується схожими нападами сильного кашлю. Для диференціації хвороб потрібні рентгенографія і реакція Манту.

При підозрі на коклюш для підтвердження діагнозу використовуються різні лабораторні методи дослідження. Основними є ПЛР та бактеріологічний аналіз на ранніх термінах, серологічна діагностика – на пізніх.
Загальні лабораторні дослідження
Загальний аналіз крові на коклюш дозволяє визначити склад крові і виявити наявність лейкоцитозу. Як і в разі інших бактеріальних захворювань, при кашлюку кількість лейкоцитів на одиницю крові зростає, що свідчить про імунній відповіді на поразку збудником. Як правило, виділяють концентрацію лейкоцитів, рівну 2-7 * 109 / л.

Інші загальні характеристики крові, як правило, не змінюються; зрушення спостерігаються тільки в катаральній стадії хвороби. Швидкість осідання еритроцитів може бути зниженою.
У більшості випадків гематологічна лабораторна діагностика кашлюку обмежується загальним аналізом крові; для виявлення можливих ускладнень також може проводитися біохімічне дослідження, що доповнюється загальним аналізом сечі. Якщо хвороба протікає сприятливо, всі показники будуть в нормі.
Для диференціації коклюшу з астмою, на грип і туберкульоз потрібно здати загальний аналіз мокротиння.
Мокрота при нормальному перебігу хвороби є слизової; якщо хвороба ускладнена пневмонією, до слизу додається гній.

Додатково може використовуватися генетичне дослідження – виділення ДНК збудника в мокроті за допомогою полімеразної ланцюгової реакції (ПЛР). На пізніх стадіях хвороби ПЛР неефективний.
бактеріологічна діагностика
Бакпосів допомагає визначити захворювання у дитини або дорослого протягом короткого періоду після зараження – колонії збудника в живильному середовищі і температурі 36 ° С починають з’являтися вже на 3-5 добу.
Посів на коклюш робиться на матеріалі з носоглотки пацієнта – мокроті, слизу, зібраному при кашлі або штучним шляхом.
Збирається матеріал з задньої стінки глотки, через 2-3 години після прийому їжі. Застосовується три методи збору слизу:

- «Кашлеві пластинки» – хворий кашляє на чашку Петрі з поживним субстратом, на якому бацили, що потрапили з крапель слизу, розмножуються протягом 2-4 днів;
- мазок із зіву за допомогою тампонів – ватні тампони, змочені в альгінат кальцію, вводять через ніс в носоглотку і залишають на 10 с, після чого поміщають в живильне середовище;
- збір шприцом через тонкий назальний катетер.
Для бактеріологічного дослідження на коклюш важливий правильний вибір живильного середовища, так як бацила Bordetella pertussis розмножується тільки в елективних середовищах. Варіантів три:
- Казеїново-вугільний агар. Середовище готується з сухого субстрату, 5 г якого розчиняється в 100 мл води, після чого додається цефалексин в концентрації 40 мг / л. Суміш стерилізується в автоклаві 30 хв при 110 ° C. Колонії бактерій утворюються через 3-4 дня.
- Середа Борде-Жангу, яка використовується, якщо через тяжкого перебігу хвороби аналіз на коклюш вимагає збору матеріалу безпосередньо біля ліжка пацієнта. Готується субстрат з 0,5 кг картоплі, 1 л води і 40 мл гліцерину.

- Молочно-кров’яний агар Осипової. Змішуються 5% МПА, 1% хлориду натрію і така ж кількість теплого знежиреного молока. Суміш стерилізується в автоклаві, фільтрується, після чого до неї додається 1/5 частина дефібринованої тваринної крові. Для виключення сторонньої флори додається 0,25-0,5 од. пеніциліну на 1 мл середовища.
Слід враховувати, що колонії бактерій повільно розвиваються – остаточний результат дослідження може бути отриманий лише на 5-7 добу після посіву. Цей аналіз на коклюш ефективний тільки на ранніх термінах захворювання. Через особливості збудника остаточний діагноз на підставі бактеріологічної діагностики ставиться лише в 15-25% випадків (дані по м Санкт-Петербург).
Відмінні ознаки колоній
На різних субстратах колонії збудника коклюшу проявляються по-різному; важливо знати їх основні ознаки, щоб диференціювати зі схожими колоніями бактерій паракашлюку.
| КУА | Дрібні, опуклі колонії коккобактеріямі. Блищать, мають гладку текстуру і кремовий колір. | Більші розміри, фарбують субстрат в коричневий відтінок. Бактерії – палички. |
| Борде-Жангу і агар Осипової | Гладкі, блискучі колонії коккобактеріямі. Прозорі, мають куполоподібну форму і перловий відтінок. Оточені чіткої гемолізной зоною. | Великі колонії паличок з коричневим кольором середовища. Є зона слабкого гемолізу. |
Колонії коклюшу слід також відрізняти від бактерій септичного бронхіту. Останні, на відміну від коків, ростуть на субстраті без зміни кольору середовища і мають уреазу.
мікроскопічне дослідження
Методи діагностики коклюшу іноді включають мікроскопічне дослідження в якості допоміжного. Дорослі бактерії коклюшу не мають відмітних морфологічних особливостей, але на ранніх стадіях розвитку їх можна визначити.
На I фазі життя бактерії мають S-форму. Вони грамнегативні, відрізняються дрібними розмірами і однорідністю.
Являють собою палички без суперечка з ніжними капсулами. На II і III фазах бактерії перетворюються в поліморфні або коккоідние форми життя.
Серологічні аналізи на коклюш
Оскільки прямі методи дослідження (бактеріологічний і ПЦР) дають результати тільки на ранніх стадіях розвитку захворювання, при терміні більше 3 тижнів від зараження використовуються серологічні методи – аналізи на антитіла до коклюшу. Основна їх мета – виявити наявність імуноглобулінів IgM в крові і IgA в слизу.
Основні серологічні методи дослідження (РПГА, РА, РНГА) застосовуються також для епідеміологічного аналізу. Діагностичний титр при реакції пасивної гемаглютинації у нещепленої дитину, не переніс коклюш в минулому – 1:80. У щеплених і дорослих пацієнтів титри вважаються діагностичними при наростанні в 4 рази.
Імуноферментний аналіз на імуноглобуліни IgM і IgA – це більш сучасний метод аналізу на коклюш у дітей і дорослих.
Інтерпретувати позитивні (+) і негативні (-) результати можна наступним чином:
IgMIgAIgGРасшіфровка
| – | – | – | коклюш що невиявлений |
| – | – або + | – або + | протікає захворювання |
| – | + | – або + | коклюш перенесений нещодавно |
| – | – | + | коклюш перенесений давно або була проведена імунізація |
Експрес-аналізи на антигени
Існує два методи аналізу, що дозволяють діагностувати коклюш в стислі терміни:
- Імунофлюоресцентний. Виявляє корпускулярні антигени в слизу на стінці глотки. Результат доступний вже через 2-6 год.
- Латексна мікроагглютінація. Виявляє антигени B. pertussis протягом 30-40 хв.
ПЛР також є швидким методом аналізу; його недоліком є неможливість застосування на пізніх термінах захворювання. Експрес-діагностика кашлюку у дітей дозволяє прискорити постановку діагнозу і початок лікування, а також підвищити відсоток лабораторних підтверджень коклюшу.

Аналіз на коклюш: сучасні методи діагностики
Збудником коклюшу є коротка нерухома грамнегативна паличка, яка називається Bordetella pertussis. Найчастіше вона зустрічається у дітей до п’ятирічного віку. Але іноді вражає дихальні шляхи дорослих людей. Щоб виявити справжню причину захворювання, необхідно зробити аналіз на коклюш. Його виробляють кількома способами залежно від стадії перебігу запального процесу.
Чому коклюш – хвороба, яка потребує ранньої діагностики?
Паличка роду бордетелли передається повітряно-крапельним шляхом, як і будь-яка інфекція, що провокує грип, ГРВІ або інші запалення дихальної системи. Після її проникнення в організм розвивається коклюш, який характеризується циклічним перебігом з пріступообразним судомних кашлем.
Хвороботворний мікроорганізм містить екзотоксини і ендотоксини. Саме ці компоненти палички бордетелли стають небезпечними для організму хворого, особливо, якщо зараження відбулося у дитини віком до п’яти років.
Як відбувається розвиток коклюшу?
- Інфекція заселяє Війчастий епітелій дихальних шляхів (вона не проникає в кровоносну систему і безпосередньо всередину клітин).
- Коли паличка гине, утворюється ендотоксин, що провокує спазматичний кашель. Токсична речовина підсилює запалення, викликає лимфоцитоз, гіпоглікемію.
- Кашльовий рефлекс зберігається кілька тижнів. Спочатку він характеризується легким перебігом, але після закріплення в довгастому мозку дратується блукаючий нерв, тому напади посилюються і частішають.
- Сформувався осередок збудження здатний дратувати і інші підкіркові центри вегетативної системи. Саме тому при черговому кашлевом нападі у хворого може виникнути блювота, спазм судин і навіть зупинка дихання.
Дуже складно виявити захворювання в перші тижні після зараження, оскільки лікарі направляють пацієнта на аналіз крові на коклюш лише при появі симптомів патологічного процесу.
А збудник бордетелли відразу не викликає характерних ознак інтоксикації гострих респіраторних інфекцій (висока температура, нежить, кашель, озноб і ін.).
Кульмінація захворювання виявляється через 2-3 тижні після початку циклічного перебігу.
Небезпека коклюшу в тому, що він здатний провокувати розвиток ускладнень:
- Поразка бронхолегеневих відділів дихальної системи;
- Захворювання серцево-судинної системи (крововиливи, легеневе серце);
- енцефалопатія;
- Пневмонія.
Саме тому дуже важливо якомога раніше зробити аналіз крові на коклюш і почати його лікування. Таким чином, вдасться уникнути ускладнень.
Як розпізнати початок перебігу коклюшу?

- Інкубаційний (від трьох до чотирнадцяти днів).
- Катаральний (близько двох тижнів).
- Судомний або спазматичний.
- Зворотний розвиток (в середньому триває від двох до 12 тижнів).
Вже на стадії катарального течії можна зробити аналіз на виявлення палички бордетелли. У цей період починає турбувати сухий нав’язливий кашель без підвищення температури. Кашльові поштовхи посилюються до вечора і не проходять навіть після прийому протикашльових препаратів. Інших симптомів захворювання не відзначається.
У катаральний період перебігу коклюшу розшифровка аналізу периферичної крові допоможе визначити лейкоцитоз, тобто, значне підвищення лейкоцитів. Зазвичай показники піднімаються до 15-40 * 109 / л. При цьому швидкість осідання еритроцитів (ШОЕ) залишається в нормі.
При настанні судомного періоду всі симптоми кашлюку стануть очевидними. Характерною ознакою є часті кашльові поштовхи зі свистячим вдихом (реприз). Циклічність кашлю повторюється в середньому від 2 до 15 разів. При тяжкому перебігу у пацієнтів період може налічувати 50 циклів.
При цьому, зовнішній вигляд хворого не залишає сумнівів, що у нього коклюш:
- Очі наливаються кров’ю;
- Особа червоніє або набуває синюшного відтінку;
- Мова виштовхується з ротової порожнини і звисає з загнутим вгору кінчиком;
- Венозні судини голови набухають;
- Після нападу виділяється в’язка мокрота, може виникати блювота.
У період зворотного розвитку симптоматика послаблюється і через деякий час зникає.
Діагностика кашлюку: основні методи дослідження

Для бакпосева роблять забір слизу із задньої стінки глотки. Процедура повинна здійснюватися вранці натщесерце або ж через 2-3 години після прийому їжі. Також можуть застосовувати метод «кашельних пластинок» для вивчення виділилися крапель мокротиння. Але він малоефективний при заборі відокремлюваної слизу у дітей, які «погано» кашляють.
Бактеріологічний посів виробляють на казеїново-вугільний агар. Результат діагностики після проростання мікроорганізму отримують через 3-7 доби. Такий аналіз буде інформативним, якщо взяти паркан слизу у пацієнта, кашляє не більше місяця. Далі збудник не виділяється.
Також розшифровка буде помилковою, якщо пацієнт приймає антибіотики. Бакпосів допомагає відрізнити коклюш від туберкульозу, бронхіальної астми, ГРВІ, пневмонії.
Полягає в дослідженні сироватки людської крові на наявність антитіл або імуноглобулінів IgM (на ранньому терміні) і IgG (на пізньому терміні) до антигенів коклюшного мікроба. Найбільш достовірний лабораторний метод – це імуноферментний аналіз (ІФА). Він дозволяє не тільки визначити хвороботворного збудника, але і зрозуміти, на якій стадії перебуває хвороба за кількістю антитіл.
Серологічна діагностика кашлюку ефективна, тому що після проникнення інфекції в організмі людини відразу ж виробляються імунні захисні комплекси. В сироватку крові лаборант додає антиген захворювання і після хімічних реакцій видає результат.
Розшифровка аналізу крові на коклюш серологічним методом показує, чи є в сироватці пацієнта антитіла до палички бордетелли.
Підвищення титру IgG або IgM в чотири рази підтверджує діагноз гострого перебігу хвороби. Слабке збільшення титру може свідчити про перенесений раніше кашлюку, про недавню вакцинації АКДС.
Показник «0» – це норма і говорить про відсутність анаеробної інфекції.
Імуноферментний аналіз крові здають двічі. Перший раз для виявлення хвороботворного збудника. А другий – щоб зрозуміти, наскільки динамічно розвивається запальний процес.
Дуже часто для діагностики коклюшу використовують імунофлюоресцентним спосіб обстеження (РНІФ) виділень з стінки глотки. Він виявляє антитіла за 2-6 годин.
Латексна мікроагглютінація (ЛМА) – це дуже швидкий діагностичний спосіб виявити збудника коклюшу. Процедура триває всього 30-40 хвилин.
Нерідко аналізи на коклюш у дітей і дорослих на ранньому терміні захворювання проводять за допомогою ПЛР – полімеразна ланцюгова реакція. Він заснований на виявленні ДНК палички бордетелли, тому в 100% випадків визначає, чи є збудник в організмі або його немає.
ПЛР є інформативною діагностичною процедурою, оскільки вона не залежить від реакції організму на інфекцію, як при ІФА. Молекулярний метод виявляє конкретного мікроба навіть в інкубаційний період, коли ще немає ніяких симптомів захворювання. А при кашлюку, з тривалим терміном «тихого» розвитку, він як раз буде ідеальним лабораторним дослідженням.
Але для отримання точного результату аналізу і його розшифровки необхідно зберегти чистоту біологічного матеріалу.
Якщо на зразок випадково потрапить чужій фрагмент ДНК палички коклюшу (з повітря або якихось інших предметів), то може виникнути «помилкове спрацьовування».
А відсутність інфекції за показниками аналізу при явних симптомах захворювання трапляється, якщо матеріал взято неправильно (мазок не з зіву або носоглотки).
Підготовка до здачі аналізу: основні правила
- За день до здачі аналізу рекомендовано дотримуватися дієти – знизити споживання жирної їжі, солодощів, алкогольних напоїв. Бажано виключити стресові ситуації і серйозні фізичні навантаження.
- Забір крові проводиться натщесерце вранці з ліктьової вени (у дітей 5 мл, у дорослих до 10 мл). Воду пити дозволено. Від останнього прийому вечері відраховують мінімум 8 годин.
- Повторне обстеження потрібно пройти через два тижні після першої серологічної діагностики.
- Якщо хворий приймає медикаменти, включаючи антибіотики, він повинен розповісти назву і дозування доктору.
В основному перед забором аналізів в лабораторії співробітники попереджають про те, як правильно здавати кров. У професійних установах є свої сайти, де вказано, яких правил потрібно дотримуватися перед приходом до лаборанту. У Інвітро та інших великих медичних компаніях результати аналізів максимально точні, головне, дотримуватися вказівки лікаря, щоб не спотворити отримані дані.
У розшифровці серологічної діагностики показують, якою має бути норма показників крові.
Якщо в аналізі пацієнта міститься значна кількість антитіл, яке при повторному обстеженні збільшується, значить, діагноз коклюш підтверджується.
Незначне підвищення рівня імуноглобулінів або антитіл може говорити про сформованому імунітет до перенесеного інфекційного захворювання.
Якщо пацієнта направляють на неспецифічний гематологічний аналіз крові з пальця, тоді спеціальної підготовки не потрібно. Головна умова – проводити забір натщесерце вранці. Якщо за результатами аналізу в крові підвищена кількість лейкоцитів і нейтрофілів, але ШОЕ в нормі, то такі зміни характерні для коклюшу.
Підготовка до ПЛР і бактеріологічному методу дослідження
Якщо при здачі аналізу крові існує не так багато обмежень, то для проведення бакпосева або молекулярного способу діагностики дуже важливо отримати чистий біологічний матеріал без домішок будь-яких добавок (харчових, лікарських і ін.). Також велике значення має професіоналізм лаборанта, який буде брати мазок слизу із зіву або носоглотки. Якщо паркан проводиться не з того місця, де зосереджений інфекційний збудник, результат аналізу буде хибним.
Перед здачею слизового з ротоглотки потрібно дотримуватися наступних правил:
- Не вживати їжу або спиртних напоїв протягом чотирьох годин до відвідування лабораторії;
- Заборонено чистити зуби натщесерце, інакше зразок матеріалу буде змито або зіпсований;
- Не приймати лікарських засобів перед здачею аналізу;
- Рекомендовано тільки прополоскати рот звичайною кип’яченою водою без добавок.
Де можна здавати аналіз на коклюш?
В даний час є безліч різних державних або приватних медустанов, які пропонують лабораторну діагностику різних збудників.
Можна скористатися безкоштовним проведенням аналізів в поліклініці за місцем проживання або вдатися до послуг комфортних лабораторій, де є всі необхідні реагенти і матеріали, щоб отримати максимально точні результати діагностики.
Ціна таких досліджень на наявність збудника коклюшу залежить від обраного медустанови.
У професійних приватних лабораторіях результати аналізів видають з розшифровкою. Пацієнт самостійно може зрозуміти, які у нього показники – в нормі або свідчать про наявність інфекційного агента. Після цього лікар, якщо буде потрібно, призначить ефективне лікування або направить на додаткове обстеження.
Аналіз крові на коклюш: коли і як здавати? – Здорова кров
Кашлюк – гостре інфекційне захворювання органів дихання, основним проявом якого є тривалий нападоподібний кашель. Хворіють на кашлюк люди будь-якого віку – у кого немає достатнього імунітету після вакцинації, той в зоні ризику.
Однак найважче переносять недугу маленькі діти, у них часто виникають ускладнення з боку нервової системи, розлади дихання і кровообігу.
Своєчасна діагностика кашлюку в більшості випадків дозволяє уникнути затягування хвороби і розвитку ускладнень.
1. Чому важливо своєчасно діагностувати коклюш 2. В яких випадках показано обстеження на коклюш 3.
Аналізи при підозрі на коклюш – Бактеріологічний аналіз виділень глотки на коклюш – Виявлення збудника коклюшу методом ПЛР – Визначення концентрації специфічних антитіл в крові – Загальний аналіз крові при кашлюку 4. Вартість аналізів на коклюш 5. Де можна здати аналізи на коклюш
Коклюш викликають бактерії Bordetella pertussis. Вони виділяються хворим в навколишнє середовище під час кашлю та чхання протягом практично всієї гострої фази хвороби (в середньому 20 днів).
З цими мікроорганізмами можна боротися за допомогою антибіотиків, проте щоб був ефект, лікування повинно бути призначене на ранній стадії захворювання.
Взагалі протягом коклюшу виділяють чотири періоди:
- інкубаційний (триває 10-14 діб від моменту зараження) – час, необхідний мікроорганізму для прояву своїх патогенних властивостей;
- продромальний або катаральний (триває 3-14 днів) – з’являються перші ознаки хвороби, що не відрізняються особливо від таких при звичайному ГРЗ, – сухий кашель, субфебрильна температура;
- спазматичний (триває 4-6 тижнів) – період специфічного коклюшного кашлю:
- фаза реконвалесценції – відновлення і одужання.
По клінічній картині діагностувати коклюш можна лише в третьому періоді захворювання, але для початку специфічної антибактеріальної терапії, що дозволяє зупинити прогресування патології, це вже пізно.
Оптимальний час для лікування антибіотиками – перший тиждень захворювання, тобто продромальний період.
Звідси випливає перша перевага своєчасної діагностики коклюшу – можливість проведення специфічного лікування хвороби.
Якщо на кашлюк захворіє маленька дитина (до року), якому не були зроблені протівококлюшние щеплення, протягом недуги буде дуже важким. У таких діток виникають серйозні ускладнення з боку нервової, серцево-судинної та респіраторної системи, що вимагають надання допомоги в умовах реанімації.
До відома! За даними Американського центру з контролю за інфекційними хворобами, щорічно в світі на кашлюк хворіє пріблізітельно16 млн. Чоловік, близько 200 тис. випадків недуги закінчується летально, більшість вмираючих – малюки першого року життя.
У дітей старшого віку, які не пройшли курс вакцинації, ризик важкого перебігу коклюшу нижче, але є. У хворих може розвинутися пневмонія, ателектаз легені, енцефалопатія, судоми.
- Однак якщо захворювання буде виявлено своєчасно, лікарі зможуть докласти всіх зусиль для стабілізації стану пацієнта і недопущення виникнення ускладнень – це друга перевага своєчасної діагностики коклюшу.
- У правильно вакцинованих дітей, підлітків, дорослих людей коклюш, як правило, не розвивається, а якщо і розвивається, то у вигляді стертою або малосимптомной форми хвороби.
- Такі хворі становлять не меншу небезпеку для оточуючих, ніж хворі з явними ознаками коклюшу, оскільки і перші, і другі виділяють інфекцію в навколишнє середовище з кашлем.
Якщо ж захворювання буде виявлено і буде розпочато антибіотикотерапія, заразність хворого різко знизитися, відповідно інші члени сім’ї (особливо маленькі діти) не будуть підлягати ризику інфікування небезпечною бактерією. Це ще одна перевага ранньої діагностики коклюшу.
У яких випадках показано обстеження на коклюш
Лабораторне обстеження на коклюш рекомендується проводити наступним категоріям населення :
- дітям, кашляючих більше 5-7 днів (особливо якщо кашель має нападоподібний характер);
- особам, які тісно контактували з хворим на кашлюк будинку, в садку, в школі, на роботі;
- дорослим з підозрою на кашлюк (особливо якщо в сім’ї є немовлята або ж якщо хворий є працівником дитячого закладу).
Роль дорослих у поширенні коклюшу серед дітей дуже висока – це довели численні наукові дослідження.
У дорослих хвороба протікає найчастіше як тривале ГРЗ, а кашель не має характерних для даного захворювання рис.
Тому багато лікарів і самі хворі не замислюються про кашлюку, вважаючи його виключно дитячою хворобою. У таких ситуаціях пролити світло на справжню причину нездужання може тільки лабораторна діагностика.
Аналізи при підозрі на коклюш
Діагностика кашлюку проводиться наступними методами:
- бактеріологічними (посів на живильні середовища);
- молекулярно-генетичним (виявлення ДНК збудника коклюшу);
- серологічним (визначення концентрації в крові специфічних антитіл).
Для кожного з цих досліджень є свої терміни проведення, якщо їх не дотримуватися інформативність і достовірність аналізу значно знижується.
Бактеріологічний аналіз виділень глотки на коклюш
Оптимальний термін для забору матеріалу на бактеріологічний аналіз – це 5-7 дні хвороби. Якщо недуга триває 3 і більше тижнів – дослідження буде малоінформативною.
- Крім того, матеріал повинен бути взятий до початку антибіотикотерапії, в іншому випадку можливі помилково негативні результати, при яких зростання мікроорганізмів на поживних середовищах немає, а інфекційне захворювання є.
- Щоб підвищити достовірність бактеріологічного дослідження, його проводять дворазово, наприклад, на 5 і 6 дні хвороби.
- У лабораторних умовах збудника коклюшу вирощують на штучних середовищах, які відрізняються від природного місця існування даної бактерії.
Тому дуже важливо, щоб в ході забору матеріалу медичний працівник зміг захопити якомога більше біомаси мікроорганізму з глотки пацієнта.
Для цього перед походом в лабораторію обстежуваний не повинен чистити зуби, їсти, пити, полоскати рот і горло. Якщо ця умова порушена, здавати матеріал можна буде не раніше ніж через 2-3 години.
- Виділення для аналізу на коклюш забирають спеціальним тампоном з задньої стінки глотки в інфекційній лікарні або прямо в лабораторії.
- Далі матеріал сіють на поживні середовища, в яких добре росте і розмножується збудник коклюшу.
- Є ще один метод забору слизу для дослідження – відкриту чашку з живильним середовищем підносять безпосередньо до рота обстежуваного під час кашльового нападу.
Попередній результат бактеріологічного аналізу можна отримати вже на 2-3 день після посіву, а заключний – тільки через 5-7 діб . Bordetella pertussis на штучних середовищах росте досить повільно, тому бактериологом необхідний час для точної ідентифікації мікроорганізмів.
Виявлення збудника коклюшу методом ПЛР
- Матеріалом для даного дослідження є зішкріб з задньої стінки глотки.
- Ефективність методу ПЛР в діагностиці кашлюку є найвищою (близько 80%), помилково негативні результати зустрічаються рідко.
- Проводиться такий аналіз в перші 3-4 тижні захворювання, тобто коли в слизовій дихальних шляхів ще присутній Bordetella pertussis .
- Особливості підготовки: не можна чистити зуби, їсти і пити мінімум за 2-3 години до дослідження, безпосередньо перед взяттям матеріалу можна пополоскати рот кип’яченою водою.
Визначення концентрації специфічних антитіл в крові
Серологічне дослідження застосовується для діагностики кашлюку інфекції на пізніх термінах її розвитку – приблизно з 3 тижні захворювання.
В цей час описані вище методи виявляються малоефективними, оскільки збудника в дихальних шляхах вже немає, а збереження кашлю пов’язано із залишковими запальними явищами і перепорушенням кашльового центру в головному мозку.
В ході серологічної діагностики коклюшу визначають титри антитіл до антигенів Bordetella pertussis трьох класів:
- імуноглобуліни М – з’являються на 2 тижні захворювання;
- імуноглобуліни А – синтезуються з 2-3 тижні;
- імуноглобуліни G – виявляються тільки після 3 тижні недуги.
Основним методом серологічної діагностики коклюшу є імуноферментний аналіз (ІФА). Досліджуваний матеріал – венозна кров.
Підготовка до здачі крові повинна бути такою ж, як і перед іншими аналізами: приходити в лабораторію необхідно вранці натщесерце, за 12 годин до дослідження бажано виключити фізичні навантаження і не приймати лікарські засоби, якщо це можливо.
Особливістю серологічної діагностики коклюшу є необхідність в дослідженні парних сироваток, тобто проведенні двох аналізів з проміжком в 10-14 днів. Така тактика дає можливість виявити наростання титрів антитіл, яке говорить на користь розвивається захворювання, а не імунітету, набутого внаслідок раніше перенесеного коклюшу або вакцинації.
Згідно з рекомендаціями ВООЗ підтвердженням наявності коклюшу у невакцинованих від цієї інфекції дітей є наростання рівня антитіл Ig М і Ig А до одного або декількох антигенів Bordetella pertussis. Для оптимальної лабораторної діагностики одночасно повинні використовуватися два методи дослідження: бактеріологічний посів та серологічний аналіз крові.
Загальний аналіз крові при кашлюку
- Даний метод дослідження не є специфічним і не може підтвердити або спростувати діагноз «Кашлюк».
- Єдине призначення цього аналізу – виявлення запального процесу і корекція плану подальшого обстеження.
- Лікар може запідозрити коклюш при наявності у пацієнта відповідної клінічної картини і високого лимфоцитоза і лейкоцитозу в результаті загального аналізу крові.
Вартість аналізів на коклюш
- Зверніть увагу
- Ціни можуть істотно відрізнятися в кожному з міст .
У приватних клініках і лабораторіях бактеріологічне дослідження на коклюш коштує в середньому 1,5 тис. Гривень. Визначення титру антитіл до коклюшу обійдеться по 750-800 гривень за кожен імуноглобулін.
Приблизно така ж ціна і у аналізу глоточного зіскрібка на коклюш методом ПЛР.
Додатково оплачується послуга по забору матеріалу: мазки і зіскрібки – 300-400 гривень, взяття венозної крові – 100-150 гривень.
кашлюк
Кашлюк – гостра антропонозная інфекційна хвороба з повітряно-крапельним механізмом передачі збудника, що викликається кашлюковим мікробом і характеризується тривалим своєрідним спазматическим кашлем з ураженням дихальної, серцево-судинної і нервової систем. Збудник коклюшу – Bordetella pertussis – грам коккобацілламі, відноситься до роду Bordetella. Крім B. pertussis респіраторні інфекції у людей можуть викликати B.parapertussis і B.bronchiseptica.
B.parapertussis викликає паракоклюш – захворювання, подібне коклюшу, але з більш легким перебігом. Перехресний імунітет щодо коклюшу і паракашлюку відсутня. B.
bronchiseptica викликає бронхісептікоз (бордетеллез), що протікає як ГРВІ, що виникає при контакті з інфікованим тваринам, у людей з ослабленою імунною системою може викликати пневмонію. Виділяють типові (кашель має нападоподібний характер) і атипові (відсутній спастичний кашель) форми коклюшу.
Протягом типових форм коклюшу розрізняють 4 періоди: інкубаційний (в середньому 14 днів), катаральний (1-2 тижні), період спазматичного кашлю (4-6 тижнів) і період дозволу.
Виразність клінічних проявів залежить від тяжкості захворювання, що оцінюється за: тривалості катарального періоду, частоті нападів кашлю, наявності ціанозу особи при кашлі, гіпоксії поза нападами кашлю, ступеня порушення роботи серцево-судинної системи, наявності та ступеня вираженості Енцефалічний розладів.
Діагноз коклюшу вважається підтвердженим, якщо є відповідність клінічного стандартному визначенню випадку коклюшу, лабораторне підтвердження і / або є епідеміологічна зв’язок з лабораторно підтвердженим випадком. Можливо поєднане інфікування з іншими збудниками ГРЗ, що обтяжує перебіг хвороби.
Показання до обстеження. Діагностика: хворі з підозрою на кашлюк і паракоклюш (відповідно до стандартного визначенням випадку *), а також тривалий час (5-7 днів і більше) кашляють, незалежно від вказівок на контакт з хворими.
За епідемічними показаннями: діти і дорослі в дитячих установах, пологових відділеннях та дитячих лікарнях, в яких були виявлені хворі на кашлюк.
Диференціальна діагностика
- Гострі бронхіти, викликані Mycoplasma pneumoniae, Chlamydophila pneumoniae, вірусними збудниками респіраторних інфекцій;
- аспірація чужорідного тіла;
- муковісцидоз;
- лімфогранулематоз.
Матеріал для досліджень
- Заднеглоточний мазок – культуральне дослідження;
- носоглотковий мазок – культуральне дослідження;
- мазки зі слизової носоглотки і ротоглотки – виявлення ДНК мікроорганізмів;
- гортанно-глоткові змиви – виявлення АГ;
- сироватка крові – виявлення АТ.
Етіологічна лабораторна діагностика включає виділення чистої культури бордетел і визначення їх видової приналежності; виявлення ДНК B.pertussis, B.parapertussis, B.Bronchiseptica методом ПЛР, виявлення АГ B. pertussis в гортанно-глоткових змивах з використанням РНИФ; виявлення специфічних АТ.
Порівняльна характеристика методів лабораторної діагностики. При виявленні бордетел виконують виділення чистої культури мікроорганізмів і визначення їх видової приналежності методами мікроскопії, постановкою РА з видоспецифічні сироватками, проведенням біохімічних тестів і оцінкою рухливості мікроба.
Культуральний метод характеризуються великою тривалістю дослідження, його діагностична чутливість не перевищує 10-20%; аналітичні характеристики багато в чому залежать від якості використовуваних середовищ (додавання крові тварин є обов’язковою умовою) і реагентів для імунологічних і біохімічних ідентифікаційних тестів.
Виявлення ДНК методом ПЛР найбільш ефективно і затребуване для ранньої діагностики, найбільшими діагностичними можливостями мають методики, що дозволяють виявляти і диференціювати значущі для людини види Bordetella з чутливістю 5 x 102 – 1 x 103 ГЕ / мл досліджуваного матеріалу зі специфічністю 100%.
Виявлення АТ дозволяє діагностувати коклюш на пізніх термінах. Виявлення специфічних АТ проводять з використанням: РА для діагностики коклюшу і паракашлюку, ІФА для виявлення АТ (Ig M, A, G) до різних антигенів B.pertussis і B.parapertussis.
Виявлення специфічних IgА методом РНІФ практично не використовується через відсутність стандартизації; чутливість аналізу, за даними авторів методу, варіює в широкому діапазоні від 103 до 105 мікробних клітин в 1 мл, при цьому позитивні результати дослідження можна враховувати тільки при наявності типової симптоматики коклюшу.
Показання до застосування різних лабораторних досліджень. Культуральне дослідження з діагностичною метою слід проводити в ранні терміни захворювання (1-2 тижні хвороби); в більш пізні терміни висеваемость збудника різко знижується. Оптимальний час для виявлення ДНК методом ПЛР – до 3-х тижнів від початку захворювання.
Визначення АТ доцільно з 3-го по 6-й тижні від початку захворювання, далі титри АТ починають знижуватися.
У дітей до 6 років, вакцинованих проти коклюшу, можна використовувати тільки проби крові, взяті в динаміці (парні сироватки), причому перший раз кров береться не раніше ніж через 3 тижні від початку захворювання, повторно – через 2 тижні.
Особливості інтерпретації результатів лабораторних досліджень. Діагноз коклюшу вважається лабораторно підтвердженим в разі виділення культури B.pertussis; виявлення специфічного фрагмента геному B.
pertussis методом ПЛР; вираженою сероконверсии (збільшення в 4 і більше разів рівня специфічних IgG і / або IgA в парних сироватках, або виявленні у не прищепленого пацієнта специфічних IgM). Діагностичним титром реакції аглютинації у не щеплених і не хворіли на дітей вважають розведення 1:80.
Необхідно враховувати, що у дітей у віці до 3 місяців можуть бути присутніми материнські АТ, але, як правило, в низьких титрах. Діагноз коклюш, викликаний B.parapertussis, ставиться в разі виділення культури B.parapertussis або виявлення специфічного фрагмента геному B.
parapertussis методом ПЛР, або при виявленні АТ методом РА в титрі не менше 1:80. Захворювання, викликане B.bronchiseptica, діагностується при виділенні культури або виявлення специфічного фрагмента геному методом ПЛР.
Стандартне визначення випадку захворювання на кашлюк – гостре захворювання, що характеризується: сухим кашлем з поступовим його посиленням і придбанням характеру нападів спазматичного на 2-3 тижні захворювання, особливо в нічний час доби або після фізичного та емоційного навантаження; явищами апное, гіперемією особи, ціанозом, сльозотечею, блюванням, лейко- і лімфоцитоз в периферичній крові, розвитком «коклюшного легкого», жорстким диханням, відділенням в’язкої мокроти; незначним підвищенням температури.
Лабораторна діагностика кашлюку і паракашлюку
- Комплексне дослідження, спрямоване на діагностику коклюшу і паракашлюку, а також на оцінку ефективності вакцинації проти коклюшу.
- Синоніми українські
- Збудники кашлюку, паракашлюку; комплексне обстеження.
- Синоніми англійські
- Bordetella pertussis, Bordetella parapertussis; comprehensive examination.
- Який біоматеріал можна використовувати для дослідження?
- Венозну кров, мазок з носоглотки, мазок із зіву (ротоглотки).
Як правильно підготуватися до дослідження?
За 3-4 години до взяття мазків з ротоглотки (зіву) не вживати їжу, не пити, не чистити зуби, не полоскати рот / горло, чи не жувати жувальну гумку, не курити. За 3-4 години до взяття мазків з носа не закопувати краплі / спреї і не промивати ніс. Взяття мазків оптимально виконувати вранці, відразу після нічного сну.
Загальна інформація про дослідження
Кашлюк є гострою антропонозную бактеріальну інфекцію. Збудник – Bordetella pertussis (паличка Борде – Жонг), дрібна нерухома грамнегативна коккобацілламі, строгий аероб. Інфекція передається повітряно-крапельним шляхом. Джерелом інфекції є хвора людина з будь-якою формою інфекційного процесу.
У перебігу захворювання виділяють наступні періоди: інкубаційний період (тривалістю від декількох днів до двох тижнів), катаральний (від 5-8 до 11-14 днів), пароксизмальної, або спазматичний (2-8 тижнів), дозволу (2-4 тижні) і реконвалесценції (2-6 місяців).
Найбільш характерними для коклюшу є прояви, що характеризують пароксизмальної період захворювання. До них відносяться сухий спастичний кашель, ціаноз носогубного трикутника, акроціаноз, можлива блювота, лихоманка, слабкість, в гемограмі – лейкоцитоз, лімфоцитоз.
Слід зазначити, що найбільш важко захворювання протікає у дітей раннього віку, можливий розвиток ускладнень з боку бронхолегеневої і нервової систем. У дорослих і осіб після вакцинації коклюш частіше протікає в легкій, атипової формі, як правило, без ускладнень.
Паракоклюш – це гостра бактерійна інфекція респіраторного тракту, що вражає дітей і дорослих. Збудником інфекції є аеробне паличка Bordetella parapertussis. Клінічні прояви даного захворювання схожі з картиною коклюшу, характерна більш стерта зміна періодів, легкий перебіг, рідкісне розвиток ускладнень, переважно у дітей.
Діагностика кашлюку і паракашлюку заснована на клініко-епідеміологічних даних, результати змін в клінічному аналізі крові і підтверджується лабораторними методами.
В клінічній лабораторній діагностиці даних захворювань застосовують кілька методів: бактеріологічний метод для виявлення росту колоній збудників коклюшу / паракашлюку; серологічний метод, спрямований на визначення сумарних антитіл до даних збудників; метод полімеразної ланцюгової реакції (ПЛР) – для виявлення генетичного матеріалу збудника коклюшу.
Бактеріологічне обстеження є першим етапом діагностики, але дозволяє виявляти збудників тільки на ранніх термінах захворювання, в перші 2-3 тижні.
Метод ПЛР є високоефективним в діагностиці кашлюку, дозволяє виявляти фрагменти ДНК збудника B. pertussis в досліджуваному біоматеріалу, має високу діагностичної специфічністю, що досягає 100%.
Використання даного методу рекомендовано в перші три тижні від початку клінічних проявів захворювання, тобто в катаральний і ранній пароксизмальної період. У більш пізні терміни захворювання діагностична чутливість методу падає.
Слід зазначити, що на відміну від інших лабораторних методів ПЛР ефективна на тлі лікування антибактеріальними препаратами. Також вона використовується при обстеженні дітей раннього віку, на відміну від більш старших дітей і дорослих, коли можливе зростання числа хибнопозитивних результатів.
У осіб, вакцинованих проти коклюшу, позитивний результат даного методу може свідчити про транзиторне носійство патогена, а не про активній формі захворювання.
Серологічне обстеження дозволяє виявляти в сироватці крові специфічні антитіла, спрямовані до антигенів збудників B. pertussis і B. parapertussis. Вони можуть бути виявлені за допомогою реакції непрямої гемаглютинації (РНГА).
При виборі РНГА як діагностичний тест при підозрі на коклюш і паракоклюш слід враховувати клінічний період захворювання, вік пацієнта та наявність попередньої вакцинації. Для підтвердження діагнозу необхідно визначення наростання титру антитіл в чотири і більше разів в парних сироватках, взятих з інтервалом 10-14 днів.
Реакцію ставлять паралельно з кашлюковим і паракоклюшная антигеном. Серологічне обстеження рекомендовано застосовувати в період 3-6 тижнів від початку перших клінічних симптомів захворювання, що характеризує пароксизмальної період коклюшу.
Даний метод не рекомендується застосовувати дітям до 3 місяців, так як імунна система новонароджених в цей час ще незріла і можуть бути виявлені материнські антитіла в низьких титрах.
Також не рекомендується проводити серологічне дослідження особам протягом 1 року після вакцинації проти коклюшу внаслідок неможливості розрізнити імунну відповідь на вакцинацію або на первинну інфекцію. Титр антитіл до B. pertussis може бути визначений для оцінки ефективності щеплення проти коклюшу у дітей.
Для чого використовується дослідження?
- Для комплексної лабораторної діагностики кашлюку та паракашлюку.
- Для діагностики кашлюку в перші три тижні від початку захворювання, що характеризують катаральний і ранній пароксизмальної період, а також на тлі лікування антибактеріальними препаратами.
- Для діагностики кашлюку та паракашлюку в спазматичний (пароксизмальної) період захворювання.
- Для оцінки ефективності вакцинації проти коклюшу.
Коли призначається дослідження?
- При клінічних проявах коклюшу / паракашлюку: сухий спастичний кашель, що супроводжується глибоким свистячим вдихом, блювотою, ціанозом носогубного трикутника, акроціаноз, лихоманка, слабкість, нежить, сльозотеча.
- При обстеженні осіб, які перебували в тісному контакті з хворими на кашлюк / паракоклюшем.
- При оцінці ефективності вакцинації проти коклюшу.
Що означають результати?
- референсні значення
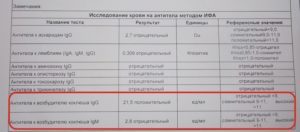
- 1. anti-Bordetella pertussis
- Результат: негативний.
- Титр: після вакцинації: 1: 160.
- 2. anti-Bordetella parapertussis
- Результат: негативний.
- Титр: <1:80.
- 3. Bordetella pertussis, ДНК
- Результат: не виявлено.
- Причини позитивного результату:
- коклюш;
- паракоклюш;
- транзиторне носійство;
- імунну відповідь після вакцинації.
Причини негативного результату:
- відсутність кашлюку / паракашлюку;
- неефективна вакцинація проти кашлюку;
- зниження імунологічної відповіді після вакцинації;
- помилково негативні результати.
Що може впливати на результат?
- Клінічний період захворювання, вік пацієнта, наявність попередньої вакцинації;
- застосування антибактеріальних препаратів в залежності від стадії (періоду) захворювання і застосовуваного методу лабораторної діагностики;
- особливості імунної відповіді у новонароджених дітей;
- попередня вакцинація.
важливі зауваження
- При інтерпретації результатів обстеження необхідно враховувати методи діагностики, вік пацієнтів, клінічну стадію (період) захворювання, що передує вакцинацію.
- Для комплексної оцінки отриманих результатів їх необхідно зіставляти з епідеміологічними, клінічними і іншими лабораторними даними.