Трансплантація нирки – це операція відчаю. Вона проводиться, коли інші методи порятунку пацієнта неефективні.
Перші операції почали проводити понад півстоліття тому. В даний час трансплантація при хворих нирках – це відточена методика, що вимагає високої кваліфікації медичних працівників.
Особливості пересадки нирок
Пересадка нирки – хірургічне втручання, при яких проводиться заміна нефункціонуючої органу на здоровий, отриманий від живого (як правило, одного з родичів) або мертвого донора.
Захворювання реципієнта описується 2 кодами міжнародної класифікації МКБ 10. Початкове захворювання – N18.0 – ХНН, Z94.0 – пересаджена нирка. У донора ж в картці буде вказано код Z52.4.
Пересадка нирки дітям при хронічній нирковій недостатності і вадах розвитку органів – це обов’язкова процедура, так як діаліз уповільнює темпи зростання і розвитку дитини.
Де роблять пересадку нирки? Операції проводять в спеціалізованих медичних установах. Наприклад, в Україні – в інституті ім. Шалімова, в Український – в науковому центрі ім. В. І. Шумакова.
Можливі ризики трансплантації різні: від невиходу пацієнта з наркозу до відторгнення органу, інфікування патогенною флорою, гнійних і запальних процесів.
Але при цьому пересадка нирки покращує якість і тривалість життя в 1,5-2 рази в порівнянні з іншими методами лікування.
види трансплантації
Виділяють 2 основних види трансплантації: пересадка від живих донорів або з використанням органу, вилученого у померлої людини.
Критерієм вибору донорської нирки є сумісність пацієнтів по групі крові, аллелям HLA. Обов’язково враховується вік, стать і вагу донора і реципієнта.
Обов’язкові вимоги до донору:
- бути ВІЛ-негативним;
- не мати епізодів інфікування блідою трепонемой;
- не хворіти гепатитом B і C.
Емоційна форма донорства, тобто коли реципієнта з живим донором не пов’язують родинні узи, на території країн СНД під забороною.
Якщо нирка живого донора несумісна з тканинами реципієнта, то можливе проведення обміну на відповідний за показниками орган. Цей спосіб називається «ланцюжок», або «парний обмін».
В умовах дефіциту трансплантатів це дозволяє провести пересадку 2 пацієнтам, які не є родичами.
показання
Показання до трансплантації нирки – це захворювання, при яких повноцінна робота органу і лікування його іншими методами неможливі. це:
- хронічний пієлонефрит і гломерулонефрит;
- термінальна стадія ХНН (вродженою чи набутою форми);
- полікістозні зміни органу;
- захворювання сечовидільної системи, що розвинулися на тлі діабету;
- важкі травми органу;
- вроджені патології нирок;
- інші урологічні захворювання.
Потенційні реципієнти знаходяться на замісній терапії, потребують гемодіалізу або перитонеального діалізу.
Протипоказання

Єдиного переліку протипоказань до пересадки нирки не існує. Центр трансплантації визначає їх самостійно.
Абсолютні протипоказання до пересадки нирки:
- перехресна імунологічна реакція реципієнта і донора-ймовірність відторгнення трансплантата близька до 100%;
- наявність злоякісних пухлин, у тому числі в недавньому минулому. Період спостереження перед трансплантацією становить від 2 до 5 років після радикального лікування. Далі – за станом здоров’я пацієнта. Виняток становить карциноми in situ, базаліоми;
- інфекційні захворювання гострого перебігу, крім неактивних хронічних гепатитів;
- ВІЛ;
- термінальна стадія інших патологій;
- хронічні захворювання в стадії загострення – наприклад, ерозійні процеси в шлунково-кишковому тракті або серцева недостатність;
- факти недотримання призначень трансплантолога в минулому – за статистикою, до 10% трансплантатів відторгається через недотримання режиму або відмови від прийому лікарських препаратів;
- алкоголізм, наркоманія, що супроводжується деградацією особистості.
Діабет не є перешкодою до пересадки нирки. Виживання пацієнтів з ендокринними захворюваннями нижче, ніж у інших категорій реципієнтів.
Підвищений або знижений артеріальний тиск у донора не є протипоказанням до використання його біологічного матеріалу. Цих донорів вважають маргінальними.
Але використання сучасних лікарських препаратів дозволяє істотно поліпшити якість життя реципієнта з таким трансплантатом.
Підготовка до операції

Якщо проводиться споріднена пересадка нирки від живого донора, то передопераційна підготовка проводиться протягом деякого часу. Воно необхідне для обстеження пацієнта, який жертвує свій орган.
Якщо ж нирка вилучена у трупа, то відповідного реципієнта екстрено викликають до медичного закладу. Його порядковий номер у списку очікування не має значення, так як визначальний фактор – це біологічна сумісність тканин.
Живому донору і реципієнту необхідно здати аналізи:
- крові – біохімія, дослідження на цукор і згортання, визначення групи і резус-фактора, загальні показники;
- ЕКГ;
- УЗД, рентгенографія грудної клітки;
- дослідження на ВІЛ, сифіліс;
- аналізи сечі – загальний, біохімія.
Гемодіаліз проводиться за показаннями. Дітям, як правило, ця процедура не відображено.
проведення трансплантації
Трансплантація нирок найчастіше проводиться ГЕТЕРОТОПІЧНОЇ методом, тобто не на звичне для них місце.
Орган буде розміщений в клубової ямці, переважно з правого боку, так як в цьому місці подвздошная вена розташовується ближче до поверхні шкіри. У дітей і пацієнтів, які перенесли кілька операцій, орган розміщується в очеревині.
Як правило, ліву нирку пересаджують з правого боку, праву – з лівої. Це дозволяє правильно сформувати судинну систему, що живить орган. Рідну, але не працює нирки не витягують у пацієнта.
У рідкісних випадках орган підлягає видаленню. Показання до повної заміни нирки:
- власний орган заважає правильно розташувати трансплантат;
- кістозні зміни тканин нирки – це може викликати гнійний запальний процес;
- підвищене нирковий тиск, яке не піддається медикаментозної терапії.
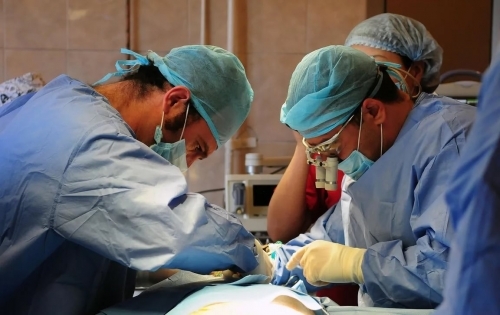
Оперативне втручання проводиться в 6 етапів. Одночасно проходить лапароскопічне вилучення органу у живого донора.
- Доступ. Розріз починається з середини живота на 2 см вище лобка і спрямований вгору і назовні. Для попередження кровотечі використовується Електроніж.
- Обробка донорської нирки. Хірург витягує її з пакету і поміщає в ємність зі стерильною крижаною крихтою. Проводять обробку судин нирки, сечоводу.
- Формування судинної системи і запуск кровообігу. Контроль – це початок відтоку сечі по сечоводу.
- Формування з’єднання між донорським мочеточником і сечовим міхуром реципієнта. При необхідності проводиться стентування.
- Укладання донорського органу – трансплантат розміщується в підготовленому місці таким чином, щоб артерії та вени були перекручені, сечовід лежав вільно, без натяжки.
Останнім етапом є установка дренажу для відтоку виділень, пошарове ушивання рани. Пацієнта виводять з наркозу і переводять у відділення реанімації.
можливі ускладнення
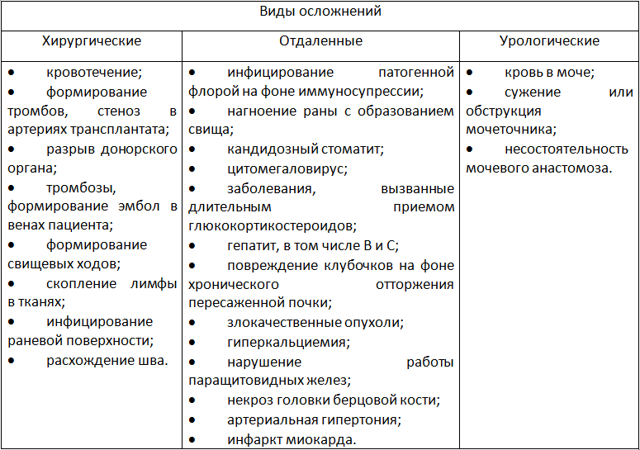
Виділяють поточні, або хірургічні, ускладнення і віддалені, не пов’язані безпосередньо з оперативним втручанням. Всі можливі наслідки представлені в таблиці 1.
Але найважчим ускладненням вважається відторгнення нирки. Воно відбувається як з вини медичних працівників, так і з вини пацієнта.
У 10% випадків втрата органу є наслідком порушення рекомендацій лікарів, відмови від прийому імуносупресантів.
післяопераційна реабілітація

Після операції пацієнт і донор переводяться у відділення інтенсивної терапії. Тривалість перебування в реанімації різна. Зазвичай для донора – це доба, для реципієнта – від 2 до 6 днів. У цей час пацієнт повинен перевертатися, сідати, надувати гумові кульки. Це необхідно для виведення мокротиння з дихальних шляхів.
Вставати і починати ходити слід тільки під наглядом медичного персоналу. Перші спроби поставити пацієнта на ноги проводять на 2-у добу після операції.
Протягом 2-3 тижнів дозволяється лише часткове купання. Шви мочити заборонено. Будь-яке збільшення рухової активності слід обговорити з лікарем-трансплантологом. Перші 6 тижнів заборонено піднімати більше 5 кг, наступні 2-3 місяці – не більше 7 кг, не можна займатися спортом, інший активною діяльністю.
Під час операції встановлюють стенти, що з’єднують нирку і сечовий міхур пацієнта. Це дозволяє мінімізувати ризик ускладнень, стенозу соустя сечоводу.
Термін використання стента становить від 14 до 30 днів після трансплантації. Видаляє пристрій лікар під час планового огляду. Для цього доведеться пройти цистоскопію.
Реабілітація після пересадки нирки – це тривалий процес. Самостійність в цей період недоречна. Всі зміни в житті пацієнт повинен обговорити з лікарем.
Через 3 місяці при відсутності повторних госпіталізацій, інших ускладнень дозволяється повернутися до навчання або роботи. Початок статевого життя слід обговорити з лікарем. Для цього потрібно повне відновлення після операції.
Після трансплантації лікар призначить імуносупресивні, противірусні препарати, стероїдні гормони. Самостійно змінювати дозування, пропускати прийом строго заборонено. Застосування подібної терапії мінімізує ризик відторгнення.
Життя з пересадженою ниркою
Життя після трансплантації нирки – це постійний контроль власного стану, дотримання рекомендацій лікарів, періодичні обстеження для виключення відторгнення імплантату, моніторинг стану сечовидільної системи.
Необхідні дослідження після операції:
- Цистоскопія – для огляду сечового міхура, вилучення стентів.
- Біопсія трансплантата – проводиться за показаннями, але в деяких центрах трансплантації є обов’язковою процедурою. Дозволяє оцінити роботу органу.
- Ангіографія – для контролю над кровообігом в пересадженою нирці.
- УЗД трансплантата.
Після трансплантації показаний прийом імуносупресорів. Це робить пацієнтів більш сприйнятливим до вірусних і бактеріальних інфекцій. Тому не слід соромитися носити маску в громадських місцях.
Обов’язково потрібно звертатися до лікаря при появі температури, зміні кольору сечі, кашлі, гіперемії тканин в районі шва.
На тлі прийому препаратів для попередження відторгнення ризик розвитку злоякісних новоутворень збільшується. Тому потрібно стежити за станом шкірних покривів, молочних залоз, репродуктивної системи, кишечника, періодично проходити плановий огляд.
Жорстка спеціалізована дієта після трансплантації не відображено. Навпаки, перелік дозволених продуктів розширено. Але максимально слід обмежити вживання:
- гострих і солоних страв;
- цукру, здоби;
- солі, гострих соусів;
- газованих напоїв;
- грейпфрутів, інших цитрусових;
- жирної свинини;
- цвітної капусти;
- майонезу, кетчупу;
- ікри – чорною, червоною;
- пісочного та листкового тіста.
Вагітність після пересадки нирки

Вагітність після трансплантації цілком реальна. Після нормалізації роботи сечовивідної системи у пацієнток в переважній більшості випадків відновлюється репродуктивна функція.
Якщо вагітність небажана, то слід використовувати бар’єрні методи запобігання. Спіралі, пероральніконтрацептиви заборонені. Аборт при відбулася вагітності вкрай небажаний. Препарати для імуносупресії не відбиваються на стані майбутньої дитини.
Вагітність веде гінеколог спільно з фахівцями центру трансплантації. Пологи – за рішенням лікаря, але, як правило, шляхом кесаревого розтину.
Годування дитини грудьми заборонено, так як препарати для імуносупресії проникають в молоко.
Підсумки і висновки
При собі реципієнт повинен носити картку, де вказано, що йому проведена трансплантація, контактні телефони трансплантолога і найближчих родичів, необхідні лікарські препарати.
Тривалість життя після пересадки нирки залежить від віку пацієнта, бажання вести здоровий спосіб життя, дотримання рекомендацій лікаря, відсутність ускладнень.
Пересадка нирки (трансплантація): де і як проводиться операція
Трансплантація нирки проводиться при виявленні у пацієнта термінальній стадії хронічної ниркової недостатності (ХНН). При такому стані швидкість клубочкової фільтрації (СКФ) становить менше 15 мл / хв, що означає відсутність повноцінної дієздатності нирок очищати кров від токсинів.
У України пересадку нирки роблять тільки в державних клініках і при цьому безкоштовно (по ОМС) . Однак, так як черга на пересадку дуже велика, то люди, у яких є гроші, можуть зробити пересадку за кордоном. Ціна на цю операцію сильно залежить від країни і клініки і варіюється в межах від 30 до 120 тис. Доларів.
Донором може виступати як жива людина, так і померлий, який за життя дав згоду на використання своїх органів після смерті шляхом підписання спеціальної угоди. Живих донорів класифікують на осіб, генетично пов’язаних з реципієнтом, і незв’язаних – в залежності від фактора спорідненості.
За останній час кількість споріднених пересадок нирок істотно зросла. У цьому випадку ризик відторгнення органу знижується.
Навіщо і коли потрібна трансплантація нирки
Трансплантація нирки – вимушений захід, якщо система фільтрації здатність органу знижена, що ризикує привести пацієнта до летального результату. Якщо цей парний орган не виконує свого природного призначення – токсини накопичуються в крові, отруюють організм.
Ниркова недостатність хронічного перебігу передбачає підключення до гемодіалізу – апарату «штучна нирка». Вся процедура займає близько 3 годин. Також гемодіаліз – альтернативний варіант підтримки життя для людей, які очікують своєї черги на операцію.
Якщо «штучна нирка» – ефективний спосіб реабілітувати здатність органу на перших трьох стадіях хронічної недостатності, то при термінальній стадії, крім трансплантації не допоможе жоден інший спосіб.
Патології, внаслідок яких ХНН стрімко набуває термінальну стадію:
- Цукровий діабет – найбільш часта причина (викликає ХНН в 25% випадків).
- Злоякісна гіпертонія.
- Фокально-сегментарний гломерулосклероз.
- Поликистозная хвороба нирок.
- Ряд вроджених помилок метаболізму.
- Аутоімунні захворювання, такі як вовчак (імунна система не розпізнає власну нирку і атакує її як чужорідну інфекцію). Якщо при хронічній нирковій недостатності не почати реалізацію екстрених заходів, летальний результат наступає протягом трьох місяців.
Показання у дорослих і дітей
Деякі стану дорослих пацієнтів служать показанням до трансплантації здорової нирки. Серед таких явищ:
- психоемоційна нестабільність;
- змінюються біоритми – днем пацієнт спить, а вночі – страждає безсонням;
- особа набуває характерного воскової колір;
- хибне відчуття печіння на тілі;
- масивне випадання волосся;
- відсутній апетит, маса тіла знижується до 20% за місяць;
- змінюється тембр голосу;
- розлад кишечника відбувається практично кожен день, стілець має вкрай неприємний запах і темний колір;
- часта блювота;
- розвивається серцева недостатність;
- знижується пам’ять.
Додатково до перерахованих симптомів, у пацієнта виникає неприємний запах тіла, порожнини рота – специфічний запах сечі. На жаль, в педіатрії теж існують стану, при яких єдиним способом врятувати життя дитині виступає пересадка йому здорової нирки.
До числа невідкладних ситуацій відноситься:
- Істотне підвищення діурезу.
- Набряк гомілковостопних суглобів, особи.
- Деформація кінцівок.
- Відчуття печіння на подушечках пальців рук, ніг.
- Атрофія м’язів.
- Наростаюча слабкість, збільшується щогодини.
- Сухість слизових оболонок; гіркоту, неприємний присмак у роті.
- Сильний больовий синдром.
- Часто повторювані напади судом, що не пов’язане з епілепсією і вказує на недостатність калію в організмі.
- Стійке підвищення артеріального тиску.
- Зниження опірності організму інфекціям, висока схильність дитини захворювань.
- Зниження рівня гемоглобіну до критичних цифр, розвиток внаслідок цього, залізодефіцитної анемії. Звертає на себе увагу той факт, що дитина сильно відстає в зростанні, не відповідає віку.
Протипоказання до проведення трансплантації
Навіть сучасні можливості медицини дозволяють провести пересадку здорового органу не при всіх особливостях організму. Хоча список обмежуючих факторів скорочується з кожним роком, деякі протипоказання залишаються незмінними, оскільки не викликають сумніву в створенні загрози для життя пацієнта в процесі виконання операції.
До обставин і захворювань, при яких не можна пересаджувати нирку, відносяться:
- Серцева або легенева недостатність, що виключає можливість забезпечення наркозу і вентиляції легенів.
- Хвороби печінки.
- Туберкульоз легень і / або органів сечовидільної системи.
- Деякі форми злоякісних новоутворень.
- Злоякісна гіпертонія, оскільки цей стан характеризується короткочасним підвищенням рівня артеріального тиску до критичних показників. Під час наркозу, у пацієнта є ризик розвитку інсульту або інфаркту.
- Аутоімунні захворювання.
- Психічні розлади і запущені стадії наркоманії.
До недавнього часу ВІЛ вважався одним з протипоказань до операції. Було побоювання, що прийом деяких препаратів з імунодепресивними властивостями може призвести до прогресування хвороби через слабку імунної системи.
Однак після проведення ряду досліджень з’ясувалося, що імуносупресивні лікарські засоби і антиретровірусні препарати можливо підібрати таким чином, щоб вони діяли синергетически. Тоді вдасться підтримувати необхідну кількість імунних клітин, запобігши відторгнення органу.
Як проходить операція (забір нирки у донора)
При виконанні традиційного відкритого нефректомії, донору нирки виконують загальний наркоз. На бічній або передньої частини живота проводиться розсічення розміром від 15 до 25 см. Кровоносні судини, що з’єднують нирки донора, січуть, затискають. Сечовід, сполучні сечовий міхур і нирки, теж січуть, потім затискають.
Хірург може скорочувати довжину сечоводів, обсяг надниркової залози, і / або навколишніх тканин. Разом з ниркою видаляють кровоносні судини і сечовід, потім зазначені структури перев’язуються, хірурги вшивають операційну рану і накладають стерильну пов’язку.
Втручання займає 3 години (тривалість варіюється в залежності від багатьох факторів). Якщо разом з ниркою трансплантують підшлункова залоза, час проведення збільшується ще на 3 години. Якщо пацієнт занадто рано зайняв чергу на трансплантацію нирки померлого донора, то операція може бути проведена в найкоротші терміни до необхідності використання діалізу.
Пересадка нирки в України, Індії, Ізраїлі
Пересадка нирки в України
У України донорських органів чекають близько 20 тисяч осіб. У черзі на трансплантацію можна провести кілька років. Операцію проводять тільки в спеціальних центрах пересадки нирки, розташованих в 22 регіонах країни. Кількість проведених операцій варіюється від 1000 до 1500 за рік. Якщо порівняти ці дані з аналогічною практикою США – то вони в 10 разів їх перевищують.
Кількість живих донорів для трансплантації нирки і померлих варіюється дуже широко в залежності від країни. Так, в США та Ізраїлі зараз один з трьох донорів є живим. А в Іспанії цей показник – тільки 3% (дані за 2006 рік).
Розглядається втручання здійснюється в тільки при проходженні реципієнтом жорстких обмежень не тільки за віком, а й за станом здоров’я, яке має бути вищий за середній. Мета відбору – звести до мінімуму ймовірність ризику неприйняття трансплантата, настання летального результату. Там же, де згодом роблять пересадку нирки, попередньо проходять діагностику.
Після всіх лабораторних та інструментальних досліджень стає відомо, які лікарські препарати будуть відповідати для кращого приживлення нирки. Серцево-легенева функціональна здатність кандидата на пересадку нирки повинна бути повноцінною, також неприпустимо наявність інших патологій, що обмежують тривалість життя.
Пересадка нирки в Ізраїлі

Популярність даної операції саме в цій країні збільшується з кожним днем разом з дефіцитом донорських органів, що надходять, в основному, від живих людей. Хоча пересадка тут коштує чималих грошей, витрати виправдовує професіоналізм лікарів, завдяки якому у пацієнта є всі шанси на повноцінне життя після операції.
Успіх проведення втручання залежить від крові пацієнта і імунних властивостей його організму. Тому першочерговим завданням лікарів є усунення антитіл, адже їх дія спрямована проти антигенів тканин трансплантованого органу і сприяє його відторгненню.
Процес підготовки до операції багатоступінчастий, обов’язковим пунктом в якому виступає плазмафорез. Ця процедура відокремлює антитіла з крові, тим самим запобігає надмірну активність імунітету і відторгнення донорського органу.
Супутніми методиками по нейтралізації антитіл може виступати переливання крові та прийом певних лікарських медикаментів, спрямованих на пригнічення реакції відторгнення.
Створена національна база донорів і реципієнтів допомагає вирішувати випадки несумісних пар. Для цього досить поміняти донорів місцями і нейтралізувати антитіла в крові у реципієнта, після чого відбувається операція з пересадки нирки.
Ізраїльські хірурги зробили прорив у сфері трансплантології, почавши в якості експерименту, пересаджувати нирки від донора, група крові якого не збігається з тією, що у пацієнта. У цьому випадку навіть факт наявності родства не знижує великого ризику. Даний інноваційний метод поширився і в інші країни. Його суть полягає в зміні складу крові.
Пересадка нирки в Індії

Операція в цій країні відрізняється ціновою доступністю при одночасній ефективності. Тут обладнані цілі центри трансплантології, в яких без праці проводять мультиорганної операції – одночасно приживляють печінку і нирку, нирку і підшлункову залозу. Для проведення трансплантації немає протипоказань у вигляді наявності ВІЛ або гепатиту C.
Згідно із законодавством країни, дозволена тільки пересадка спорідненої нирки дітям і дорослим. Також важливий момент – донором може виступати тільки жива людина. Клініки знаходяться в Делі, Ченнаї, Мумбаї, Бангалорі, Індоре.
Які недоліки операції
Необговорювані гідність втручання – то, скільки живуть після пересадки нирки. Але крім переваг, операція має і кілька негативних сторін.
Оскільки процес приживлення нирки займає не один день, а питання нормалізації гормонального фону – до півроку, існує ризик розвитку таких ускладнень, як зниження інтенсивності еритропоезу і вимивання кальцію з кісток.
Якщо своєчасно не вжити заходів, які не відкоригувати стан, великі артерії починають нагадувати за зовнішнім виглядом старі іржаві труби. Як це впливає на загальне самопочуття – здогадуватися не доводиться. Обтяжує ситуацію той факт, що донора для трансплантації нирки знайти дуже складно. Органи навіть близьких родичів підходять не завжди.
Інші недоліки трансплантації нирки – проблеми з диханням, ризик алергічної реакції на лікарські препарати, ймовірність ранової інфекції. Куріння, ожиріння можуть бути причиною виникнення хірургічних ускладнень. Тому вимоги до кандидатів на трансплантацію досить великі і залежать від країни проведення операції.
Харчування після операції

Дієта після пересадки нирки спрямована на мінімізацію навантаження на приживаються орган.
Одночасно з цим, потрібно підвищити концентрацію в крові калію, магнію і фосфору. Також за допомогою правильного харчування потрібно попередити розвиток запорів, що вкрай небажано для кишечника прооперованого людини.
Застій калових мас не тільки додає хворобливості, яка і без того супроводжує пацієнта в післяопераційному періоді. Вона виступає доброчинної середовищем для розвитку кишкової інфекції. Оскільки в організмі є свіжа рана, потрібно сприяти своєчасному спорожнення кишечника.
У перші години після операції вживати їжу і пити заборонено – тільки протирати губи часточкою лимона або серветкою, змоченою у воді. Через 12 годин після відходження від наркозу дозволено пити воду (без газу), починаючи з декількох ковтків. Надалі лікар складає список дозволених і заборонених продуктів, страв. Можна їсти:
- Вегетаріанські супи.
- Телятину нежирних сортів, курячу грудку.
- Морепродукти.
- Річкову рибу.
- Сир, мацоні.
- Бобові.
- Всі види горіхів, сухофруктів (через підвищений вміст в них магнію, калію).
- Капусту, картоплю.
- Макарони (твердого сорту).
- Кисломолочну продукцію (жирність не повинна перевищувати 2,5%).
Не частіше 1 рази в тиждень можна вживати випічку, солодощі і кавун. Також доведеться обмежити кількість солі, відмовитися від прянощів, спиртних напоїв, цільного молока, консервації.
Протипоказано включати в раціон жирне м’ясо, ковбасу, розчинна кава, міцний чай. Абсолютне протипоказання на вживання газованих напоїв, сирів, вершкового масла, квасу, квашеної капусти. Страви потрібно запікати, тушкувати, не менш корисний спосіб харчової обробки – приготування на пару.
Поведінка після пересадки операції

Життя після пересадки нирки передбачає зміну режиму рухової активності, харчування.
- У перші кілька тижнів після виписки з лікарні, хірург оцінює стан пацієнта, призначає виконання аналізів крові і коригує дозування ліків.
- Пацієнта вчать вимірювати артеріальний тиск, температуру і діурез будинку.
- Проводять УЗД пересадженою нирки (для виключення структурних порушень, що вказують на початок відторгнення органу).
- Для визначення якості кровообігу в пересадженою нирці знадобиться проходження артеріограмми.
- Пацієнту не можна піднімати більше 1,5 кг, робити різкі рухи.
Також важливо приходити на прийом у призначений день, щоб хірург оглянув і, якщо є ознаки відторгнення, відразу ж їх лікувати. У період проводити регулярні аналізи крові і сечі для виявлення будь-яких ознак поліорганної недостатності.
Відторгнення пересадженої нирки – чому виникає і як проявляється
Імунітет розпізнає пересаджений орган як чужорідний об’єкт, тому намагається позбавити організм від нього. З цієї причини, пацієнт повинен пам’ятати про попереджувальні знаки і симптоми відторгнення. Серед таких явищ:
- Гіпертонічна хвороба.
- Припухлість або набряклість, як правило, в руках, ногах, або особі.
- Зниження діурезу.
- Підвищення температури тіла.
- Болю в животі.
Пацієнт повинен негайно звернутися в службу трансплантації, якщо будь-який з цих симптомів розвиваються.
Спеціальні ліки, прийняті після операції, допоможуть запобігти відторгненню. Це називається імуносупресивної терапії. Призначення таких лікарських засобів – ослаблення імунної системи, що дозволяє тілу прийняти пересаджений орган.
Якщо пацієнт приймає препарати, що знижують опірність організмів, то повинен регулярно обстежуватися на інфекції, вимірювати кров’яний тиск, здавати аналізи на глюкозу і онкомаркери, щоб мати можливість уникнути розвитку цукрового діабету і ракових пухлин.
Нирка входить до списку найбільш пересаджуваних органів. Тому трансплантологи всіх країн уважно відстежують новітні розробки в цій сфері. Об’єкт їхньої уваги – не лише альтернативне обладнання, здатне забезпечувати життєві процеси пацієнта на час його операції.
Хірурги орієнтуються на пошуки ефективних методів, спрямованих на те, щоб пересаджена нирка не відривати. Наукові винаходи в цій області підштовхнули не тільки до створення апаратів для гемодіалізу, але також підтвердили можливість створення нирки з власних клітин організму. Така технологія розробляється в наукових центрах України і за кордоном.
Життя після трансплантації нирки
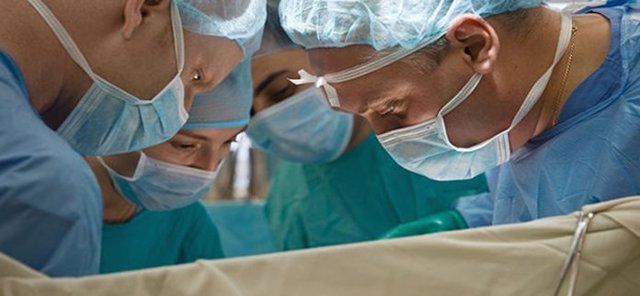
У 2015 році виповнилося 50 років з моменту першої успішної трансплантації нирки. Сьогодні така операція – найчастіша в центрах трансплантології.
У України щорічно проводять близько 1000 операцій з пересадки нирки, а в США – близько 16 тисяч. Ниркова трансплантація дозволяє на 6-20 років продовжити життя людині, включаючи самих маленьких пацієнтів. У нашій країні успішні операції такого роду проводять малюкам починаючи з 3 місяців.
Трансплантації нирки – загальні відомості
Трансплантація нирки – це операція з пересадки органу пацієнтові від донора – живу людину або трупа.
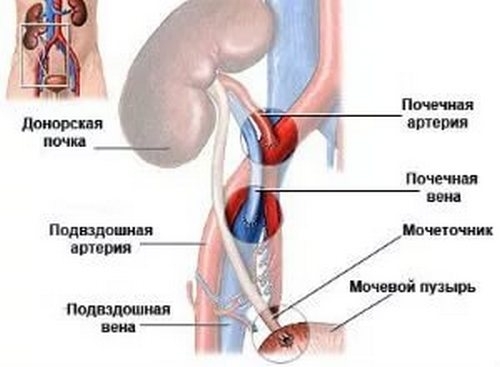
Нову здорову нирку пересаджують в повздошной область, набагато рідше – в зону, де знаходяться рідні нирки пацієнта.
У маленьких дітей вагою до 20 кг донорську нирку розміщують в черевній порожнині – тільки в цьому місці дорослий і досить великий орган зможе прижитися і функціонувати.
При цьому власну нирку людині зазвичай залишають, існує лише кілька винятків, коли доводиться видаляти хворий орган. Це полікістоз, збільшений розмір рідного органу, який заважає трансплантату, та ін.
Оскільки операція з пересадки нирки успішно проводиться вже півстоліття, кожна дія лікарів розрахована до секунди і чітко налагоджено.
Заморожену донорську нирку, відмиту і підготовлену, розміщують в підготовленому місці, швидко з’єднують судини, нерви і сечоводи (останні можуть бути як донорськими, так і рідними).
У Міжнародній класифікації хвороби передбачено кілька кодів, пов’язаних з пересадкою нирки. Код Z94.0 по МКБ-10 означає безпосередньо наявність трансплантованою нирки, код Z52.4 вказує на донора нирки. T86.1 – це ускладнення після операції або відторгнення нового органа.На відео про трансплантацію нирки:
показання
Існує тільки одне показання до трансплантації нирки – це хронічна ниркова недостатність в термінальній стадії, тобто коли відновлення ниркової функції вже неможливо.
Такий стан у пацієнта може настати як остання стадія багатьох захворювань:
- хронічний гломерулонефрит або пієлонефрит;
- діабетична нефропатія;
- полікістоз нирок;
- травми;
- різні вроджені аномалії;
- вовчаковий нефрит (розлад ниркової функції на фоні червоного вовчака) і ін.
Операція з пересадки нирки виконується в рамках замісної ниркової терапії, куди також входять гемодіаліз і перитонеальний діаліз. Пацієнти можуть кілька років жити на діалізі, але рано чи пізно необхідність в трансплантації все ж настає.
Це пов’язано з тим, що процедура діалізу істотно обмежує можливості пацієнта, який змушений кожні 2-3 дня йти на складну і часто болючу процедуру. Трансплантація допомагає людині на кілька років повернути собі повноцінне життя.
Для маленьких дітей питання пересадки нирок стоїть ще гостріше. При гемодіалізі відбувається серйозне уповільнення фізичного розвитку дитини, тому пересадка нирки дозволяє не тільки повернути малюка до нормального життя, а й забезпечити його повноцінне зростання і розвиток.
Протипоказання
Сьогодні в український медицині немає єдиного погляду на заборони до трансплантації нирок. Існують абсолютні протипоказання, при яких жоден центр пересадки органів в країні не візьметься за операцію. І відносні, при яких можливі варіанти: одні фахівці порадять почекати з пересадкою, інші можуть відразу дозволити трансплантацію.
До абсолютних протипоказань до пересадки нирки відносяться:
- перехресна імунологічна реакція з лімфоцитами донора;
- тільки що виявлені ракові пухлини або занадто малий час після операції (для кожного типу пухлини – свій термін);
- серцево-судинні захворювання в декомпенсированной стадії;
- активні інфекції (туберкульоз, ВІЛ);
- важкі стадії інших хронічних захворювань;
- зміни особистості, при яких пацієнт навряд чи зможе адаптуватися після пересадки (на тлі алкоголізму, наркоманії, психозів).
У числі відносних протипоказань – ті захворювання, які можуть спровокувати ускладнення після трансплантації. Це перш за все ниркові недуги: мембранозно-проліферативний гломерулонефрит, гемолітичний уремічний синдром. А також розлади обміну речовин, через які виникають відкладення в нирках (подагра і ін.).
Чи не є протипоказаннями неактивні гепатити В і С в хронічній формі, а також цукровий діабет. Але деякі центри трансплантації в цьому випадку пропонують одночасну трансплантацію нирок і підшлункової залози.
види
Отримати нирку для пересадки можна двома способами. Відповідно, існує два види трансплантації: з ниркою, отриманої від живої людини і від трупа.
Живими донорами найчастіше виступають родичі. У цьому випадку висока ймовірність сумісності донора і реципієнта, а також того, що нова нирка у хворого приживеться і буде відмінно функціонувати.
Сумісність визначається за трьома параметрами:
- відповідність груп крові пацієнта і донора;
- сумісність алелей (варіантів) HLA-генів реципієнта і донора;
- зразкову відповідність за вагою, віком та статтю (дотримується далеко не завжди).
Далеко не всі люди, які потребують пересадки нирки, мають родичів, що підходять за всіма параметрами і готових пожертвувати органом. Тому в України велика частка операцій з пересадки проводиться з трупної ниркою. Близько 1/3 трупних нирок – від так званих маргінальних донорів (з цукровим діабетом, гіпертонією і ін.).
Дані статистики по виживаності після обох типів трансплантації майже однакові. Протягом року виживаність пацієнтів з «живою» ниркою – 98%, з трупної – 94%. Сам трансплантат приживається в 94% в першому випадку і в 88% – у другому.
Підготовка до операції
Якщо донором для пацієнта з нирковою недостатністю виступає жива людина, передопераційні обстеження можуть вестися досить довго. Якщо в центр пересадки надходить трупна нирка, пацієнта, включеного в лист очікування, терміново викликають в центр.
Група лікарів, які готують людину до операції, включає кілька різних фахівців. Це сам хірург, нефролог-трансплантолог, анестезіолог, психолог і медсестри. Нерідко ще й дієтолог.
Перед операцією пацієнт проходить ряд додаткових тестів на сумісність, щоб лікарі переконалися, що трансплантат приживеться. Якщо ризики невдалої операції (коли нирка трупна) високі, доктор може запропонувати почекати до наступного варіанта.
Обов’язкові аналізи перед операцією включають:
- Аналіз крові (на гемоглобін, креатинін, рівень сечовини, калію і кальцію і ін.);
- ЕКГ;
- Гемодіаліз (якщо немає протипоказань);
- Рентген або УЗД грудної клітини.
При підготовці до операції у дитини гемодіаліз зазвичай не проводять, оскільки він шкодить фізичному розвитку маленьких пацієнтів.
Одна з найважливіших складових життя після пересадки нирки – це прийом імуносупресивних препаратів (преднізолон, циклоспорин, Міфортик). Вони допомагають придушити імунітет і запобігти відторгненню трансплантата. Їх приймають в день пересадки і до 3-6 місяців після.
Вже на наступний день після операції нирки пацієнтові дозволяють ходити, через 1-2 тижні (якщо немає ніяких ускладнень) відпускають додому. Перші дні після ниркової трансплантації і виписки у людини регулярно перевіряють найважливіші життєві показники: артеріальний тиск, температуру та ін. Необхідно ретельно контролювати діурез, стежити за масою тіла.
Шви знімають через 10-14 днів (під час першого візиту до лікаря після виписки). Перші три місяці потрібен регулярний диспансерний огляд – один раз в два тижні, потім один раз на місяць (до кінця життя).
При зовнішньому огляді лікар перевіряє:
- тиск;
- діурез;
- щільність трансплантованою нирки;
- судинний шум над новою ниркою.
Лабораторні аналізи включають загальний аналіз сечі, клінічний і біохімічний аналіз крові, добову втрату білка (з сечею) і ін. Як мінімум два рази в рік здається аналіз на ліпіди і сечову кислоту в крові. Щорічно – УЗД, ЕКГ, флюорографія та ін. Процедури.
Життя після операції
Будь-який лікар-трансплантолог на питання, як змінюється життя пацієнта після пересадки нирки, відповість: «У кращу». Після трансплантації людина отримує шанс на 10-15-20 років практично повноцінного життя.
Тривалість життя дорослих людей після пересадки трупної нирки – 6-10 років, після «живий» нирки від родичів – 15-20 років.
Тривалість життя після пересадки нирки у дітей можна представити в наступній таблиці:
Вік пацієнта – Час після операції – Трупна нирка, виживаність,% – «Родинна» нирка, виживаність,%
| До 5 років | 1 рік | 34% | 62% |
| 3 роки | 15% | 52% | |
| 6-10 років | 1 рік | 52% | 75% |
| 3 роки | 31% | 65% | |
| 11-15 років | 1 рік | 53% | 73% |
| 3 роки | 42% | 59% |
Перші 6 місяців після пересадки трупної або спорідненої нирки важливо скоротити фізичне навантаження, не піднімати тяжкості понад 5 кг. Через півроку – не більше 10 кг. Але помірне фізичне навантаження вважається дуже корисною при реабілітації і допомагає поліпшити якість пацієнтів з чужої ниркою.
Дієта рекомендується зі зниженим вмістом солі (особливо при гіпертонії), доведеться скоротити солодощі, хліб і борошняні вироби, смажені страви, копченості та солоності. Обсяг рідини – не більше 1,5-2 літра на добу.
Дорослим пацієнтам рекомендується бар’єрна контрацепція, щоб виключити статеві інфекції, що вимагають серйозного лікування. Вагітність після пересадки нирки дозволена, але при плануванні дуже важливо обговорити з лікуючим акушером-гінекологом всі можливі ризики.
Самий неоднозначний питання, що стосується ниркової трансплантації, пов’язаний з отриманням групи інвалідності після операції. Хоча за законом термінальна стадія ниркової недостатності – це перша група інвалідності, після пересадки нирки найчастіше присвоюють другу робочу, іноді – третю.
У деяких випадках пацієнтам дають першу, але з чим це пов’язано – з показаннями аналізів або пунктуальністю комісії, сказати важко.
ускладнення
Головна небезпека після трансплантації – це те, що нирка не приживеться.
Лікарі розрізняють три види відторгнення нирки:
- Сверхострое відторгнення (через 1 годину після операції).
- Гостре відторгнення (5-21-й день після пересадки).
- Хронічне (терміни не обмежені).
Як правило, різкого відторгнення органу після пересадки практично не відбувається. Це процес повільний і поступовий, нерідко за допомогою препаратів вдається врятувати ситуацію.
Якщо нова нирка все ж відмовляється працювати, розвивається синдром хронічного відторгнення – коли протягом декількох місяців функція нового органу поступово згасає. У цьому випадку потрібна нова пересадка (ретрансплантаціі).
Інші ймовірні ускладнення після операції можна умовно розділити на судинні та урологічні. До перших відносять гіпертонію, кровотечі, тромбоз і стеноз артерії донорської нирки та ін. Урологічні порушення – це гематурія, обструкція сечоводу і т.д. Також можливе інфікування післяопераційного шва.
Життя після пересадки нирки та трансплантації
Будь-яке оперативне втручання вимагає відновлення, реабілітації та дотримання певних рекомендацій. Трансплантація нирки вважається досить складною і ризикованою операцією, яка вимагає виконувати певні умови і правила для подальшої життєдіяльності.
Однак, незважаючи на високий рівень ризику і небезпеки більшість пацієнтів відзначають позитивний ефект і значне поліпшення якості життя.
Життя після пересадки нирки
Пересадка донорської нирки дозволяє людині, у якого виявлено прогресуюча ниркова недостатність, відновити здоров’я, повернутися до класичного образу життя. Це головна перевага даного методу.
Але в зв’язку з тим, що знайти донора велика проблема, активно розвивали вчені в останні роки методи підтримуючої терапії, що дозволяє жити без пересадки.
При порівнянні цих методів можуть з’явитися сумніви – чи варто пересаджувати нирку?
Альтернативний метод терапії
Людина може жити при зупинці активності нирок недовго. Дуже скоро в організмі почне накопичуватися рідина і шкідливі речовини, які будуть отруювати, перешкоджати нормальному перебігу хімічних реакцій. Є всього два методи терапії патології на термальній стадії:
Діаліз може бути самостійним методом терапії, застосуються на постійній основі або допоміжним, застосовуватися тимчасово, поки не знайдений донор. Найбільш ефективним вважається гемодіаліз. Раніше діаліз гарантував невелику тривалість життя – 5-10 років.
У наш час метод удосконалений і середній показник – 20-40 років. Мінусом є залежність від процедури. Вона може згубно впливати на психологічний стан людини.
Все життя ходити в лікарні кілька разів на тиждень, витрачати кожен раз по кілька годин, змінювати плани, постійно підлаштовуватися – це вимагає витримки, самодисципліни, пригнічує.
Пересадка нирки дозволяє вирішити проблему швидко, позбавляє від регулярних візитів в поліклініку, гемодіалізу. Своєчасний прийом прописаних препаратів – це менше навантаження на психіку, самооцінку.
Спосіб життя після трансплантації
Життя після пересадки нирки повертається у звичне русло. Можна ходити на роботу, займатися спортом. Жінка з пересадженою ниркою може завагітніти, виносити і народити дитину. Однак доведеться проходити обстеження систематично, пити таблетки, робити уколи, дотримуватися дієти.
Операція триває в середньому 3-5 годин і вже в перший же день після її проведення пацієнту найчастіше пропонують почати відновлювати активність. Після будь-якої операції, незалежно від її цілей, потрібен певний час контролювати стан пацієнта.
Хірургічне втручання – це завжди ризик розвитку запалення, проблемного загоєння ран і не тільки. Стаціонарне лікування – частина періоду реабілітації.
Харчування після трансплантації нирки деякий час здійснюється шляхом введення поживних розчинів в кров. Це дозволяє виключити зайве навантаження. Надалі не рекомендується набирати зайву вагу, адже це збільшує ризик розвитку серцево-судинних захворювань.
Повсякденний раціон повинен бути ідеально збалансованим, містити в достатній кількості вітаміни, білки, жири, вуглеводи, рідина, фосфати, кальцій та інші речовини. Доведеться з обережністю ставитися до солоної і солодкої їжі, раціоналізувати їх споживання.
Дотримання рекомендацій лікаря дозволить значно поліпшити стан здоров’я. Важливо їх дотримуватися, адже пересадку теоретично можна проводити багато разів, а на практиці обмеження існують. Здоров’я може погіршуватися після будь-якого хірургічного втручання. Вартість операції теж має значення.
Якщо після успішної пересадки нирки відбувається відторгнення з невідомих причин, імунна система реагує негативно, до з’ясування та усунення чинників, що перешкоджають успіху, не слід багато разів поспіль робити наполегливі спроби, навіть якщо везе і можливість є.
Прогноз при пересадці нирки
Коли питання якості життя вирішене, виникає наступне питання – скільки живуть після пересадки нирки? Кожен випадок індивідуальний, звичайно. Про ризики, надії, перспективи може розповісти тільки доктор своєму пацієнтові.
Але загальну статистику теж важливо знати. Вона допоможе прийняти виважене рішення. Вона не включає в себе зазвичай дані про найуспішніших випадках трансплантації в історії людства, пропонує орієнтуватися на узагальнені, середні відомості, оцінити універсальність терапії.
Кандидата на пересадку чекає більш песимістичний прогноз, ніж кандидата на систематичний діаліз, хоча і слід враховувати вік пацієнта. З точки зору тривалості життя, в одному випадку краще діаліз, в іншому – трансплантація.
Наприклад, пацієнти, які перенесли трансплантацію у віці 40-59 років живуть в середньому на 10 років довше, ніж пацієнти того ж віку, що проходять гемодіаліз. У віці 20-39 років прогноз ще більш оптимістичний для людей, з пересадженою ниркою.
Їх тривалість життя, згідно з наявними відомостями, на 17 років більше, ніж у пацієнтів у віці 20-39 років, регулярно проходять гемодіаліз.
Трансплантація в дитячому віці
У дитячому віці пересадка дає непогані результати.
Процедура пов’язана з великими ризиками, на жаль, адже в організм дитини пересідає нирка дорослого – донором може бути тільки людина, яка досягла повноліття.
Органи померлого донора приживаються гірше і перш ніж ризикувати здоров’ям пацієнта, використовувати в якості донорського матеріалу внутрішні органи померлого дитини, слід зважити двічі подумати.
Нирка з сформованого організму є гідним варіантом, що викликає обгрунтоване довіру.
Головна перешкода – вона більше за розмірами, для її функціонування потрібно строго певний обсяг крові, вона розрахований на синтез урини в кількості, нормальному для дорослого.
Середня тривалість життя пересадженою нирки дорослої людини в тілі дитини – 20 -25 років. У разі пересадки нирки в тіло дорослої, цифри не міняються.
Прогноз для дорослих
Згідно зі статистикою, в перший рік після операції, якщо нирка була отримана від живого донора, відторгнення відбудеться в 2% випадків. Якщо донором став померлий, ймовірність відторгнення в перший рік зростає, становить 6%. І в наступні роки новому елементу загрожує загибель.
Цьому сприяє в першу чергу імунна система. Нирка так і не буде ніколи сприйнята як щось рідне, природне, назавжди залишиться стороннім об’єктом. Саме тому доведеться приймати додатково ліки. Будь-яка застуда – загроза.
Після пересадки нирки станом здоров’я потрібно приділяти багато уваги.
Щороку функціонування, згідно зі статистикою, нирка вмирає на 3-5%, якщо донором є жива людина. Вона вмирає на 5-8%, в разі, якщо донором був померлий чоловік. Така реакція до кінця незрозуміла. Вчені не знають, чому вона гине. Це не відторгнення як таке, а поступове згасання працездатності. Відторгнення – процес раптовий, що розвивається стрімко, загроза життю.
Проблема поступового згасання функцій, як і відторгнення, вирішується досить просто: рано чи пізно може знадобитися нова операція або доведеться погодитися на регулярний діаліз. Втім, до цього моменту в науці може статися переворот і буде винайдений революційний метод терапії, якому не було рівних.
Пошук нових методів лікування
Дослідження проблеми ниркової недостатності, реакції організму і вживлені органу, розвитку ускладнень тривають. І. І. Мечников в своїх дослідженнях фагоцитів, колись виявив, що в багатьох внутрішніх органах в процесі старіння клітини заміщаються сполучною тканиною.
Нефрони при нирковій недостатності теж замінюються нею. Вона синтезується з фагоцитів. Фагоцити захоплюють і поглинають, абсорбують тверді частинки, шкідливі мікроорганізми, виводять їх з тіла. Вони частина імунної системи, джерело хвороби в той же час. Сполучну тканину вони створюють, використовуючи колаген.
Високий вміст даного білка в сечі – одна з ознак ниркової недостатності.
З сполучної тканини складаються оболонки внутрішніх органів, так звана Сторма, що забезпечує їх форму, цілісність. Сполучна тканина потрібна для утворення, відновлення зв’язок, сухожиль, хрящів, кісток, кровоносних судин. З неї складаються рубці.
Коллагенеза – цілий комплекс захворювань, різної етіології, пов’язаних з патологією сполучної тканини. Це вроджені і набуті проблеми зі здоров’ям.
Ниркова недостатність до коллагенеза не зараховують, але пов’язана з цим поруч патологій, як і явище передчасного старіння органів, організму, зовнішніх шкірних покривів, появі зморшок. Очевидно, що заміщення нефронів сполучною тканиною – процес аналогічний старінню.