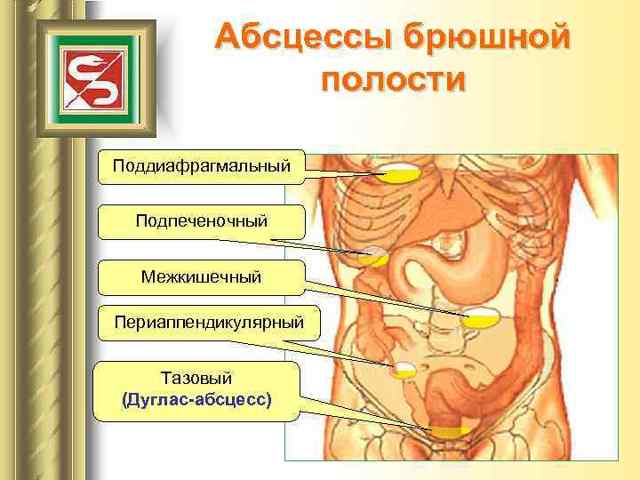
Абсцеси малого таза виникають в місцях, де є сприятливі умови. До котрі володіють чинників належить застій запального ексудату або виливання крові. Рідина накопичується в найнижчому місці черевної порожнини – дугласовом просторі.
У жінок вогнище хвороби розташовується між маткою і прямою кишкою, у чоловіків в поглибленні між сечовим міхуром і прямою кишкою. Запалення тканин з гнійної порожниною виникає як ускладнення хірургічних втручань, апендициту, гінекологічних інфекцій.
Причини виникнення абсцесів малого тазу
Найбільш часта причина абсцесу малого таза – вплив бактеріальної мікрофлори різного ступеня агресивності. Інвазія відбувається на тлі ослаблення бар’єрних механізмів. Абсцес стає ускладненням місцевого перитоніту, що поширюється дифузно. Справжньому Провокують обставинами є:
- травми і операції на органах черевної порожнини;
- гострий апендицит;
- недотримання правил асептики;
- недостатнє дренування і санування черевної порожнини;
- гнійні гінекологічні запалення.
Схильність до патології спостерігається у пацієнтів з цукровим діабетом, хворобою Корна, а також вагітних.
Патологія характерна для будь-якої статі і віку, спостерігається у дітей як форма ускладнення після операції.
Клінічні прояви

Патологія має характерні ознаки, які проявляються на 5-7 день після початку запалення. На першій стадії температура тіла підвищена, після формування абсцесу виникає лихоманка, озноб, рясне потовиділення. Серед симптомів захворювання:
- погіршення загального стану;
- сильні болі внизу живота;
- проблеми з сечовипусканням;
- позиви до дефекації;
- тенізми;
- спрага;
- почастішання пульсу;
- нудота;
- слизові виділення з прямої кишки, піхви.
Клінічна картина неоднакова для всіх пацієнтів, патологія може мати мінімальні прояви або зовсім не проявлятися до певного моменту. Симптоматика залежить від локалізації вогнища нагноєння. Поки капсула ціла, очеревина не рветься до гніву. Перфорація абсцесу в кишечник призводить до появи свищів. Зазвичай вони спостерігаються в товстій кишці.
діагностика
В процесі збору анамнезу лікар враховує недавні хірургічні втручання і гінекологічні проблеми. При підозрі на абсцес проводиться ректальне (для чоловіків) і вагінальне (для жінок) обстеження. Пальпаторно визначається щільний інфільтрат з розм’якшеним ділянкою в центрі. Освіта хворобливе, при розростанні тисне на пряму кишку. Виникають помилкові позиви до дефекації.
Консистенція інфільтрату різниться в залежності від тривалості формування. Спочатку освіту щільне, з появою гною розм’якшується. У жінок шийка матки зміщується в бік. Більш повну картину патології дає інструментальне обстеження і лабораторні аналізи:
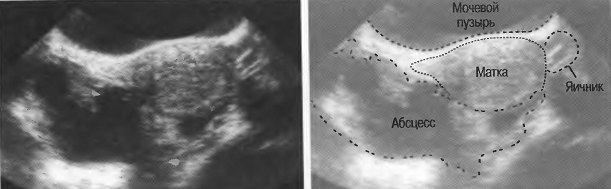
- УЗД малого таза;
- КТ або МРТ для уточнення локалізації вогнища нариву;
- загальний і біохімічний аналіз крові;
- аналіз сечі – при залученні сечового міхура виявляються лейкоцити, білок.
Якщо при пальпації виявлена флюктація (утворення гною), показана пункція. Вона проводиться через пряму кишку або заднє склепіння піхви. Для процедури використовується шприц з пункційної голкою. Після вилучення рідини проводиться бактеріологічне дослідження.
методи терапії
Лікування абсцесу проводиться оперативно, з госпіталізацією пацієнта. На стадії щільного інфільтрату призначаються клізми і спринцювання теплими відварами лікарських трав.
Процедури сприяють швидкому утворенню гною і розм’якшення абсцесу. Також на цій стадії проводиться консервативна терапія по зняттю інтоксикації. Пацієнту прописуються антибіотики широкого спектру дії. Препарати пригнічують аеробні та анаеробні бактерії.
В процесі консервативного лікування можливий довільний прорив абсцесу. Пацієнти помічають витікання гною з сечею або калом. Їх стан поліпшується. У більшості випадків вдаються до дренування вогнища нагноєння. Перед операцією хворому ставлять очисну клізму. Хірургічне лікування проходить під загальним наркозом.
Вибір методу залежить від статі пацієнта:
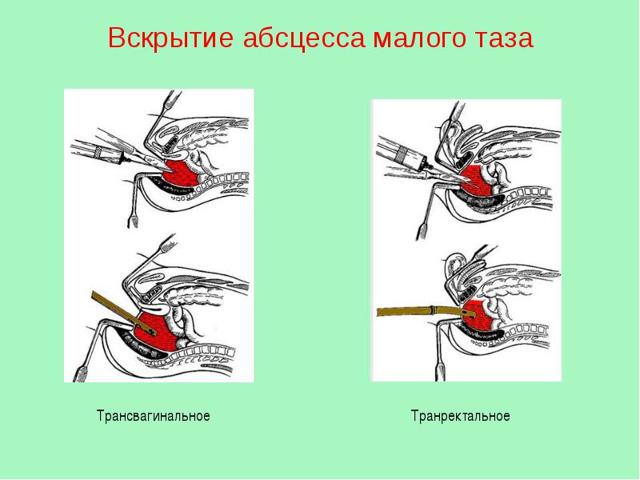
- У чоловіків проводиться розтин стінки прямої кишки. Для проведення операції виконується розширення ануса. У найбільш м’якому місці відбувається розтин по голці. Процес контролюється за допомогою апарату УЗД. Розріз збільшують корнцангом. Відбувається спорожнення і санування порожнини нариву. Вставляється трубка для дренажу.
- У жінок тазові абсцеси розкриваються через заднє склепіння піхви. Слизова розрізається скальпелем, порожнину нариву розширюється затискачів для кращого відтоку вмісту. На 3-4 доби вставляється трубка дренажу.
При виборі місця доступу хірург орієнтується за даними про локалізацію нариву. Операційний розріз може виконуватися в промежині або над лоном. Установка вагінального дренажу не рекомендується незайманим. У відсутності можливості зробити пункцію під контролем УЗД, дістатися до патологічного утворення трансректально і трансвагинально, проводиться лапаротомія.
Тривалість періоду відновлення залежить від обраного методу операції і віку пацієнта. Дренажну трубку видаляють через 2-3 дня, після припинення відтоку гною. Хворого розташовують в напівсидячому положенні для забезпечення відтоку рідини. Антибактеріальна терапія триває. Температура і загальне самопочуття швидко приходить в норму.
У перші дні рекомендується харчування бульйону і рідкої кашею. Далі призначається бесшлаковая дієта. В період реабілітації заборонений підйом вантажів, тривала ходьба.
Можливі ускладнення і наслідки
Серед медиків патологія вважається менш небезпечною, ніж нагноєння в інших відділах черевної порожнини – поддиафрагмальном і міжкишкові. Ступінь загрози залежить від розмірів гнійника. У деяких випадках він може бути обсягом до 500 мл.
Існує ризик прориву абсцесу, який призведе до перитоніту. Розплавлення тканин найближчих органів обернеться попаданням гною в кишечник, сечовий міхур або матку.
Подальший розвиток подій: прорив в матку і сечовий міхур веде до їх запалення, витікання в пряму кишку сприяє поліпшенню стану пацієнта.
Профілактичні заходи і прогноз
Заходи щодо запобігання виникненню та розвитку абсцесів:
- якісне видалення ексудату, згустків крові, гною під час операцій;
- правильний вибір наркозу, що дозволяє виконати хірургічне втручання в повному обсязі;
- своєчасне лікування гінекологічних і проктологічних хвороб, пов’язаних з гнійними утвореннями;
- проведення ректального і вагінального обстеження пацієнтів після видалення апендициту.
Профілактичні заходи стосуються медичних працівників. Від їх професіоналізму та відповідальності залежить здоров’я пацієнтів.
Патологія успішно лікується, прогноз сприятливий. Це стосується одиночних вогнищ запалення. Своєчасність втручання відіграє значиму роль. Грамотне лікування нагноєння запобігає поширенню патології на найближчі органи.
Абсцес дугласова простору. Симптоми, причини, лікування і шифр за МКХ-10
Абсцес дугласова простору. Інкапсульований гнійний осередок, розташований в матково – прямокишковому (прямокишечно – міхурово) поглибленні малого таза.
Клініка абсцесу дугласова простору характеризується неспецифічними проявами (інтоксикацією, фебрильною температурою, ознобами) і місцевої симптоматикою (болем в нижніх відділах живота, дизуричні явищами, частими позивами на дефекацію).
Діагностика абсцесу малого таза включає ректальное і вагінальне (у жінок) дослідження, УЗД малого таза, КТ, пункцію гнійника через пряму кишку або заднє склепіння піхви. Лікування абсцесу дугласова простору полягає в його розтині через пряму кишку або піхву, дренуванні і санації, проведенні антибіотикотерапії.
причини
За даними загальної хірургії, гінекології та оперативної гастроентерології абсцес дугласова простору зустрічається в 1-3% випадків (в 0,06-0,11% – після оперативних втручань).
Абсцес дугласова простору є досить частою різновидом абсцесів черевної порожнини.
Інкапсульований гнійник при даному виді абсцесу формується в матково-ректальному поглибленні у жінок і прямокишково-міхурово – у чоловіків.
Абсцеси малого таза завжди мають вторинний характер. У більшості випадків абсцес дугласова простору розвивається на тлі деструктивної форми гострого апендициту (флегмонозного, гангренозного, перфоративного) при тазовому розташуванні червоподібного відростка.
У жінок до формування абсцесу малого таза можуть призводити гнійні захворювання придатків (аднексит, пиосальпинкс). Рідше виникнення абсцесу дугласова простору передує перфорація дивертикула ободової кишки, парапроктит, дифузні форми перитоніту.
Затікання крові, серозного або гнійного випоту в дугласового простір сприяють анатомічні особливості малого таза, куди відкриваються брижових синуси і канали. При недостатньо ретельної ревізії і туалеті операційної рани, неадекватному дренуванні і санації малого таза в найбільш глибокому місці черевної порожнини – дугласовом просторі – створюються умови для формування абсцесу.
Гноеродная мікрофлора представлена неспецифічними збудниками (стафілококами, кишковою і паракішечной паличкою, стрептококами, синьогнійної палички і тд). Утворення абсцесу дугласова простору сприяє зниження реактивності організму і підвищення вірулентності патогенної мікрофлори.
Організація абсцесу дугласова простору, як правило, відбувається через 5-10 діб після операції з приводу первинного гнійного захворювання.
В першу чергу з’являються загальні неспецифічні симптоми, які характеризуються раптовим розвитком ознобу, підвищенням температури тіла до фебрильних значень, тахікардією, нудотою, головним болем.
На цьому тлі відзначаються відчуття розпирання і різкі болі внизу живота, що посилюються при ходьбі, рухах, фізіологічних відправленнях.
При абсцесі дугласова простору пацієнтів можуть турбувати часті і хворобливі сечовипускання, тенезми, рідкий стілець з домішкою слизу і крові, нетримання газів і калу. Великі гнійники, оточені масивним інфільтратом, іноді призводять до здавлення прямої кишки, викликаючи механічну кишкову непрохідність.
діагностика
При зборі анамнестичних даних враховуються недавно перенесені операції і захворювання, що дозволяє запідозрити ймовірність абсцесу дугласова простору. Пальпаторно визначається болючість в області малого тазу, локальне напруження м’язів, позитивний симптом Щоткіна – Блюмберга.
При ректальному або вагінальному дослідженні виявляється болючий тугоеластіческой інфільтрат з розм’якшенням і флюктуацією в центрі. У жінок абсцес дугласова простору пальпується вище шийки матки, визначається нависання заднього склепіння піхви.
Для диференціальної діагностики з тубооваріальний абсцесом у жінок проводиться УЗД малого таза; для виключення абсцесу передміхурової залози у чоловіків – УЗД простати. У складно диференціюються випадках може знадобитися виконання комп’ютерної томографії.
Для остаточного розпізнавання абсцесу дугласова простору вдаються до діагностичної пункції гнійника під ультразвуковим наведенням через пряму кишку або заднє склепіння піхви. Отримане гнійний вміст підлягає лабораторному дослідженню.
лікування
На инфильтративной стадії призначаються мікроклізми, антибіотики; після остаточного формування абсцесу, про який судять по розм’якшення інфільтрату і появі флуктуації, проводиться розтин гнійника. Абсцеси дугласова простору розкривають через стінку прямої кишки або через заднє склепіння піхви.
- Спочатку виконується пункція гнійника товстої голкою.
- Після отримання гною, для забезпечення його вільного відтоку з порожнини абсцесу, отвір по ходу голки розтинають, розширюється тупим шляхом, і в нього встановлюється двухпросветний дренаж (або катетер з роздутою манжетою).
- Проводиться післяопераційна санація гнійної порожнини.
Для розтину абсцесу дугласова простору у жінок може застосовуватися задня кольпотомія. При неможливості розтину абсцесу трансерктально або трансвагинально, використовується оперативний доступ в клубової області з подальшим введенням дренажу в малий таз.
При одиночному абсцесі дугласова простору і вчасно початому втручанні результат захворювання сприятливий – наступає одужання. Ускладнення абсцесу дугласова простору можуть розвинутися при прориві гнійника в черевну порожнину або прилеглі до нього органи.
профілактика
Профілактика абсцесу дугласова простору вимагає адекватної ревізії і санації черевної порожнини при оперативних втручаннях, ретельної зупинки кровотеч, своєчасного лікування гнійних тубооваріальні утворень і парапроктиту.
Після ускладненою апендектомії в післяопераційному періоді необхідно систематичне вагінальне або ректальне дослідження для своєчасного розпізнавання абсцесу дугласова простору.
Периапендикулярний абсцес. Найбільш типова локалізація. Клініка, діагностика, лікування
Периапендикулярний абсцес – це гнійник, що утворюється в черевній порожнині при гострому апендициті.
патогенез
Часте ускладнення при гострому запаленні червоподібного відростка.
Утворенню гнійника передує розвиток аппендикулярного інфільтрату , яким організм хворого відгороджує запалений відросток від іншої частини черевної порожнини.
Інфільтрат утворюється в результаті фібринозного випоту і спаяніем хворого сальника, петель кишечника, черевної стінки і самого відростка.
При згасанні запального процесу в червоподібному відростку інфільтрат розсмоктується. Однак при поширенні гноеродной інфекції за межі відростка, розвивається нагноєння інфільтрату.
симптоми
Симптоми – загальне нездужання, озноб, піт. Висока вечірня температура. Локалізовані болі в животі.
Хворий боїться повернутися в ліжку. Черевна стінка напружена відповідно до місця локалізації гнійника. Пальпируется відмежований нерухомий інфільтрат. Нерідко визначається флуктуація. Високий лейкоцитоз (понад 15000) із зсувом формули крові вліво.
При міжкишкові розташуванні абсцесу живіт помірно роздутий, характер болю переймоподібний, відзначаються явища часткової непрохідності кишечника
Течія
Аппендікулярние абсцеси зазвичай формуються на 2 – 3 тижні від початку гострого нападу апендициту.
Наявність абсцесу веде до розплавлення тканин і прориву гнійника або у вільну черевну порожнину, або в просвіт кишки, іноді в сечовий міхур
лікування
В стадії інфільтрату строгий постільний режим під наглядом хірурга в стаціонарних умовах. Лід на живіт.
Пеніцилін внутрішньом’язово в дозі від 400000 до 1000000 ОД щодня. Щадна діетил – овочеві протерті супи, рідка каша, варені овочі, компот. Протипоказані проносні.
Це полостное утворення округлої форми з однорідним гіпо- або анехогенних вмістом і щільною пиогенной капсулою від 5 до 8 мм завтовшки.
Абсцеси черевної порожнини, пов’язані з гострим апендицитом, найчастіше є наслідком аномального розташування червоподібного відростка і набагато рідше – внутрішньоочеревинних гематом, осумкованія інфікованого випоту і неспроможності швів в області кукси червоподібного відростка. Так само не слід забувати і про абсцедировании аппендикулярного інфільтрату.
Проводиться променева діагностика абсцесів черевної порожнини, включаючи не тільки класичну рентгенографію, але і УЗД, а також рентгенівську КТ. Остання дозволяє не тільки встановити наявність внутрішньочеревного абсцесу, а й визначити його точну локалізацію і взаємини з прилеглими органами.
При цьому у випадках близького старанності до зовнішньої поверхні тіла з’явилася можливість пункційного дренування подібних гнійників під контролем УЗД або КТ.
В даний час в клініках, які мають відповідне обладнання, до 50% внутрішньочеревних гнійників лікують черезшкірним пункційним дренированием.
Абсцедування аппендикулярного інфільтрату
З’являються болі в правої клубової області, розвивається системна запальна реакція (наростає лейкоцитоз, а температурна крива приймає гектический характер), збільшуються розміри інфільтрату і з’являється флуктуація. Цей діагноз можна підтвердити за допомогою УЗД.
Розтин абсцесу виробляють під загальною анестезією. Бажано зробити це, не розкриваючи вільну черевну порожнину. Очеревину слід розсікати в зоні пальпаторно визначається розм’якшення і флуктуації, потрібно не пошкодити підлягають інфільтровані петлі кишок.
Ці петлі і прилегла до них сальник поділяють, дотримуючись максимальної обережності, виключно тупим шляхом до появи гною.
Після цього також тупим шляхом розширюють отвір в порожнину гнійника, евакуюють гній, промивають порожнину розчином антисептика, встановлюють в ній трубчастий дренаж і рукавиць-марлевий тампон. Операційну рану вшивають до тампона.
При латеральної локалізації нагноівшіеся аппендикулярного інфільтрату доцільно спорожнити гнійник внебрюшінним доступом. Після розтину апоневроза і тупого розведення м’язів також тупим шляхом відсувають очеревину досередини разом з пальпованою інфільтратом. При появі під пальцями ділянки флуктуації в цьому місці обережно розкривають гнійник.
Необхідно пам’ятати, що при розтині периапендикулярних абсцесу ні в якому разі не слід прагнути до одночасної апендектомії.
Пошуки відростка в гнійної рани серед інфільтрованих і легкоранимі кишкових петель не тільки руйнують тканинний бар’єр, що відмежовує гнійник, а й можуть призвести до непоправних ускладнень: масивного кровотечі, поранення кишки з подальшим утворенням кишкового свища.
Червоподібний відросток видаляють тільки в тому випадку, якщо це не супроводжується технічними труднощами (відросток вільно лежить в порожнині абсцесу). У післяопераційному періоді хворим призначають дезінтоксикаційну терапію і антибіотики широкого спектру дії.
тазовий абсцес
У просторі малого таза – самому нижньому відділі черевної порожнини – найбільш часто скупчується запальнийексудат. У цій зоні існують кращі умови для раннього осумкованія випоту, а діагностувати і розкрити абсцес малого тазу набагато легше, ніж абсцес черевної порожнини будь-який інший локалізації.
Скарги хворих на тупий біль в нижніх відділах живота і промежини, дизуричні розлади і прискорені помилкові хворобливі позиви до стільця (тенезми).
Зазвичай перераховані скарги виникають на 5-7-й день після операції на тлі цілком благополучного перебігу. До цього ж часу знову починає підвищуватися температура тіла і зростає лейкоцитоз з характерним нейтрофільнихзрушенням.
Загальний стан хворих в цей період страждає мало, але іноді спостерігають симптоми інтоксикації: блідість шкірного покриву, тахікардію. При об’єктивному дослідженні живота нерідко вдається виявити помірний парез кишечника, хворобливість і інфільтрат над лобком без симптомів подразнення очеревини.
Найбільш цінний діагностичний прийом в таких випадках – пальцеве ректальне дослідження. У жінок крім цього проводять вагінальне дослідження.
У початкових стадіях формування тазового абсцесу в області заднього склепіння піхви або передньої стінки прямої кишки виявляють малорухливий болючий інфільтрат. При подальшому динамічному спостереженні вдається помітити розм’якшення інфільтрату, а в разі абсцедування – визначити ділянку флуктуації.
Виявивши щільний тазовий інфільтрат, хворому зберігають високе становище головного кінця ліжка, призначають антибіотики широкого спектру дії і теплі клізми з ромашки.
Якщо, незважаючи на проведене лікування, у хворого наростають симптоми системної запальної реакції, зберігається парез кишечника, температурна крива приймає гектический характер, виявляють флюктуацию, то це пряме показання до розтину гнійника.
Розтин абсцесу малого таза у жінок зазвичай проводять через заднє склепіння піхви, а у чоловіків – через передню стінку прямої кишки. Хворого укладають як для операції з приводу геморою (стара назва – «положення для каменерозсікання») і під загальною анестезією спеціальними ректальні дзеркалами широко розкривають задній прохід.
Зазвичай при цьому добре вдається побачити вибухає передню стінку прямої кишки. Це утворення пальпують пальцем, відшукуючи ділянку явною флуктуації, де виробляють пункцію за допомогою шприца з товстою голкою. Поява гною в шприці свідчить про попадання в порожнину абсцесу.
Слідом за цим строго по середній лінії по голці роблять розріз скальпелем довжиною близько 1 см в поздовжньому напрямку по відношенню до прямої кишки. Через розріз проводять товсту гумову трубку і ретельно промивають порожнину гнійника розчином антисептика. Дренаж залишають в порожнині абсцесу на 4-5 днів.
Щоб уникнути мимовільного випадання трубку фіксують одним швом до слизової оболонки прямої кишки. В післяопераційному періоді хворому призначають антибіотики і регулярно проводять промивання порожнини абсцесу гідроксиметилхіноксиліндіоксид (диоксидином).
міжкишковий абсцес
Зазвичай у формуванні такого абсцесу беруть участь петлі тонкої кишки, що розташовуються в нижній половині живота, а безпосередньою причиною його виникнення служить відповідна (медійна) локалізація деструктивно-зміненого червоподібного відростка, а також осумкований інфікований випіт.
Світлий проміжок, що триває 5-7 днів з моменту апендектомії до перших його симптомів:
- млявості,
- втрати апетиту,
- гектической лихоманки,
- нейтрофильного зсуву в лейкоцитарній формулі.
При об’єктивному дослідженні живота можна виявити щільне, без чітких контурів пухлиноподібнеосвіта, аналогічне аппендікулярние інфільтрату, але розташоване не в правої клубової області, а кілька медіальніше. Симптоми подразнення очеревини при цьому відсутні, можна виявити помірний парез кишечника.
У початкових стадіях, коли абсцесу ще як такого немає, а є лише запальний інфільтрат, допустима консервативно-вичікувальна тактика: спокій, холод на область інфільтрату, антибіотики, динамічне спостереження за картиною крові і температурою. Ведеться спостереження УЗД.
При появі виражених ознак системної запальної реакції показано розтин абсцесу. Це втручання проводять під загальною анестезією. У проекції пальпируемого інфільтрату роблять розріз завдовжки 6-8 см. Увійшовши в черевну порожнину, ретельно ізолюють рану вологими марлевими серветками.
Далі виключно тупим шляхом, обережно розсуваючи злиплі між собою петлі кишок, розкривають гнійник і евакуюють гній отсосом. Порожнина абсцесу промивають розчином антисептика і залишають в ній рукавиць-марлевий тампон і дренаж для введення антисептиків.
Крім цього в черевну порожнину (якщо вона була розкрита) вводять відмежовує тампони. Операційну рану зашивають лише частково, до дренажів і тампонів, стежачи за тим, щоб не відбулося їх обмеження.
У тому випадку, якщо гнійник вдалося розкрити без попадання в вільну черевну порожнину, припустимо відмова від введення тампонів, встановивши в порожнині абсцесу промивну систему. Рану вшивають.
Промивання порожнини абсцесу антисептиками іактівную аспірацію з нього здійснюють до повного припинення гнійної ексудації (зазвичай не менше 5 діб). Після цього введення рідини припиняють, а дренаж залишають ще на кілька днів. Подібна тактика сприяє якнайшвидшому стихання запального процесу, прискорює реабілітацію хворих і зменшує термін госпіталізації.
піддіафрагмальний абсцес
Причиною його виникнення служить зазвичай високе розташування червоподібного відростка, що створює певні труднощі в діагностиці, а це, в свою чергу, веде до запізнілої операції при вираженому деструктивному процесі. Більш рідкісна причина – затікання під діафрагму інфікованого випоту в післяопераційному періоді внаслідок неправильного положення хворого.
Формування гнійника починається через 5-7 днів після операції.
Нерідко локальні симптоми поддіафрагмальногоабсцесу стерті, незважаючи на те що у хворого спостерігається клінічна картина вираженої гнійної інтоксикації. Характерні тупий біль в нижніх відділах грудної клітки справа, що посилюються при глибокому вдиху. Іноді до болів приєднується сухий кашель, викликаний подразненням діафрагми.
При огляді грудної клітки нерідко виявляють відставання при диханні її правої половини, а в пізніх стадіях поддіафрагмальногоабсцесу – вибухне нижніх міжреберних просторів.
У цій же області внаслідок наявності реактивного випоту в плевральній порожнині виявляють притуплення перкуторного звуку, а при аускультації – ослаблення дихання.
Зазначені симптоми дають підставу для встановлення діагнозу правобічної нижнедолевой плевропневмонії, але вона носить співдружніх характер і не служить головною причиною погіршення стану хворого.
В діагностиці поддіафрагмальногоабсцесу виняткова роль належить рентгенологічному дослідженню, ультразвуковому скануванню, КТ.
В даний час при наявності відповідних умов краще пункційне чрескожное розтин і дренування абсцесу під контролем УЗД або КТ. Якщо це неможливо, вдаються до прямої операції після попередньої підготовки хворого протягом 1-2 днів. З цією метою проводять інтенсивне инфузионное і антибактеріальне лікування.
Для розкриття поддіафрагмальногоабсцесу раніше були запропоновані 2 категорії доступів: чресплевральним і внеплевральном.
Коли підвищується ймовірність розвитку абсцесу дугласова простору?
Між маткою і прямою кишкою у жінок знаходиться простір, яке називається дугласового простір. Це порожнину малого таза, покрита очеревиною. Дане анатомічне утворення важливо тим, що в ньому часто розвивається запальний процес гнійного характеру, який вимагає оперативного втручання. Які причини призводять до абсцесу дугласова простору?
Причини і механізм утворення абсцесу дугласова простору
Освітаабсцесу в малому тазу завжди носить вторинний характер.
Часто абсцес дугласова простору формується на тлі деструктивного гострого апендициту, якщо червоподібний відросток розташований в тазу.
Також провокувати розвиток абсцесу можуть гнійні захворювання придатків. Перфорація ободової кишки з розвитком перитоніту теж може привести до розвитку абсцесу дугласова простору.
Через анатомічні особливості кров, серозний або гнійний випіт затікають в простір між маткою і прямою кишкою, брижових синуси і канали також відкриваються в простір.
При оперативному втручанні, в разі недостатньої ревізії післяопераційної рани, а також при поганому дренуванні і санації малого таза створюються умови для розвитку гнійного запалення дугласова простору.
Гноеродная мікрофлору абсцесу дугласова простору представляють неспецифічні збудники:
- кишкова паличка;
- стафілококи;
- стрептококи;
- синьогнійна паличка.
Симптоми освіти абсцесу дугласова простору
Як правило, абсцес дугласова простору починає формуватися через кілька днів після оперативного втручання через первинної гнійної патології малого тазу.
Клінічна картина починається з розвитку неспецифічних симптомів – підвищення температури, раптовий озноб, головний біль, нудота і тахікардія.
Крім цього, жінка відчуває болі, важкість і відчуття розпирання внизу живота, які стають більш інтенсивними при рухах і фізіологічних відправленнях.
Сечовипускання може бути болючим і прискореним, стілець може бути рідким з домішкою крові і слизу. Можливі також явища нетримання газів і стільця, тенезми.
Якщо гнійник великий і масивний, він може здавлювати пряму кишку і провокувати кишкову непрохідність. Якщо гнійник вчасно не виявити і не усунути, він може прорватися в черевну порожнину.
Тривалий перебіг абсцесу дугласова простору призводить до розвитку тромбофлебіту вен таза і розвитку тромбоемболічної хвороби.
Аспекти діагностичного процесу абсцесу дугласова простору
При діагностуванні збирається анамнез, в якому виявляються недавно перенесені захворювання та операції, на основі чого можна запідозрити абсцес дугласова простору.
Під час пальпації визначається болючість в проекції малого таза, присутній Дефанс, симптом Щоткіна – Блюмберга позитивний.
Влагалищная або ректальна пальпація виявляє хворобливий тугоеластічний інфільтрат, в центрі якого розм’якшення і флуктуація.
Пальпація дугласова простору у жінок можлива вище шийки матки, також при цьому виявляється нависання заднього склепіння.
Диференціальна діагностика абсцесу дугласова простору проводиться з тубоваріальні абсцесом. Для цього виконується УЗД малого таза.
Для підтвердження діагнозу абсцесу при спірних моментах проводять пункцію гнійника під контролем УЗ через пряму кишку або заднє склепіння піхви.
Як проводиться лікування абсцесу дугласова простору?
В стадії інфільтрації проводять мікроклізми на тлі антибактеріальної терапії. Коли абсцес остаточно сформувався, про що свідчить розм’якшення інфільтрату, гнійник розкривають.
Розтин абсцесу проводиться через задній звід піхви або стінку прямої кишки. Перед розкриттям виконується пункція товстою голкою.
При отриманні гною, отвір по ходу голки розтинають для вільного його відтоку, в отвір в голці встановлюється дренаж. Обов’язково проводять санацію гнійної порожнини.
Таким чином, при наявності у жінок після оперативного втручання на органах малого таза скарг на слабкість, підвищення температури і болю внизу живота потрібно подумати про можливість розвитку абсцесу дугласова простору. Після операцій на органах малого таза за жінкою потрібно спостереження протягом двох тижнів, щоб попередити можливий розвиток гнійного ускладнення.
Абсцес дугласова простору
Абсцес дугласова простору – осередкове запалення тканин найбільш глибокого місця в малому тазу. Розташовується у жінок між маткою і прямою кишкою, у чоловіків – між сечовим міхуром і прямою кишкою.
синдроми
Осередок гною формується на 5-10 день після первинної хвороби. Спочатку у хворого настає загальне погіршення самопочуття, далі виникають нижчезазначені симптоми:
- Різко підвищується температура до 39 ° і вище.
- З’являється озноб.
- Частішає серцебиття.
- Виникає нудота.
- З’являються головні болі.
- Частішають позиви на дефекацію (рідкий стілець).
- З’являються сильні ріжучі болі в животі.
- Утворюються домішки крові, слизу в калі.
В ході прогресування хвороби відбувається нетримання газів, калу, стає частим, болючим сечовипускання. Видно зміни в крові: підвищується кількість лейкоцитів, прискорюється РОЕ. При пальпації помітно виражений больовий синдром внизу живота, захисне напруження м’язів не виявляється.
Бімануальногодослідження жінок через заднє склепіння піхви дозволяє промацати ущільнення з розм’якшенням в центрі, дізнатися приблизні розміри абсцесу. Дослідження прямої кишки у чоловіків проводиться пальцями, при впливі на її передню стінку виникає різкий біль, ущільнення з ділянкою розм’якшення.
Подальший розвиток абсцесу підвищує ймовірність його прориву в кишечник, сечовий міхур, вільну черевну порожнину.
Довгий перебіг захворювання збільшує ризик появи тромбофлебіту тазових вен, тромбоемболічної хвороби.
причини
Дозрівання абсцесу є наслідком різних захворювань: гострого гнійного апендициту, гнійного запалення придатків (аднекситу, піосальпінксу). Більш рідкісні випадки розвитку нариву від затікання гнійної рідини при пробиття виразкову хворобу шлунка.
лікування
Визначення схеми лікування повністю пов’язано з плином і етапом хвороби. Перед вибором способу терапії здійснюють діагностичну пункцію нагноєння за допомогою УЗД наведення. Процедура проводиться через задній звід піхви або пряму кишку.
Отриманий матеріал піддають бактеріологічному дослідженню за результатами якого вибирається консервативне, або хірургічне лікування.
- Консервативне лікування. Застосовується виключно на початкових етапах освіти нагноєння. включає:
- Використання певних різних антибіотиків.
- нагрівання гнійника за допомогою гарячих клізм, грілок, для обмеження процесу і його наближення до стінки піхви, прямої кишки.
- Хірургічне лікування. Є обов’язковим при сформованому абсцесі. Його розкривають через передню стінку прямої кишки або заднє склепіння піхви. Спочатку беруть пункцію гною товстої голкою на порожньому шприці.
Потім роблять надріз скальпелем або перфоратором Роттера. Після вилучення гною в порожнину гнійника вводять дренаж терміном на 3-7 днів.
Якщо розкрити нарив трансректально або трансвагинально неможливо, роблять операцію на черевній порожнині з введенням дренажу.
По завершенні операції відбувається післяопераційне лікування, що сприяє усуненню і появі гнійних процесів в рані. Важливе значення відводиться боротьбі з обезводненням, інтоксикацією організму. В рамках цього проводиться знеболююча, антибактеріальна, заспокійлива, відновлює, загальнозміцнююча терапії, призначаються ентеропротектори.
Абсцес дугласова простору
Дугласового простором називають поглиблення очеревини між передньою поверхнею прямої кишки і кишкової поверхнею матки (у жінок) або сечовим міхуром (у чоловіків).
Абсцес дугласова простору являє собою інкапсульований гнійний осередок, який розвивається в гострій або хронічній формі.
Патологія зустрічається в 1-3% випадків хірургічної, гінекологічної та оперативної гастроентерологічної практики і є найбільш розповсюдженим різновидом абсцесів черевної порожнини.
причини
Абсцес дугласова простору не є самостійним захворюванням, а носить вторинний характер.
Зазвичай розвивається на тлі гострого апендициту у флегмонозной, гангренозний і перфоративного формі в разі тазового розташування червоподібного відростка. У жінок причиною виникнення абсцесу може бути запалення придатків.
Патологія може сформуватися через перфорації дивертикулу ободової кишки, парапроктиту або дифузійної форми перитоніту. Але це відбувається відносно рідко.
В основному абсцес виступає ускладненням хірургічних операцій на органах малого таза, оскільки анатомічні особливості сприяють попаданню в нього крові, серозного або гнійного випоту при маніпуляціях на операційних ранах.
симптоми
Оскільки абсцес найчастіше пов’язаний з операціями з приводу первинного гнійного захворювання, то симптоми проявляються через 5-10 діб після хірургічного втручання.
Все починається з ознак інтоксикації: раптовий озноб, висока температура, тахікардія, нудота, головний біль.
Нездужання супроводжуються почуттям розпирання і болем внизу живота, неприємні відчуття посилюються в русі, при ходьбі і фізіологічних відправленнях.
Пацієнт також може скаржитися на хворобливе і часте сечовипускання, рідкий стілець зі слизом і кров’ю, нетримання газів і калу.
При критичному накопиченні гнійного вмісту в дугласовом просторі воно здавлює пряму кишку і викликає механічну кишкову непрохідність.
Тривалий перебіг абсцесу призводить до розвитку тромбофлебіту тазових вен і тромбоемболічної хвороби. При відсутності лікування можливий прорив гнійника у вільну черевну порожнину, сечовий міхур, матку або пряму кишку.
діагностика
Підозра на абсцес дугласова простору з’являється, якщо пацієнт нещодавно переніс операцію або має захворювання, які можуть призводити до подібного стану.
За результатами огляду відзначається хворобливість в області малого тазу, локальне напруження м’язів. Ректальне і вагінальне дослідження дозволяє виявити інфільтрат.
У жінок абсцес можна намацати вище шийки матки, при цьому спостерігається нависання заднього склепіння піхви.
УЗД органів малого тазу дозволяє уточнити діагноз у жінок, оскільки клінічна картина нагадує тубооваріальний абсцес. А УЗД простати дозволяє виключити абсцес передміхурової залози у чоловіків, з чим теж є схожі ознаки. У складних випадках для діагностики потрібно комп’ютерна рентгенівська томографія.
Найбільш точну картину покаже пункція гнійника під датчиком УЗД. Вона виконується через пряму кишку або заднє склепіння піхви. Гнійний вміст відправляють на бактеріологічний аналіз.
лікування
На стадії накопичення інфільтрату показані мікроклізми і антибіотики. При остаточному формуванні гнійного вмісту і появі флуктуації гнійник потрібно розкривати. Для наближення гнійника до ректальної або стінці піхви призначаються гарячі грілки і клізми з ромашкою. Якщо гнійник самостійно прорветься в зону заднього проходу, це призведе до самолікування.
Для хірургічного лікування проводиться пункція товстою голкою через стінку прямої кишки або заднє склепіння піхви, після чого гній вільно відходить з порожнини абсцесу. Далі отвір розширюється для установки дренажу, а потім проводиться санація гнійної порожнини.
У жінок також може бути застосована задня кольпотомія (розріз склепіння піхви без розтину черевної порожнини). Якщо не можна розкрити абсцес через кишку або піхву, то використовується оперативний доступ в клубової області з введенням дренажу в малий таз.
Профілактика і прогноз
Вчасно виконане лікування зазвичай призводить до сприятливого результату. Ускладнення можливі при прориві гнійника в черевну порожнину і органи малого тазу.
Щоб не допустити розвитку абсцесу, потрібна ретельна ревізія і санація черевної порожнини при оперативних втручаннях, грамотна зупинка кровотеч і, звичайно, своєчасне лікування гнійних утворень в області малого тазу. Для профілактики післяопераційних ускладнень проводиться систематичне дослідження дугласова простору.
Абсцес дугласова простору: причини захворювання, основні симптоми, лікування і профілактика
Являє собою інкапсульований гнійний осередок, який розташований в матково-ректальному поглибленні малого таза.
причини
Абсцеси малого таза виникають на тлі інших захворювань. У більшості випадків абсцес дугласова простору з’являється на тлі деструктивної форми гострого апендициту при тазовому розташуванні червоподібного відростка.
Іноді розвиток абсцесу у жінок пов’язує з гнійним ураженням придатків. Рідше, розвиток абсцесу дугласова простору виникає внаслідок прориву дивертикула ободової кишки, парапроктиті або дифузних типах перитоніту.
Проникнення крові, а також гнійного або серозного випоту в дугласового простір можуть сприяти анатомічні особливості малого таза, в області відкриття брижових синусів і каналів. При неякісної ревізії і туалеті операційної рани, неякісному дренировании і санації малого таза в зоні дугласового простору виникають сприятливі умови для появи абсцесу.
симптоми
Виникнення абсцесу дугласова простору, спостерігається через 5 або 10 діб після хірургічного лікування первинного гнійного захворювання. При виникненні захворювання у пацієнтів може спостерігатися розвиток гіпертермії тіла, ознобу, тахікардії, диспепсичних порушень і головних болів.
При абсцесі малого таза пацієнти скаржаться на розвиток розпирають болю внизу живота, які можуть посилюватися при пересуванні. Також доданої патології може відзначатися почастішання і біль при сечовипусканні, діарея, нетримання калу і газів, тенезми.
При поширених гнійних процесах, оточених масивних інфільтратом може з’являтися здавлення прямої кишки, що супроводжується виникненням механічної непрохідності кишечника.
При відмові від лікування одним з найсерйозніших ускладнень цього захворювання є прорив гнійного вогнища в черевну порожнину або порожнисті органи. При тривалому перебігу тазового абсцесу може виникати тромбофлебіт тазових вен або тромбоемболічна хвороба.
діагностика
При постановці діагнозу хворому призначають пальпаторное обстеження, збір анамнезу і аналіз скарг. При пальпаторном обстеженні визначається хворобливість в області малого тазу, локальне напруження м’язів, позитивний симптом Щоткіна – Блюмберга. При ректальному або вагінальному дослідженні виявляється болючий тугоеластіческой інфільтрат з розм’якшенням і флюктуацією в центрі.
Для підтвердження діагнозу пацієнту може бути призначено ультразвукове дослідження малого таза. У деяких випадках може знадобитися проведення комп’ютерної томографії та діагностичної пункції. Отримане гнійний вміст підлягає лабораторному дослідженню.
лікування
На инфильтративной стадії пацієнту може бути призначені мікроклізми, антибіотикотерапія. Після остаточного формування абсцесу, на що вказує розм’якшення інфільтрату і поява флуктуації, проводиться розтин гнійника. Абсцеси дугласова простору розкривають через стінку прямої кишки або через заднє склепіння піхви.
Для розтину абсцесу дугласова простору у жінок може застосовуватися задня кольпотомія. При неможливості розтину абсцесу трансректально або трансвагинально, використовується оперативний доступ в клубової області з подальшим введенням дренажу в малий таз.
профілактика
Профілактика абсцесу дугласова простору пов’язана з адекватною ревізією і санацією черевної порожнини при оперативних втручаннях, своєчасне лікування гнійних уражень органів малого тазу.





