Постконтактна профілактика – це використання препаратів, спрямованих на усунення вірусу імунодефіциту людини, після здійснення статевого акту з високим ризиком зараження. Проведення заходів значно знижує ймовірність розвитку ВІЛ-інфекції, так як за допомогою них можна усунути початкову дозу мікроорганізмів, які проникли в тіло людини.
Хвороба: особливості розвитку і патогенність
Екстрена профілактика проводиться для запобігання зараження інфекційного процесу, що викликається вірусом імунодефіциту людини. ВІЛ-інфекція – це небезпечне захворювання, яке на даний момент практично не піддається лікуванню. Його розвиток призводить до того, що значно пригнічується імунітет людини і збільшується ймовірність зараження іншими інфекційними агентами. Через це життя з ВІЛ-інфекцією постійно ускладнюється супутніми захворюваннями, які значно погіршують здоров’я пацієнта і в більшості випадків призводять до летального результату.
Причини зараження ВІЛ
Вірус імунодефіциту людини поширюється контактним шляхом. Патогенний мікроорганізм міститься в середовищах організму людини – насінної рідини, крові, спермі, вагінальних виділеннях і т.д.
Попадання біологічних рідин на травмовані слизові іншого пацієнта призводить до того, що вірусні частинки поширюються по його тканинам і досягають імунної системи, викликаючи в ній характерні зміни. Це можливо при незахищеному статевому контакті, а також при використанні загальних голок з партнером, який є зараженим.
Постконтактна профілактика ВІЛ-інфекції зменшує ризик розвитку захворювання, завдяки чому знижується ймовірність появи імунодефіциту у здорової людини, який набрав контакт з хворим пацієнтом.
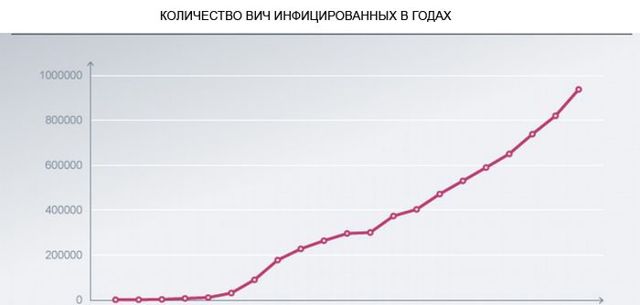
Профілактика ВІЛ-інфекції
Для зниження ризику зараження вірусними агентами важливо проводити профілактичні заходи, які нейтралізують наслідки статевого контакту з ВІЛ-інфікованим партнером. Всі превентивні заходи класифікуються на доконтактние і постконтактної. Необхідно дотримуватися всіх правил профілактики, щоб знизити ризик зараження після контакту з хворою людиною.

Доконтактная різновид профілактики
Доконтактная профілактикою розуміється використання спеціальних лікарських препаратів, які завчасно вводяться в організм людям з групи ризику по зараженню ВІЛ-інфекцією. До таких пацієнтам відносяться:
- Гомосексуальні пари;
- Секс-працівники;
- Серодіскордантние пари (коли один з партнерів ВІЛ-позитивний, а другий здоровий).
Людям з перерахованих груп рекомендується регулярно використовувати засоби для профілактики, так як відразу після контакту і пізніше безглуздо сподіватися на надійний захист.
Для постійного прийому найчастіше використовується препарат тенофовір, який має мінімальний ризик побічних ефектів.
Однак пацієнти повинні розуміти, що і доконтактний прийом ліків лише знижує ймовірність зараження, але не усуває її повністю.
Завжди існує ризик проникнення інфекційних агентів в організм здорової людини. Тому для додаткового захисту препарати необхідно комбінувати з бар’єрними засобами контрацепції, так як не рекомендується попадання біологічних матеріалів хворої людини на слизові оболонки здорового партнера.
Що таке постконтактна профілактика інфікування ВІЛ?
Постконтактна профілактика ВІЛ-інфекції – це лікарські засоби, які використовуються безпосередньо після статевого акту з імовірно інфікованим партнером. Терапія дозволяє негайно запобігти розвитку патологічного процесу в організмі.
Проводити терапевтичні заходи необхідно в строго встановлені терміни – не пізніше 72 годин після статевого акту. Бажано прийняти таблетки відразу ж після того, як партнер дізнався про людей, інфікованих ВІЛ. Терапія не обмежується одноразовим прийомом препарату, пацієнту необхідно пройти повний курс лікування, який триває 30 днів.
Постконтактна профілактика ВІЛ-інфекції має кілька основних особливостей:
- Для проведення терапії необхідний рецепт лікаря, так як вільно купити ліки в аптеці можна;
- Фахівці рекомендують використовувати препарати при будь-якому порушенні безпеки – при розриві презерватива, в разі незахищеного статевого акту і т.д .;
- У деяких випадках профілактичне лікування проводиться не одним препаратом, а відразу декількома.
Перед прийомом терапії пацієнт повинен ознайомитися з можливими побічними ефектами. На тлі постконтактної профілактики можлива поява головного болю, нудоти і загальної слабкості, в рідкісних випадках у людини відзначається блювота. При виникненні більш небезпечних побічних ефектів необхідно звернутися до лікаря і скорегувати терапію, підібравши більш безпечні засоби.
Коли необхідна?
Постконтактна профілактика проводиться в тих випадках, коли здорова людина взаємодіяв з біологічними рідинами організму ВІЛ-інфікованого пацієнта.
Контакт передбачає не тільки статеві акти, не варто виключати ймовірність інфікування кров’ю або іншими матеріалами. Частим фактором передачі вірусу є медичні голки, на яких зберігаються частки вірусного білка.
Групою ризику по даному шляху зараження є люди, що вживають внутрішньовенні наркотики.
Іноді можливе поширення інфекції в разі переливання крові з неперевірених джерел. На даний момент всі донорські матеріали ретельно досліджуються на предмет наявності важких інфекцій і проходять спеціальну обробку.
Однак у виняткових випадках, коли необхідно екстрене переливання, для лікування пацієнта може застосовуватися кров, що не пройшла аналіз.
Імовірність такої події дуже мала, однак не варто виключати її при оцінці ризику розвитку інфекції.
Інший категорією є медичні працівники, які контактують з ВІЛ-позитивними пацієнтами. Навіть при дотриманні заходів безпеки іноді виникають інциденти, які можуть привести до зараження здорового персоналу. Щоб запобігти розвитку захворювання, медичним працівникам призначається екстрена профілактика інфекції.
Особливо важливо правильне постконтактної лікування у майбутніх матерів. Під час вагітності зараження вірусом імунодефіциту людини призведе не тільки до тяжкого захворювання у жінки, а й викличе дефекти розвитку у плода. Тому майбутнім матерям необхідно ретельно стежити за своїм здоров’ям і в разі небезпеки інфікування проходити специфічну профілактику.
Наскільки ефективна?
Стовідсоткова ефективність методики на даний момент не доведена ні одним з досліджень, однак отримані дані, що на тлі лікування випадки зараження зустрічалися на 70-75% рідше.
Незважаючи на порівняно невеликий відсоток вдалого лікування, спеціальні заходи після взаємодії з інфікованою людиною необхідно пройти всім пацієнтам, так як відсутність постконтактної профілактики ВІЛ при наявності показань точно забезпечує зараження.
Постконтактна екстрена профілактика
Екстрена профілактика інфікування проводиться в разі нанесення зараженої голкою порізу шкіри або слизових оболонок.
Після контакту з зараженим інструментом шкірні покриви необхідно ретельно промити під проточною водою з використанням антисептичний мила.
Потім потрібно нанести на ранку 70% спирт для знезараження її тканин. Після цього потрібно змастити місце уколу спиртовим розчином йоду.
Людина, у якого взято потенційно небезпечний матеріал, повинен пройти скринінгову діагностику на ВІЛ. Якщо він відмовляється від проведення тесту, то оцінюється ризик зараження потерпілого – наявність супутніх патологій, інших інфекційних процесів. При підвищеному ризику людині призначається медикаментозна постконтактна профілактика антиретровірусними препаратами.
Особливості профілактичних заходів статевого шляху передачі після незахищеного акту
Незахищений секс є фактором ризику для зараження ВІЛ. Тому в перші 2 години після контакту з потенційно інфікованим людиною необхідно звернутися до лікаря. У першу добу після взаємодії з хворою людиною найбільш ефективна постконтактна профілактика.
Імовірність, що пацієнт заразився, значно знижується на тлі прийому антиретровірусних засобів – ралтегравіра, емтрицитабіну, тенофовіру.
Для терапії після незахищеного акту зазвичай призначаються відразу кілька засобів, що забезпечує більш ефективний вплив на вірусні частинки.
Аптечка АНТИ-ВІЛ
Аптечка АНТИ-ВІЛ – це особливий набір препаратів і додаткових інструментів, які зберігаються в потенційно небезпечних закладах, де є контакт з кров’ю та іншими біологічними рідинами пацієнта. До них відносяться:
- Косметологічні кабінети;
- Манікюрні закладу;
- Салони, які спеціалізуються на тату;
- Школи та університети;
- Швидка допомога;
- Стоматологічні клініки.
За допомогою постконтактної екстреної профілактики ВІЛ-інфекції шкірні покриви пацієнта швидко обробляються дезінфікуючими засобами. В аптечці для цього містяться спеціальні ліки – спирт, розчин йоду, Бациллол або хлорамін, борна кислота, протаргол.
Комплект обов’язково містить запас антиретровірусних препаратів, до яких відносяться зидовудин, калетра, комбівір, ламівудин. Додатково в аптечку входять перев’язувальні інструменти – пластирі, бинти, вата.
У наборі містяться також напальчники для роботи лікаря, піпетка і ножиці.
Попередження поширення недуги у медпрацівників в лікувальному закладі
Якщо у медичного працівника був контакт з ВІЛ-інфікованою людиною, то його направляють в діагностичне відділення для здачі аналізів на вірус імунодефіциту, гепатити та інші інфекції, що передаються через кров. Людині призначається хіміопрофілактика за допомогою антиретровірусних засобів.
Якщо медичний працівник контактував з біологічною рідиною з високим вірусним навантаженням, то ймовірність зараження значно підвищується. У разі підтвердження діагнозу людина повинна стати на облік в СНІД-центрі і почати прийом специфічних препаратів проти вірусу імунодефіциту.

Алгоритм дії медичного персоналу
Схеми роботи персоналу залежать від місця контакту з потенційно небезпечною речовиною. Будь-яка взаємодія з інфікованим пацієнтом повинно ретельно аналізуватися. При наявності ризику зараження медичного працівника проводиться хіміопрофілактика захворювання.
Профілактичні заходи при попаданні інфекційно небезпечних Біологічних інфікованих ВІЛ-рідин на шкіру і слизові, а також при уколах і порізах
У разі нанесення травм голкою шкірні покриви обмиваються милом і протираються спиртом. При проникненні біологічного матеріалу пацієнта в очі і на слизові носа поверхні рясно промиваються під проточною водою. Якщо кров потрапила на медичний одяг, то її необхідно ретельно продезінфікувати за допомогою спеціального розчину або помістити в автоклав.
Обстеження потерпілого медпрацівника після аварійної ситуації
Медичний працівник зобов’язаний здавати аналізи на ВІЛ кожні 3 місяці протягом року з моменту інциденту. Пацієнту необхідна консультація лікаря-інфекціоніста, який спеціалізується на лікуванні вірусної інфекції. Якщо результати діагностики негативні, то проведення лікування припиняється, і людина визнається здоровим.
Проведення постконтактної профілактики зараження ВІЛ антиретровірусними препаратами відповідно до СП 3.1.5.2826-10
Отримати лікарські засоби для хіміопрофілактики медичний працівник може в своєму ж відділенні під відповідальність іншого лікаря. Терапія проводиться за допомогою 2 або 3 препаратів, наявних в лікарні.
Тривалість лікування становить 4 тижні. Для отримання консультації по терапії і підбору найбільш підходящих засобів пацієнтові необхідно звернутися в центр по профілактиці і боротьбі зі СНІДом в його населеному пункті.
Оформлення аварійної ситуації відповідно до встановлених вимог СП 3.1.5.2826-10
Всі аварійні ситуації, які відбуваються в відділенні, обов’язково фіксуються в спеціальному журналі обліку. Випадок вважається потенційно небезпечним тільки при наявності вагомих свідчень. Про травму необхідно повідомити в центр боротьби зі СНІДом не пізніше, ніж через 2 години після її нанесення.
Спостереження за контактували, які отримують хіміопрофілактику від зараження ВІЛ
При отриманні препаратів на 2 і 4 тижні терапії пацієнту призначаються обов’язкові дослідження:
- Загальний аналіз крові;
- Оцінка рівня білірубіну;
- Печінкові проби.
Вони необхідні для того, щоб оцінити стан людини і виявити можливі побічні ефекти терапії.
При наявності значних відхилень пацієнту рекомендується звернутися в центр по боротьбі зі СНІДом, щоб отримати медичну допомогу. При необхідності лікар-інфекціоніст коригує схему хіміопрофілактики.
Подальша терапія проводиться іншими препаратами, що не викликають серйозних небажаних реакцій.
Ефективне лікування інфікування
Основним методом терапії ВІЛ-інфекції на даний момент є прийом антиретровірусних препаратів. Для лікування як профілактики використовуються такі засоби, як зидовудин, тенофовір, ставудін і їх аналоги.
Як діють антиретровірусні препарати?
Антиретровірусні препарати, які потрібно приймати при підозрі на інфікування ВІЛ, прямо впливають на збудника захворювання. Вони перешкоджають завершенню життєвого циклу вірусної частинки.
Це призводить до порушення розмноження патогена і уповільнення інфекційного процесу в організмі пацієнта.
Незважаючи на можливі побічні ефекти, застосування препаратів покращує стан пацієнта і збільшує його тривалість життя.
Запобіжні заходи
Профілактичні невідкладні антиретровірусні препарати проти інфікування СНІДом навіть при аварійній ситуації варто використовувати з обережністю.
Ліки мають деякі протипоказання, які необхідно враховувати при виборі засобу. Для використання загальних препаратів потрібно обов’язково звернутися до лікаря.
Самолікування за допомогою цих засобів неприпустимо, так як неправильний вибір терапії може викликати важкі побічні реакції.

Профілактика ВІЛ та шляхи передачі інфекції
За статистичними даними ВІЛ зустрічається переважно у молоді до 30 років.
Провідними шляхами його зараження визначаються статевий шлях і через наркотичні ін’єкції, і, у основному, можливий результат (інфікування) залежить від поведінки самої людини.
З цієї причини профілактика ВІЛ розглядається як головна можливість захистити організм від специфічного захворювання, від зараження небезпечним вірусом.
Що таке ВІЛ
При розмові про таку хворобу треба розрізняти ВІЛ-інфекцію та СНІД.
ВІЛ – захворювання, що викликається вірусом імунодефіциту, при цьому організм людини знаходиться в стані неможливості протистояти інфекціям.
Хвороба вражає людську імунну систему, вона поступово втрачає активність, не може чинити опір поширенню ВІЛ та іншим інфекціям, пухлин, яке провокується основним захворюванням.
В результаті розвивається синдром набутого імунодефіциту, просунутий етап процесу ВІЛ.
В стадії СНІДу організм людини так ослаблений, що захворювання, що розвиваються на його тлі, стають незворотними, а хворий неминуче гине.
Поки не розроблено ліки, здатні вивести вірус з організму, заходи профілактики ВІЛ-інфекції є єдиним варіантом уберегтися від зараження невиліковною хворобою.

шляхи передачі
Заразитися можна тільки від інфікованої людини: не виявлено випадків передачі інфекції від комах або тварин. Для зараження вірус від хворого повинен потрапити в кровотік.
В організмі вірус імунодефіциту присутній в різних біологічних рідинах, але концентрація в вагінальному секреті, крові, грудному молоці, спермі, в предсеменной рідини досягає кількості, достатнього для зараження здорових людей.
ВІЛ здатний проникати в організм так:
- Попадання інфікованої крові при:
- користуванні нестерильним інструментом при медичних і косметичних маніпуляціях;
- пересадці органів, переливанні крові від інфікованого донора;
- спільне використання шприців, голок, ін’єкційного інструментарію для приготування і введення наркотиків.
- Незахищена статевий зв’язок незалежно від сексуальної орієнтації і форми контактів.
- Інфікування плода від хворої на ВІЛ матері під час:
- вагітності;
- пологів;
- годування немовляти грудьми, де є ще й ризик зараження матері від ВІЛ-інфікованої дитини.
Профілактика ВІЛ-інфекції
Для знаючих шляху передачі вірусу в організм запобігання захворювання полягає в зниженні персонального ризику зараження. Первинна профілактика СНІДу та ВІЛ-інфекції полягає в дотриманні нескладних, але дієвих правил:
- Уникати випадкового сексу. Ризик зараження статевим шляхом пропорційний числу спонтанних сексуальних зв’язків.
- Для повної впевненості партнери повинні обидва обстежитися на вірус імунодефіциту. Ризик ураження вірусом є при всіх формах статевих зв’язків – при контакті зі спермою, вагінальним секретом, предеякулятом статевих органів, травмованих слизових оболонок ротової порожнини (наприклад, при глибокому поцілунку).
- Якщо партнери не пройшли обстеження на ВІЛ, при сексуальних контактах необхідно використання презерватива. Засоби захисту при постійному і правильному користуванні створюють впевнену перешкоду для різних інфекцій.
- При вживанні наркотиків мало попереджати ризик виключно застосуванням індивідуальних шприців та інструментарію. Під наркотичною дією людина себе не контролює і здатний на вчинки, що провокують зараження (незахищений секс, використання одного шприца на групу наркоманів), тому тільки повна відмова від наркотиків виводить з групи ризику.
- Швидкість розвитку симптомів ВІЛ залежить від стану імунітету. Вірус здатний розвинутися при наявності інфекційних захворювань, тому необхідно своєчасно лікувати організм і зміцнювати імунну систему.

Постконтактна профілактика
Профілактика від СНІДу передбачає антиретровірусне лікування при аварійних ситуаціях – можливе попадання інфікованої біологічної рідини в порізи, рани і т.п. Препарати АРВТ пригнічують розмноження ВІЛ.
Як наказують норми СанПіН СП 3.1.5. 2826-10, почати їх прийом необхідно в перші 2 години і не пізніше трьох діб після небезпечної ситуації.
Стандартно призначаються Лопінавір, Ритонавір, Зидовудин, Ламивудин або інші антиретровірусні засоби при відсутності зазначених.
Профілактика професійного зараження
Медичні клініки – потенційне місце зараження ВІЛ для працівників, лікарів і медсестер, особливо, якщо процедури пов’язані з порушенням цілісності шкірних покривів або з біологічними рідинами. За вимогами СанПіН 2.1.3.2630-10 всі медичні маніпуляції починаються з дезінфекції рук із застосуванням одноразового рушника. Обов’язкові до використання разові рукавички з латексу.
Перед проведенням процедур з порушенням шкірних покривів (забір крові, уколи, біопсія) медпрацівникові наказано спиртовмісних антисептиком обробити на тілі пацієнта місце, де проводиться процедура. Шприци, скарифікатори-списи, катетери повинні застосовуватися строго одноразово, апарати, прилади – оброблятися за своїми нормативам антисептичної обробки.
Індивідуальні заходи профілактики ВІЛ при статевих контактах
Статевий шлях при зараженні СНІД визначено як провідний, що становить до 80% всіх випадків. Щоб захиститися від попадання інфекції, треба уникати сексуальних контактів в менструальний період, практик типу садомазохізму з пошкодженням покривів.
Необхідно використовувати презерватив. Серед видів бар’єрної контрацепції захищають від ВІЛ тільки чоловічі презервативи.
Краще придбати щільні вироби відомих марок зі змазкою, що включає спермицид, а для запобігання розриву використовувати лубриканти.
Профілактика при переливанні крові та її препаратів
Вся донорська кров проходить обов’язковий тест на ВІЛ, її безпеку підтверджується негативними лабораторними результатами.
Донори допускаються до процедури після вивчення документів і медичного обстеження з подальшим зберіганням відомостей на папері або в електронному вигляді протягом 30 років.
Ризик зараження ВІЛ: Рекомендації для працівників охорони здоров’я
Працівники сфери охорони здоров’я, перебуваючи на робочому місці, постійно стикаються з підвищеним ризиком зараження, одним з яких може стати ВІЛ.
ВІЛ – це вірус імунодефіциту людини, що представляє собою інфекцію, яка атакує імунну систему людини. Інфекція може згодом призвести до розвитку СНІД (синдром набутого імунодефіциту).
Працівники сфери охорони здоров’я, перебуваючи на робочому місці, постійно стикаються з підвищеним ризиком зараження, одним з яких може стати ВІЛ. Вірус передається через певні біологічні рідини інфікованої людини.
До таких належать кров, блювотні маси, сперма, вагінальні виділення, грудне молоко і гній. Прозорі рідини на зразок сліз, слини, поту і сечі містять лише незначна кількість вірусу або взагалі його не містять.
Вони самостійно не можуть передати ВІЛ без змішування з кров’ю.
Ризик зараження ВІЛ в результаті уколу голкою становить менше 1%, а від прямого контакту шкіри з інфікованою рідиною – менше 0,1%. Нарешті, ризик зараження від укусу людини знаходиться в діапазоні від 0,1% до 1%.
Як зберегти здоров’я?
Існує багато способів зниження професійного ризику зараження ВІЛ. Перш за все, працівникам сфери охорони здоров’я потрібно з однаковою обережністю ставитися до всіх біологічних рідинах. Спочатку вважайте їх інфікованими і приймайте відповідні заходи безпеки, а саме:
- Одягайте захисний одяг, таку як рукавички і окуляри. Це абсолютно необхідно при поводженні з кров’ю і біологічними рідинами.
- Мийте руки і інші ділянки тіла після контакту з кров’ю та біологічними рідинами.
- Будьте вкрай обережні при поводженні з голками та гострими предметами, а також при їх утилізації.
- Використовуйте доступні засоби безпеки для запобігання уколу голкою.
- Заздалегідь вивчіть, які заходи вживаються у вас на роботі при встановленому впливі ВІЛ.
Дізнайтеся політику і конкретні процедури, яких необхідно дотримуватися в такому випадку. В цілому дії повинні бути такими:
- Якщо мова йде про укол, спровокуйте кровотеча в місці рани. Для цього прикладайте помірний тиск і одночасно обробляйте місце уколу водою з милом.
- Якщо на шкіру потрапила мокрота, промийте цю ділянку водою.
- Дізнайтеся дані про інфікованому людині, включаючи його ім’я, адреса, номер телефону та ВІЛ-статус. Якщо мова йде про пацієнта, візьміть контактну інформацію лікаря.
- Повідомте про подію керівнику і колегам.
- Негайно зверніться за допомогою. Зверніться в медпункт підприємства, відділення невідкладної допомоги або до особистого лікаря.
Опинившись в руках професіоналів, ви піддастеся ретельному вивченню. При наявності порізів або проколів вам може знадобитися правцевий анатоксин. При необхідності відразу ж прийміть кошти для лікування ВІЛ-інфекції. На цьому етапі лікар докладно розпитає вас про те, що сталося. Далі наведені приклади питань, які вам можуть задати:
При шкірному проколі:
- Укол був глибоким чи ні?
- Якщо рану завдала голка, якого вона була розміру? Голка була цілісною (шовного) або порожнистої?
- Якщо рану наніс інструмент, опишіть його?
- На поверхні голки або інструменту була кров?
- Чи перебував цей предмет в прямому контакті з біологічними рідинами інфікованого особи?
- Якщо в вас потрапила кров, про який обсяг йдеться?
- Ви були в захисному одязі?
При попаданні слизу або харкотиння:
- Який тип біологічної рідини на вас потрапив і в якому обсязі?
- Яка частина тіла піддалася впливу?
- Наскільки великою була площа ураження?
- Скільки часу біологічна рідина контактувала з тілом?
- Чи були на шкірі тріщини?
- Чи була висип, укуси або відкриті рани?
- Ви були в захисному одязі?
Про інфікованому особі (джерелі інфекції):
- Джерело інфікування ВІЛ-позитивний чи ні? (Потрібно розуміти, що навіть негативний ВІЛ-діагноз іноді може означати, що людина просто ще не знає про зараження. Цей етап називають серонегативним вікном).
- Якщо людина ВІЛ-позитивний, хворий він СНІД?
- Чи брав він будь-які препарати від ВІЛ? Якщо так, які саме?
- Знаходиться він на завершальному етапі хвороби? (Якщо так, концентрація вірусу в крові і біологічних рідинах буде вище).
- Чи є носій інфекції або його партнер ін’єкційними наркоманами?
- Чи є носій гомосексуалістом або бісексуалом? Чи було у нього багато статевих партнерів?
- Чи піддавався він переливання крові в період з 1980 по 1985 рр? Чи піддавався він переливання крові останнім часом?
- Чи згоден він здати відповідні аналізи?
Про себе:
- Ви піддавалися впливу ВІЛ раніше? Якщо так, коли і як? Які результати?
- Чи ведете ви активне статеве життя?
- У яких стосунках ви перебуваєте?
- Ви вагітні або годуєте грудьми?
- У вас є які-небудь порушення здоров’я?
- Які препарати ви приймаєте?
- Чи є у вас алергія на що-небудь?
- Ви згодні здати аналіз на ВІЛ? Ви згодні зафіксувати цей інцидент?
Подальше лікування буде прямо залежати від відповідей на перелічені запитання. Лікар може призначити вам прийом препаратів, що знижують ризик ВІЛ-інфікування. Також він може виписати кошти для захисту від гепатиту і сифілісу. У будь-якому випадку вам доведеться здати аналіз крові на предмет виявлення проблем з роботою печінки, нирок і кісткового мозку.
Ще один варіант – це постконтактна профілактика, суть якої полягає в придушенні ВІЛ для запобігання інфікування. Якщо результат аналізу все одно залишається позитивним, терапія дозволить знизити інтенсивність і темпи прогресування вірусу. При цьому така терапія має певні побічні ефекти.
Так, пацієнти часто стикаються з шлунково-кишковими симптомами, такими як нудота, діарея і біль в животі. Зидовудин може викликати головний біль, втома і безсоння. У рідкісних випадках ламивудин може призводити до панкреатиту. Індинавір ж пов’язують з сечокам’яної хвороби.
Для зниження ризику необхідно щодня випивати 2-2,5 літрів води.
Уникайте будь-яких контактів до тих пір, поки вірус не буде пригнічений. Також відмовтеся від донорства крові або органів і уникайте обміну біологічними рідинами під час сексу. Якщо ви хочете завагітніти, відкладіть це питання. Якщо ви годуєте грудьми, тимчасово переведіть його на дитячі суміші.
рекомендації
Після впливу ВІЛ перший аналіз, швидше за все, буде негативним. Однак це не означає, що ви не інфіковані. Існує певний період часу, званий серонегативним вікном. Воно може тривати від 1 до 3 тижнів з моменту впливу.
У рідкісних випадках вікно може розтягнутися на 6-12 місяців. В цей період часу організм виробляє антитіла, які починають атакувати вірус. При цьому у вас можуть розвинутися схожі з грипом симптоми, такі як підвищена температура, біль, висип і набряк лімфовузлів.
Як правило, це свідчить про наявність в організмі ВІЛ-інфекції.
Через серонегативного вікна вам буде потрібно повторне тестування. Лікар розповість, як часто вам доведеться це робити. В цілому центри контролю і профілактики захворювань рекомендують проходити повторне тестування кожні 6 місяців з моменту впливу вірусу.
Цілком природно зіткнутися з сильними емоціями після впливу ВІЛ на робочому місці. Ви можете відчувати гнів, страх, провину або депресію. У цей складний кризовий час профілактичного лікування та очікування є сенс звернутися за психологічною допомогою. Якщо на вашій роботі є відповідна програма, скористайтеся нею. Якщо немає, зверніться до будь-якого кваліфікованого спеціаліста.
Я міг заразитися ВІЛ, як знизити ризик інфікування?
Якщо ви вважаєте, що можливо були випадково схильні до зараження ВІЛ, є ліки, які можуть значно знизити ризик інфекції, звані профілактикою після контакту (ПКП).
Постконтактна профілактика складається з 28-денного курсу антиретровірусних препаратів, який необхідно пройти повністю і без перерв. Щоб звести до мінімуму ризик зараження, курс ВКП повинен бути запущений як можна швидше – в ідеалі не пізніше 36 годин після контакту.
Деякі джерела говорять про те, що ПКП можна почати і протягом більш тривалого періоду – до 72 годин після контакту, але важливо розуміти, що шанси на запобігання інфекції тим вище, чим раніше ви почнете лікування, – до того, як вірус отримає можливість мігрувати з місця проникнення в кровотік і лімфатичні вузли.
Таким чином, в ризикових ситуаціях головне – це негайний початок профілактики. Не чекайте. Негайно після контакту зверніться до найближчого відділення невідкладної допомоги або в поліклініку. Не чекайте до ранку, щоб зателефонувати своєму лікарю.
ПКП також проводиться медичним працівникам, які в силу професійної діяльності мають високий ризик зараження ВІЛ, наприклад, при контакті з інфікованою кров’ю або у випадках травми від голки в лікарні або клініці.
Як проводиться постконтактна профілактика
Після прибуття в лікарню або клініку вам буде проведений експрес-тест на ВІЛ, щоб визначити, чи є ви ВІЛ-позитивним або ВІЛ-негативним.
- Якщо ви ВІЛ-інфіковані , це означає, що ви раніше піддавалися впливу ВІЛ та інфіковані вірусом. Буде проведено другий тест для підтвердження результатів, після чого ви будете направлені до медичного працівника для консультації і обговорення ваших результатів.
- Якщо ви ВІЛ-негативні , вам негайно буде призначений курс 2-3 антиретровірусних препаратів, який вам потрібно буде почати негайно приймати, і пити протягом чотирьох тижнів. Для менш серйозних випадків впливу зазвичай призначають два препарати. Для більш серйозних випадків, включаючи згвалтування і виробничу травму з невідомим або відомим ВІЛ-статусом, може бути призначено третє ліки. (Тим не менш, деякі рекомендації зазвичай наказують призначати три препарати у всіх випадках через більш високої переносимості і простоти використання препаратів нового покоління).
Потім вам пропишуть правильне дозування, дадуть інформацію про можливі побічні ефекти і прихильності терапії. Можуть бути проведені додаткові скринінгові тести, якщо вони показані в даному конкретному випадку (наприклад, є ІПСШ, гепатит В). У разі зґвалтування також може бути призначена екстрена контрацепція.
Якщо експрес-тест на ВІЛ недоступний, вам буде проведений стандартний тест на антитіла на ВІЛ та надані необхідні препарати для початку лікування. Після завершення лабораторних аналізів вам буде повідомлено про результати і необхідності продовжувати лікування.
Потім необхідно запланувати повторний тест на ВІЛ, як правило, протягом 4-6 тижнів після завершення курсу постконтактної профілактики.
Наскільки ефективна постконтактна профілактика?
За даними дослідження, опублікованого в журналі New England Journal of Medicine, ПКП в професійних умовах знижує ризик зараження ВІЛ на 81 відсоток. Немає доступних емпіричних даних для кількісної оцінки ефективності ПКП у випадках сексуального насильства або ін’єкційного вживання наркотиків з двох простих причин:
- Важко розділити впливу за типом або ступеня тяжкості в умовах невідкладної допомоги.
- Клінічне дослідження зажадало б «контрольної групи» осіб, які піддаються впливу ВІЛ, але не отримують ПКП, щоб встановити порівняльну ефективність, що є етично неможливим.
Проте, сукупні результати на сьогоднішній день дозволяють припустити, що ПКП може бути ефективним при мінімізації ризику передачі ВІЛ і при випадковому контакті з вірусом, не пов’язаним з непрофесійною діяльністю.
Запам’ятайте
- ПКП – це не ранкова таблетка, яку необхідно прийняти лише після контакту. Необхідно пройти весь курс лікування. Пропуск доз або передчасне припинення лікування може призвести до розвитку лікарської стійкості ВІЛ. Якщо ви відчуваєте нестерпні побічні ефекти, негайно зверніться до свого лікаря або в клініку. У випадках непереносимості зазвичай препарати можуть бути замінені.
- Якщо ви не впевнені, що могли заразитися ВІЛ, зверніться до найближчої лікарні або клініки, або зателефонуйте на гарячу лінію для того, щоб отримати детальну консультацію з приводу ризику зараження в вашому випадку.
- Особи з високим ризиком зараження ВІЛ повинні заздалегідь розглянути способи профілактики ВІЛ. Сьогодні існує стратегія, звана профілактикою ВІЛ-інфекції, при якій щоденне застосування певного препарату може знизити ризик зараження ВІЛ приблизно на 75%.
Наскільки ефективна постконтактна профілактика ВІЛ
Зараження вірусом імунодефіциту відбувається при попаданні вірусних клітин у внутрішні середовища організму. Найвища концентрація частинок вірусу виявляється в крові, спермі і вагінальних виділеннях. Якщо біологічна рідина хворої людини потрапила на ушкоджену шкіру або слизові оболонки, запобігти зараженню можна за допомогою постконтактної профілактики ВІЛ.
Що таке постконтактна профілактика інфікування ВІЛ
Постконтактна профілактика – комплекс заходів, необхідних при високому ризику зараження вірусом ВІЛ. Її починають в 1-3 добу після ймовірного інфікування.
Курс лікування становить 30 днів і має побічні ефекти:
- постійне відчуття втоми;
- головні болі;
- нудота і блювота.
Медики виявили, що, потрапивши в організм людини, віруси ВІЛ в перші 72 год неактивні. Ще не почалося їх поширення, зараження можна запобігти. При потенційну загрозу інфікування починають прийом антиретровірусних препаратів. У цьому полягає постконтактна профілактика хвороби.
Ще одна найпростіша міра – знезараження пошкодженої шкіри або слизової, куди потрапила заражена рідина. Це зменшує кількість вірусного білка, знижує ризик проникнення інфекції в кров.
Подібна профілактика не завжди успішна, навіть якщо ліки прийняті своєчасно. Все ж шанси зберегти здоров’я істотно збільшуються, якщо прийняти запропоновані заходи.
коли необхідна
Показання до проведення постконтактної профілактики інфекції:
- Для медичних працівників, що контактують з вірусом, антиретровірусні препарати (АРВТ) призначають для попередження інфікування ВІЛ після травм голкою або гострим інструментом; після потрапляння рідин пацієнта на слизові. Раніше АРВТ проводилася тільки для медпрацівників. У 2005 році було прийнято рішення про доцільність профілактики в ряді інших випадків.
- Незахищений секс. Один з найбільш поширених шляхів зараження – статевий акт з інфікованим партнером без використання презерватива. Ризик є і при оральному сексі.
- Використання наркоманами загальних голок для ін’єкцій.
- Переливання зараженої крові.
Інші способи зараження складають всього 1% від загальної кількості. Але невеликий ризик існує при будь-якому контакті з біологічною рідиною ВІЛ-позитивної людини. Представники кожній із сфер, де передбачається взаємодія з кров’ю, зобов’язані мати аварійну аптечку ( «АНТИ-ВІЛ» або «АНТИ-СНІД»)
Зберігати таку аптечку повинні працівники:
- стоматологічних кабінетів;
- тату-салонів;
- студій мікроблейдінга;
- манікюрних салонів;
- кабінетів косметолога.
У разі пошкодження шкіри убезпечити себе допоможуть препарати з аварійної аптечки:
- спирт медичний для первинної обробки рани або полоскання ротової порожнини;
- йод 5% для вторинної обробки;
- хлорамін Б (або Бациллол) для дезінфекції інструментів.
У комплекті є допоміжні засоби для надання першої медичної допомоги:
- вата;
- піпетка;
- стерильний бинт;
- пластир в рулоні;
- бактерицидні пластирі різних розмірів;
- ножиці;
- напальчники;
- рукавички;
- мило.
Ситуації, коли про профілактику ВІЛ можна не турбуватися:
- Укол брудним шприцом на вулиці. Вірус імунодефіциту нестійкий у навколишньому середовищі, тому ризик зараження прагне до нуля. Але є ризик заразитися правцем або іншими інфекціями. Відвідати лікаря все ж варто.
- Поцілунок з ВІЛ-позитивним партнером. Слина людини містить незначну кількість вірусного білка. Для інфікування його недостатньо. Ризик є, тільки якщо поцілунок був довгим, і в учасників були кровоточать ранки в порожнині рота.
- Постійне проживання з ВІЛ-інфікованим. Вірус імунодефіциту не передається побутовим шляхом. Його не можна отримати:
- користуючись загальним посудом;
- через воду або їжу;
- при тактильних контактах (рукостискання і інші);
- через повітря;
- у водоймі;
- при укусі комах.
наскільки ефективна
Проведення постконтактної профілактики ВІЛ-інфекції не гарантує позбавлення від вірусних клітин. При цьому вона досить ефективна: своєчасний прийом АРВТ запобігає зараженню в 80% випадків. Ранній початок хіміопрофілактики і чітке дотримання інструкцій лікаря підвищують успіх терапії.
Людям, вступали в контакт з ВІЛ-хворим, рекомендується проведення високоактивної антиретровірусної терапії. Такий метод профілактики передбачає використання відразу 2-4 препаратів.
Це необхідно у зв’язку зі швидкою адаптацією вірусу до ліків. Найчастіше призначають противірусний медикамент Зидовудин, його доповнює Ритонавір або інші ліки.
Лікування антиретровірусними препаратами практикується як профілактика при можливості інфікування плода від ВІЛ-позитивної матері.
Курс АРВТ становить 30 днів. Неприпустимо пропускати прийом препарату або знижувати дозування.
Визначити перелік необхідних заходів профілактики можна, відвідавши лікаря-інфекціоніста. Без його рецепта неможливо купити необхідні ліки.
Подібна профілактика знижує ризик зараження, але не є «чарівною паличкою». Дослідження крові допоможе з’ясувати, чи вдалося уникнути зараження.
Препарати піддають організм додатковому навантаженню. Доцільно зробити все можливе, щоб запобігти контакту з біологічними рідинами носія ВІЛ.
Що робити, якщо був контакт з ВІЛ-інфікованою людиною?
Якщо Ви підозрюєте, що могли заразитися ВІЛ через якийсь ризикований контакт, то Ви можете звернутися до лікаря для призначення курсу послеконтактной профілактики або як її ще називають постконтактна профілактика (ПКП), тобто профілактика після контакту з ВІЛ (існує і доконтактная профілактика, перед контактом з ВІЛ-інфікованим).
Якщо Ви не впевнені, чи був у Вас ризик зараження ВІЛ зателефонуйте в СНІД-центр (номер можна знайти на їх офіційних сайтах) або зверніться до лікаря-інфекціоніста СНІД-центру.
Приклади ризикованих по зараженню ВІЛ ситуаціях:
- випадковий укол голкою від шприца, після ін’єкції ВІЛ-інфікованій,
- потрапляння крові, сперми, грудного молока ВІЛ-інфікованого в око, в рот, на пошкоджену шкіру, слизову, наприклад рану, виразку,
- статеві зносини без гуми з ВІЛ-інфікованим або з людиною у якого висока ймовірність наявності у нього ВІЛ,
- розрив або сповзання гуми,
- використання чужого шприца для вживання наприклад, наркотиків, стероїдів,
- переливання ВІЛ-інфікованої крові,
- згвалтування.
Ризикованими ситуаціями НЕ Є :
- дотрагивание, дотик,
- поцілунки,
- попадання слини.
Тривалість курсу постконтактної профілактики становить 28 днів , для профілактики використовуються антиретровірусні препарати, які потрібно приймати строго за схемою, без пропусків. Тобто це не «проковтнув пігулку і забув», це серйозний курс попереджувального лікування.
Прийом антиретровірусних таблеток повинен бути почати якомога швидше, в ідеалі до 36 годин, поки ВІЛ не дістався до кровотоку і лімфатичних вузлів , щоб максимально знизити ризик захворіти на ВІЛ-інфекцію.
Чим раніше почати прийом постконтактної профілактики, тим вище ймовірність, що Ви не захворієте ВІЛ-інфекцією, СНІДом.
Послеконтактная профілактика також призначається медикам після медичної аварії (потрапляння біологічного матеріалу ВІЛ-інфікованого, в результаті уколу голкою від шприца, карпульной голкою, порізу скальпелем і ін.).
Як призначається ПКП?
Як тільки Ви приїдете до лікарні для отримання ПКП, Вам відразу зроблять швидкий тест на ВІЛ, щоб визначити чи є у Вас вже ВІЛ. Тобто може бути така ситуація: Ви проконтактіровалі з ВІЛ-інфікованим і думаєте, що Ви негативний з ВІЛ, але коли приходите в лікарню, то може виявитися, що Вам боятися було «нічого» – Ви насправді вже давно ВІЛ-позитивний.
Якщо тест покаже позитивний результат , то це означає, що швидше за все (в подальшому потрібно буде обстежитися класичними методами, для підтвердження або відхилення діагнозу) Ви вже інфіковані ВІЛ і ПКП Вам не потрібна.
Якщо тест негативний , то Вам негайно призначать антиретровірусну терапію з 2-3 АРТ препаратів, які потрібно приймати протягом 4 тижнів .
Якщо ризик зараження невеликий, то можуть призначити 2 препарату, але ніяк ні один (стежте за цим), а то дуже швидко вірус стане нечутливий до препарату, виробиться лікарська резистентність.
При більш серйозних ситуаціях (згвалтування, медична аварія з ВІЛ-інфікованим або з людиною у якої ВІЛ-статус невідомий) призначають 3 препарату.
Лікар зобов’язаний Вам роз’яснити режим прийому препаратів, можливі побічні ефекти, прихильність до терапії. Він може призначити обстеження на венеричні захворювання, гепатит В, у разі зґвалтування провести екстрену контрацепцію.
У разі відсутності в наявності швидких тестів, буде використана класична постановка ІФА і призначено лікування. Коли буде готовий результат Вам повідомлять, чи потрібно далі приймати препарати (якщо виявлять ВІЛ, то приймати препарати далі не треба).
Якщо тест був негативний, у Вас не виявили ВІЛ, то після закінчення курсу прийому ПКП, через 4-6 тижнів Вам потрібно буде здати тест на ВІЛ (ІФА) ще раз, щоб остаточно виключити зараження ВІЛ.
Наскільки ефективна ПКП?
Ефективність ПКП при медичних аваріях (укол голкою, порізи з ВІЛ-інфікованою кров’ю) становить 81% (New England Journal of Medicine), що є досить високим відсотком, тобто без терапії заразилися б 100 чоловік, а в результаті застосування ПКП тільки 19 чол.
Відомості про ефективність ПКП при статевих і наркотичних контактах відсутні, т.к .:
- важко визначити проник ВІЛ в організм чи ні, в нормі неушкоджена слизова повністю захищає від ВІЛ,
- неможливо провести клінічні дослідження, тому що потрібне створення контрольної групи, яка буде контактувати з ВІЛ-інфікованими людьми ризикованим способом, що неможливо зробити з етичних міркувань.
Але в будь-якому випадку те, що
ПКП зменшує ймовірність захворіти на ВІЛ-інфекцію – це точно.
профілактика майбутнього
Зараз розробляється профілактика ВІЛ за допомогою одного уколу спеціального препарату, який буде діяти дуже довго (1-2 і навіть 3 місяці). Це не вакцина, але заміна для доконтактной і постконтактної профілактики.
Приймати таблетку щодня це клопітно, П.Е. краще один раз вколотися і забути про ризик заразитися ВІЛ на довгий час.
Плюс ще в тому, що різко знижується розвиток нечутливості ВІЛ до препарату, яка розвивається при порушенні режиму прийому, перервах в прийомі ліків.
Потрібен час, щоб подивитися як працює дані ліки в залежності від статі, віку, які можуть бути ускладнення, побічні ефекти. Дуже важливо, щоб концентрація ліків була достатньою в усіх рідинах організму, особливо в статевих.
Дослідження йдуть повним ходом і незабаром можливість лікувати і попереджати ВІЛ, СНІД одним уколом не за горами.





