Зміна кольору слизового секрету частіше за все пов’язане з підвищенням рівня лейкоцитів, коли імунна система самостійно намагається впоратися з інфекцією. Однак є й інші причини, коли в дихальних шляхах починає накопичуватися флегма.
Темно-жовта відхаркувальні субстанція добре знайома курцям, так як бачать її щоранку, безпосередньо після пробудження. Також виділення можуть придбати жовтувато-коричневий відтінок через сильне забруднення повітря.
При бактеріальної інфекції вони стають зеленувато-жовтими. Але набагато небезпечніше, коли слиз набуває коричневого кольору за рахунок присутності кров’яних згустків.
Що таке мокрота? Яка в нормі? Навіщо вона потрібна?
Це густа в’язка як желе субстанція, відділяється при відхаркуванні. Секретується в слизовому епітелії нижніх повітроносних шляхів підслизовим і одноклітинними залозами.
Її склад включає високомолекулярні глікопротеїни, імуноглобуліни, ліпіди та інші речовини. Говорячи простіше, флегма містить:
- Домішки слини;
- слиз;
- еритроцити;
- фібрин;
- Клітини епітелію;
- бактерії;
- Сторонні включення (частинки пилу, харчових залишків і т.д.).
У здорових людей трахеобронхіальний ексудат прозорий, виконує захисну функцію і наділений антимікробними властивостями.

Норма виділяється за добу флегми трахеобронхіального дерева становить 10-100 мл. Це той обсяг речовини, який людина заковтує протягом дня непомітно для себе.
 до змісту?
до змісту?
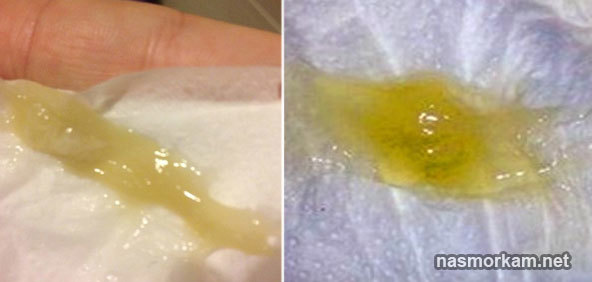
При кашлі мокрота жовтого кольору: причини
1
Бронхіт. Розвивається в результаті вірусної або бактеріальної інфекції, що провокує запалення слизового епітелію бронхів. Часто починається з сухого кашлю, який згодом переходить в сильний кашель з жовтої мокротою. Інші симптоми при бронхіті включають біль в горлі і лихоманку.
2
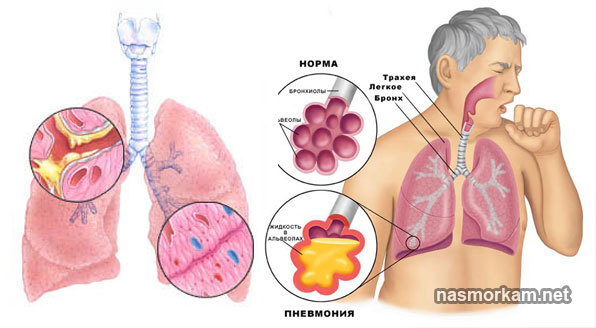
Пневмонія. Виникає як ускладнення після перенесених респіраторних захворювань. Найбільш поширеним штамом бактерій, що відповідають за пневмонію у дорослого, є Streptococcus pneumoniae. Інфекція впливає на одне або обидва легенів, і призводить до заповнення повітряних мішечків гноєм або рідиною.
В результаті у хворого з’являється гній в мокроті. Симптоматика, пов’язана з даною патологією, залежить від конкретного типу хвороби. Загальні симптоми включають плутане дихання, озноб, лихоманку, кашель з мокротою жовтого кольору (іноді зеленого і кривавого).
Кашель з жовтої мокротою: причини, діагностика, лікування
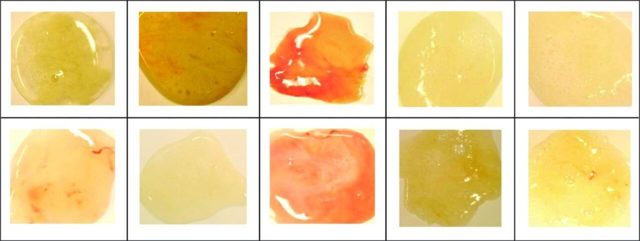
Жовта мокрота – ознака запалення дихальних шляхів і збільшення лейкоцитів у плазмі крові. У здорової людини секреція слизової оболонки прозора. Зміна забарвлення ексудативних виділень (особливо при симптомах гострих респіраторних захворювань) – привід звернутися до пневмології для діагностики основного захворювання і визначення напрямку лікування.

Що таке мокрота, і чому вона може змінити колір
Продуктивний (вологий) кашель вказує на участь механізмів, які допомагають очистити легені і бронхи від патогенних мікроорганізмів, токсинів або частинок забрудненого повітря (тютюновий дим, пил). Організм забезпечує видалення інфекцій і токсичних речовин з дихальних шляхів за рахунок збільшення секреції слизу (мокротиння, флегми), що виділяється бронхіальнимизалозами і трахеального залозами, і активації кашльового рефлексу.
Мокрота приймає жовтий або жовтувато-зелений відтінок, коли містить домішки гною, що вказує на розвиток запалення, викликаного бактеріальною інфекцією. Яскравий жовтий (канарковий) колір слизу обумовлений підвищеним вмістом в ній еозинофілів і спостерігається в процесах інфільтрації еозинофілів в легенях або бронхіальній астмі.
Виділення слизу жовтого кольору також може мати суб’єктивні причини. Тютюн і нікотинові смоли надають слизистого ексудату жовтуватий іржавий колір. Споживання великої кількості моркви або цитрусових також може спровокувати утворення великої кількості ексудату жовтого кольору.
Ознаки фізіологічного і патологічного кашлю
Кашель є абсолютним рефлексом для очищення дихальних шляхів від скопилася мокротиння або сторонніх часток, які накопичилися в повітряному потоці. Зазвичай людина може кашляти до 20 разів на день. Основними характеристиками фізіологічного кашлю є відсутність кашлю:
- постійні напади;
- хрипи, задуха;
- систематичні;
- симптоми захворювання.
Ранковий кашель, швидше за все, викликаний накопиченням мокротиння в дихальних шляхах під час сну.
Патологічний кашель викликаний розвитком запальних вогнищ, локалізованих в дихальній системі. У той же час, існують типові для того чи іншого захворювання симптоми, які дозволяють поставити діагноз хвороби.
Основні особливості патологічного кашлю:
- сила (від кашлю до грудного кашлю);
- тривалість (гостра, тривала, хронічна);
- тембр (млявий, гавкіт, дзвін, хрипкий, м’який);
- виділення (продуктивне, непродуктивне);
- характеристики слизу (мокротинні тонус, в’язкість, згусток крові або гній).
Діагностика патологічного кашлю з урахуванням часу доби і сезону:
- Ранковий кашель поширений як у курців, так і у хворих на туберкульоз;
- Вечірній кашель поширений при хронічному бронхіті або пневмонії;
- Нічний кашель може бути симптомом гострого бронхіту, алергічної реакції на пил або задній риніт;
- Весна і осінь – алергія на квітучі рослини (кашель, нежить, лахрімальние мішки);
- Синдром зимового кашлю спостерігається при гострих респіраторних інфекціях і асоціюється з лихоманкою, саднами суглобів і ринітом.
Діагностика кашлю з жовтої мокротою
Кашель з жовтої мокротою є симптомом багатьох респіраторних захворювань.
Для більш точного встановлення діагнозу лікар повинен обстежити пацієнта, аускультативно зі стетоскопом або фонендоскопом і отримати результати аналізів крові, сечі і мокротиння.
При необхідності може бути призначений рентген грудної клітки, спірометрія, бронхоскопія або комп’ютерна томографія. При підозрі на бронхіальну астму (включаючи спадкову астму) лікар може порекомендувати шкірні аналізи на наявність алергенів.
При постановці діагнозу фахівець фіксує всі симптоми, так як поява жовтого слизу пов’язане з різними захворюваннями дихальних шляхів. Тільки на підставі ряду ознак лікар може, виявляючи збудник хвороби і визначаючи місце розташування запального або дегенеративного процесу, точно діагностувати хворобу і призначити відповідне лікування.
Жовтий кашель з мокротою виникає при пневмонії (запаленні легенів). При цьому спостерігається підвищення температури, вона стабільна протягом 3-5 днів, після чого настає період ‘помилкового самопочуття’ з подальшим загостренням захворювання. Локалізованими збудниками запального процесу в легенях є такі збудники:
- Клебсіелла;
- золотисті стафілококи;
- гемолітичні і зелені стрептококи та ін.
кашель листя густого мокротиння, жовтий колір якої обумовлений наявністю гною, що складається з:
- сіра рідина;
- слиз;
- мертві лейкоцити;
- збудники інфекцій.
На відміну від пневмонії, запальний процес при бронхіті локалізована виключно в бронхах.
Туберкульоз з туберкульозними мікобактеріями (паличками для їжі) розвиває тільки жовта пляма мокротиння на певних стадіях захворювання.
Ранні стадії характеризуються білою або блідо-жовтою пігментацією ексудату, а при розвитку печерних форм виникає кровохаркання.
Лікар може призначити додаткові дослідження для виявлення збудника запалення або патологічних змін в тканинах легенів, кашель без лихоманки тривалістю понад 3 тижнів, і інші симптоми туберкульозу:
- збільшення пітливості;
- втрата апетиту;
- розлади сну;
- сильна втрата ваги і т.д.
При бронхоектатичній хворобі жовта слиз також кашляє. Це захворювання характеризується появою пустотних утворень в бронхіальних альвеолярних структурах, заповнених гноєм.
Мокрота, відділяється від кашлю, є багатошаровою жовту структуру з вкрапленнями крові.
Для точної діагностики захворювання необхідно провести серію досліджень, що виключають пневмонію або емфізему.
Синусит також характеризується появою кашлю з жовтуватою мокротою, що містить гнійні виділення з запалених пазух.
Легеневий абсцес являє собою папулегіческое освіту, розташоване в бронхіальної або легеневої тканини. При розтині папули може розвинутися гнійне або гнійне танення легких, що супроводжується виділенням великої кількості жовтого ексудату з домішкою свіжої крові. Цей стан призводить до зупинки дихання і високому ризику смерті.
Жовта пофарбована мокрота може бути помічена в центральних частинах легкого при розвитку ракової пухлини. Колір ексудату обумовлений наявністю в ньому гною і крові.
Захворювання, пов’язане з кашлем з перетином жовтої мокротиння, має бути діагностовано пульмонологом. Після порівняння результатів досліджень, тестів та обстежень лікар поставить діагноз і визначить напрямок лікування.
Самолікування може призвести до ускладнень поточного захворювання і викликати загострення хронічних захворювань. Якщо у дитини кашель, необхідно проконсультуватися з педіатром.
Як вилікувати кашель з жовтої мокротою
У разі ОРВ або бронхіту лікар може призначити препарат, що володіє відхаркувальні або відхаркувальні властивості. Лікарські засоби, що відносяться до таких фармакологічних груп, можуть мати як синтетичне, так і трав’яне походження.
Аналогічні ліки від продуктивного кашлю призначаються наступним чином:
- витрачаються речовини рекомендуються, коли мокрота рідка або не дуже товста;
- витрачаються речовини рекомендуються, коли мокрота товста і в’язка і її відділення утруднено.
Препарати з відхаркувальні властивості можуть мати різні механізми дії:
- резорбтивное – подразнюють слизові бронхи для збільшення освіти мокротиння;
- рефлекторне – дратують слиз шлунка, порушують блювотний центр і збільшують секрецію слизу в дихальних шляхах і перистальтики бронхіальної мускулатури.
-
 Амброксол
Амброксол  АЦП
АЦП  Бромгексин
Бромгексин
Муколітичні препарати підрозділяються на:
- Скраплення бронхіальної секреції і підвищення еластичності мокротиння (наприклад, АЦП);
- Прискорення виходу ексудату з бронхів (амброксол і бромогексін);
- Зниження освіти мокротиння (М-холінового блокатори і глюкокортикоїди).
Якщо препарат ефективний при кашлі в дорослому віці, це не означає, що препарат можна використовувати в педіатрії. При виборі для лікування дітей слід звернутися до педіатра, так як рефлекторні рефлекторні препарати з відкашлюванням можуть викликати блювоту у дитини і вплинути на дихальні функції.
Жовта мокрота при кашлі – причини утворення та методи терапії
Мокрота визначається в медичній практиці як кольоровий ексудат, що виробляється клітинами миготливого епітелію бронхів.
Виробництво мукуса є природною захисною реакцією організму на проникнення патогенної флори або уявних патогенів (наприклад, куріння) в дихальні структури.
Жовта мокрота – явна ознака проблем з бронхіальним деревом.
Однак цей тип ексудату слід класифікувати відповідно до підставою локалізації патологічного процесу. Мокрота може бути не мокротою, а слизом з носа. Отже, які основні відомості про проблему?
Фактори істинно жовтої мокротиння при кашлі – багато. Типові захворювання або патологічні стани включають в себе наступне:
Типове захворювання в супроводі жовтого ексудату Суть патогенного процесу полягає в запаленні одного або декількох відділів легень. Інша назва хвороби – запалення легенів. Причина проблеми – майже завжди інфекційна і дегенеративна.
Найбільш поширеними збудниками пневмонії є клебцілла, золотисті стафілококи, гемолітичні і зелені стрептококи та інші патогенні організми. Симптоматика дуже специфічна. У перші дні кашель розвивається, температура тіла підвищується. На 3-5 днів настає період видимого благополуччя, і хвороба набирає нових обертів.

При кашлі присутня велика кількість жовтої мокротиння. Він складається з аналогічного ексудату серозної рідини, слизу, мертвих лейкоцитів і збудників інфекцій. Це гній. Захворювання приймається протягом 3-4 тижнів і закінчується одужанням, переходом інфекції в хронічну фазу або летальним результатом.
– захворювання, схоже на пневмонію, але на відміну від останньої, бронхіт має меншу площу ураження. У патологічний процес залучені тільки бронхи, як правило, невеликі сегменти бронхіту. Можлива наявність жовтуватою гнійної мокроти з неприємним запахом (вказує на гнилої процес).
Симптоми схожі на симптоми пневмонії. Хоча це захворювання менш небезпечно, ніж пневмонія, воно, як правило, активно хронічне і також загрожує смертельним результатом для пацієнта.
Інфекційно-запальне захворювання, викликане так званої Кохской паличкою (туберкульозні мікробактерії) На ранніх стадіях забарвлення мокротиння в білий колір пігментація слизової оболонки ексудату стає більш інтенсивної в міру прогресування захворювання. Жовта мокрота спочатку випльовує, потім стає іржавою (коричневої).
Симптоми ураження туберкульозом включають сильний кашель, біль у грудях, сильну втрату ваги і інші фактори.
- Бронхоектатична хвороба.
Неможливо визначити причини бронхоектатичної хвороби. Суть патогенного процесу полягає в утворенні в альвеолярних структурах бронхів маленьких гнійно-наповнених мішечків. При кашлі жовта слиз багатошарового характеру вигнана. Спостерігаються домішки крові, в тому числі свіжої і окисленої.
Бронхоектатична хвороба спостерігається в 7% випадків при відвідуванні лікаря-пульмонолога. Ізолювати його від пневмонії, емфіземи та інших захворювань неможливо без спеціальних досліджень у повному.

Абсцес (також відомий як ‘пустула’) являє собою папулегіческое освіту, локалізоване в тканинах легенів або бронхів. Відкриття такої структури пов’язане з гнійним або гнійним плавленням легкого. В результаті обох процесів утворюється велика кількість жовтого ексудату зі свіжими домішками крові.
Хвороба потенційно смертельна у міру наростання дихальної недостатності.
- Рак легенів. Коли структура пухлини локалізована в центральних частинах легкого, гній протікає при змішуванні з кров’ю.
У деяких випадках виділення жовтої слизу обумовлено чисто суб’єктивними причинами. Гаразд, все знають так званий кашель курця. Тютюн і шкідливі смоли забарвлюють ексудат слизу в жовтий або іржавий відтінок. Також споживання цитрусових, моркви в великих кількостях, реагує на утворення великої кількості жовтої слизу.
Ці причини можуть бути ізольовані тільки за допомогою спеціалізованої діагностики. Всі заходи вживаються тільки за приписом лікаря. Жовта мокрота діє тільки як вектор і визначає напрямок дослідження.
супутні симптоми
Мокрота ніколи не буває єдиним ізольованим симптомом. Це тільки один з багатьох проявів, типових для хвороби. Майже у всіх випадках також присутні такі характерні ознаки:
- Біль у грудях. Вони зустрічаються при більшості хвороб, а вранці супроводжуються виділенням жовтої мокротиння. Біль носить тяговий, болісний характер, помітна під час вдихання і, дещо рідше, під час видиху.
- Задишка, ядуха. Проблеми з диханням. Обидві хвороби призводять до зупинки дихання. Різниця між задишкою і задухою полягає в інтенсивності прояву. Удушення потенційно смертельно, тому що викликає гостру дисфункцію.
- Підвищення температури тіла. У більшості випадків вказує на запальний дегенеративний процес в легенях. Мова йде про субфебрильних або гарячкових показаннях термометра. При раку величина завжди знаходиться в межах 37,5 градусів Цельсія.
- кашель. Завжди продуктивний, з палючим характером. Вранці зміцнюється, вдень злегка слабшає.
Клінічна картина складається з таких проявів.
діагностика
Фахівці з легким діагностують проблеми з легенями. Вам також може знадобитися консультація онколога або фахівця з фтизіатрії. Комплекс діагностичних заходів включає усне опитування пацієнта про тип і ступеня розвитку симптомів та ведення історії хвороби пацієнта.
Найважливіше, що можна сказати на перший погляд. Жовта мокрота завжди вказує на гнійний некротичний процес в нижніх дихальних шляхах. Чим вище питома вага гною в слизу, тим більше він переходить на зелений колір.
Щоб з’ясувати причину проблеми, необхідно прийняти ряд діагностичних заходів:
- Загальний макроскопічний аналіз харкотиння. У ньому міститься інформація про фізичні і хімічні властивості мокротиння.
- Мікроскопічне дослідження. Призначений для оцінки мікроскопічного складу слизу (як випливає з назви).
- Посів мокроти на культурні носії. Дає можливість визначити патоген.
- Зразок туберкуліну. Необхідні для діагностики туберкульозу на ранніх стадіях перебігу.
- Загальний аналіз крові. Як правило, дає зображення вираженого запалення з великою кількістю лейкоцитів, високою швидкістю осідання еритроцитів, високим гематокрітіческім індексом і т.д.
- Рентген легенів. Дозволяє виявити патологічні зміни в легенях і бронхах.
- Флюорографія. Дозволяє визначити тільки найсерйозніші зміни в тканинах і органах грудної клітки. Найчастіше його прописують для діагностики раку та туберкульозу.
- діагностика МРТ / КТ. Обидва дослідження дають яскраві, змістовні образи структур органів грудей. У зв’язку з їх обмеженою доступністю такі діагностичні заходи проводяться відносно рідко.
- Бронхоскопія. Мінімально інвазивне обстеження для вивчення і візуальної оцінки епітеліальної тканини нижніх дихальних шляхів.
Ці дослідження повинні бути всебічними. Якщо органічні причини виключені, корисно шукати фізіологічний чинник.
терапія

Існує безліч методів лікування кашлю з мокротинням жовтого кольору. Залежно від конкретного захворювання може знадобитися медикаментозне або хірургічне лікування. Оскільки в більшості випадків це ледачий або некротичний процес, доведено, що використовуються такі препарати:
- Протизапальні нестероїдні препарати. Вважається, що вони знімають генерализованное запалення в нижніх дихальних шляхах.
- Наркотики кортикоидов: Наркотики кортикоидов: Наркотики кортикоидов. Вони надають бронхолітичну та протизапальну дію. Їх слід використовувати з великою обережністю через масивні побічних ефектів.
- Бронхополітіка. Вони призводять до розширення бронхіальних труб і ослаблення дихальної функції.
- Спазмолітика.
- Антибактеріальні препарати. Фармацевтичні препарати з антибактеріальним спектром сприяють знищенню патогенної флори. Найбільш ефективними є фторхінолони, татрацікліни і цефалоспорини.
- Муколитики і отхарківателі. Сприяють швидкому видаленню мокротиння з дихальних шляхів.
Хірургічне лікування призначається при наявності пухлин (як доброякісних, так і злоякісних), запущеного туберкульозу, абсцесів. При бронхоектазах проводиться терапевтична бронхоскопія.
Жовта мокрота при кашлі – тривожна ознака гнійного процесу. Необхідно вчасно поставити діагноз і як можна швидше почати лікування, так як з таненням легеневої тканини цілком можливо почати некротическую деструкцію нижніх дихальних шляхів.
Мікробіологічний аналіз харкотиння для діагностики туберкульозу
Мокрота жовтого кольору при кашлі – причини, діагностика та лікування
Мокрота описується як виділення слизу з дихальних шляхів, функція якої полягає в захисті дихальних шляхів від мікробів і бактерій, що потрапляють з повітрям, а також у видаленні хвороботворних мікроорганізмів з дихальних шляхів. Здоровий організм щодня виробляє певну кількість мокротиння у вигляді чистої слизу. Якщо жовта мокротиння присутній при кашлі, це привід для того, щоб подати сигнал тривоги і звернутися за медичною допомогою.
Про що нам говорить мокрота жовтого кольору під час кашлю
Мокрота складається з слини, імунних клітин, мікроорганізмів, плазми, клітин крові, а також часток пилу, продуктів розкладання клітин. Збільшення його кількості або зміна кольору вказує на алергічну реакцію або інфекційне захворювання.
Інфекція призводить до запального процесу, посилює роздратування при кашлі, збільшуючи кількість і змінюючи структуру вивільняється слизу. Кашель сприяє видаленню накопиченої слизу.
Жовта або зеленувата мокрота часто є ознакою вірусної або бактеріальної інфекції пазух носа або нижніх дихальних шляхів. У боротьбі з патогенними мікроорганізмами беруть участь нейтрофіли – імунні клітини, що містять зелений білок, який у великих кількостях забарвлює мокроту.
Якщо це супроводжується підвищенням температури, то можна стверджувати, що організм має осередок інфекції. Іноді це ознака туберкульозу. В цьому випадку слід негайно звернутися до лікаря, так як необхідно серйозне лікування з призначенням антибіотиків.
Увага! Наявність жовтої мокротиння в деяких випадках вказує на наявність гнійного некротичного процесу в нижніх дихальних шляхах, який може привести до руйнування тканин вмираючого легкого. Чим більш насиченим колір і чим ближче він до зеленого, тим більше гній розвивається.
При яких захворюваннях виникає жовта мокротиння
Жовта мокрота сама по собі не хвороба, а симптом кожної патології в організмі.
Серед можливих патологій –
- Синусит. Запальне захворювання параназальних пазух. Викликається травмою або інфекційним ураженням.
- Астма. Це відбувається, коли дихальні шляхи роздратовані речовиною.
- Абсцес легенів. Освіта гною в тканинах легенів або бронхів. Відкриття такого пустула може призвести до поширення гнійного процесу або плавлення легеневої тканини. В мокроті є свіжі кровоносні судини. Цей процес небезпечний для людини, а легенева недостатність розвивається і росте, що може привести до летального результату.
- Пневмонія (пневмонія). Запалення одного або декількох відділів легень, викликане інфекційно-дегенеративними причинами.
- Туберкульоз (пневмонія). Запалення інфекційної природи, викликане чарівною паличкою Коха. На початковій стадії мокротиння білий колір стає більш насиченим жовтим в міру прогресування. На більш пізніх стадіях виділяється ексудат іржавого (коричневого) кольору. Найбільш помітні симптоми – втрата ваги, біль у грудях, інтенсивний кашель з жовтої мокротою.
- Бронхоектатична хвороба. Формування невеликих пакетів з гнійним вмістом в альвеолярних органах дихання. Родзинкою візуального огляду є багатошаровість з ін’єкціями свіжої і окисленої крові. Причини цього не визначені. Його слід відрізняти від пневмонії, емфіземи та деяких інших захворювань.
- бронхіт. Запалення деяких бронхіальних сегментів. Жовта мокротиння з неприємним запахом викидається. Вважається, що вона менш небезпечна, ніж пневмонія, стаючи в основному хронічною, іноді смертельної.
- ракові пухлини. Виділяється гнійна слиз із сумішшю крові.
Кашель з жовтої мокротою може також виникати при застуді, що є звичайним явищем у пацієнтів з алергією або хронічним синуситом.
Ці виділення зазвичай не мають запаху і можуть бути ознакою гангрени легень або злоякісних пухлин.
Увага! Якщо ваша дитина кашляє жовтої мокротою, це може бути симптомом ларингіту. Якщо кашель супроводжується виділенням лихоманки, необхідно терміново викликати лікаря.
Ларингіт може зустрічатися і у дорослих, але зазвичай викликається професійною діяльністю (вчителі, художники) або курінням.
Мокрота відчувається виключно вранці, що це може означати
Якщо жовта мокротиння кашляє вранці без лихоманки, це може бути ознакою туберкульозу, синуситу або ХОЗЛ. Ранкові виділення також типові для синуситів, синуситів і кіст паранатальних пазух. Якщо у дітей присутні поліпи, то жовта слиз накопичується і на задній стінці носоглотки.
Кашель викликається скороченням грудної м’язи вранці, кашлем і видаленням накопиченої слизу.
Жовта мокрота вранці також зустрічається у курців, легкі яких постійно піддаються впливу шкідливих смол і інших компонентів тютюну. Це ознака хронічного бронхіту.
Діагностика й обстеження
Діагноз ставиться лікарем-пульмонологом, онкологом і фахівцем з фтизіатрії. Пацієнт опитується, щоб визначити характер захворювання, ступінь розвитку симптомів і взяти медичний анамнез.
Поява жовтого кольору – не єдиний ізольований симптом захворювання.
Майже завжди є супутні прояви:
- кашель (продуктивний). Він гострий вранці, слабшає днем.
- Біль за грудиною витягує, буркотливого характеру. Це відчувається при диханні, дещо рідше – при видиху. Типово для більшості захворювань, пов’язаних з виділенням мокроти жовтого кольору.
- Задишка або задуха. Це ознаки гострого браку дихання, що приводить до дихальної недостатності. Удушення більш інтенсивне і може бути смертельним, так як викликає гостру дисфункцію.
Підвищена температура тіла є ознакою запального і дегенеративного процесу в легенях. Температура може бути гарячкової і податливою. При раку, наприклад, температура зазвичай становить 37,5 градусів Цельсія.
Діагноз повинен бути складним.
Необхідні кілька втручань:
- Макроскопічний аналіз харкотиння для вивчення її фізико-хімічного складу.
- Мікроскопічний аналіз складу мокротиння.
- Посів культурного середовища для виявлення патогена.
- Зразок туберкуліну. Дозволяє виявляти туберкульоз на ранній стадії.
- Загальний аналіз крові. Дає загальну картину запального процесу, визначаючи кількість лейкоцитів, швидкість осідання еритроцитів і показники гематокриту.
- рентгенівське дослідження. Виявляє патологічні зміни в легенях і бронхах.
- рентгенівське дослідження. Виявляє зміни в органах і тканинах грудної клітини. Використовується при підозрі на туберкульоз і рак.
- MRT або CT. Використовується рідше, ніж інші діагностичні процедури, і дає яскраві та змістовні зображення органів.
- Бронхоскопія. Він завершується мінімально інвазивних обстеженням, а саме оглядом і візуальною оцінкою нижніх дихальних шляхів.
Якщо лікар виключає наявність органічних причин, необхідно досліджувати фізіологічний чинник.
Що робити при появі мокротинні жовтого кольору
При кашлі жовтої мокротиння в якості першого кроку необхідно проконсультуватися з лікарем. Він визначить причину зміни кольору і, в залежності від діагнозу, призначить необхідне лікування. Це тому, що жовте знебарвлення є наслідком хвороби. Коли хвороба буде ліквідована, її кількість зменшиться, консистенція і колір зміняться.
Лікування мокротиння жовтого кольору у дорослих
Лікування залежить від конкретного захворювання. В принципі, іноді необхідна медикаментозна терапія – хірургічні втручання, наприклад, для виявлення доброякісних або злоякісних пухлин, для виявлення туберкульозу, абсцесів.
Комплексна терапія зазвичай включає:
- Протизапальні нестероїдні препарати. Вони спрямовані на ослаблення генералізованого запального процесу.
- кортикостероїди. Володіє протизапальними і бронхолітичними властивостями. Дозування і методи лікування визначаються індивідуально, є багато побічних ефектів.
- Бронхолитические ефекти. Відновлює функції дихання шляхом розширення бронхів.
- Спазмолітика.
- Антибактеріальні засоби: фторхінолони, тетрацикліни, цефалоспорини. Знищити патогенну мікрофлору.
- Муколітичні та відхаркувальні речовини: термопсис, амброксол, лакричний сироп, бромгексин, ацетилцистеїн. Сприяє розрідженню і виведенню мокротиння.
- Бронходілятори: Ереспал, Геделікс, Бромексін, Стоптусин. Використовується при бронхіті.
Лікар також пропише полоскання порожнини рота антисептиками, після чого порожнину рота буде промита чистою водою.
Лікування жовтої мокротиння у дітей, при вагітності і лактації
Лікування вагітних і годуючих жінок вимагає особливого догляду. Кашель під час вагітності небезпечний сам по собі, так як може спровокувати викидень, якщо матка підтягнута або є проблеми зі шийкою матки. Крім того, запальний процес може привести до мультібдітельності і навіть інфекції плода.
При лікуванні кашлю годувальниці важливо, щоб ліки не потрапляли в організм дитини з грудним молоком. Тому лікар призначить щадне лікування з використанням натуральних продуктів.
Важливо! Не займайтеся самолікуванням, не кажучи вже про те, щоб приймати поради з інтернету. Лікування вагітної жінки повинне проводитися спеціальним терапевтом, який є в кожній клініці з підготовки до пологів.
Якщо у малюка спостерігається мокротинні кашель, то це рідко є ознакою серйозного або системного захворювання, хоча таку можливість не можна виключити. Тому при кашлі і появі слизу будь-якого кольору необхідно негайно звернутися до педіатра і проконсультуватися з дитячим пульмонологом.
Районний лікар може також направити вас до лікаря-інфекціоніста, імунолога, алерголога і фтізіологу.
При амбулаторному лікуванні рекомендується комбінувати медикаменти, призначені лікарями, з домашнім доглядом.
Вони допомагають полегшити стан дитини і прискорити процес відновлення:
Дитина кладе на коліна матері з животом на підлогу так, щоб руки торкалися підлоги, а ноги піднімалися. Спину дитини постукують і натирають вібруючими рухами. Через кілька хвилин дитина починає кашляти, і з носа виділяється слиз.
Як позбутися від такої мокротиння в домашніх умовах
Щоб позбутися від мокротиння при тонзиліті і стенокардії, проводиться промивання. Для цього можна використовувати фізрозчин:
- Візьміть 1 столову ложку морської солі на склянку теплої води. Процедура повторюється 5-7 раз в день.
- Можна використовувати звичайну сіль з 2-3 краплями йоду. У склянці теплої води розчинити 1 чайну ложку солі і соди, додати йод. Для полоскання використовуйте відвари і настоянки з трав: шавлія, ромашка, листя евкаліпта. Візьміть будь-яку траву або суміш трав у співвідношенні 1 столова ложка на склянку води. Рекомендується залити кип’ячену воду і настояти на ній 20 хвилин або промити в водяній бані. Ви можете заварювати ці трави як чай і пити 100 г 3 рази на день. Для полегшення кашлю і харкотиння використовуйте наступні продукти:
- Змішайте імбирний порошок, білий перець, корінь лакриці, цукор в рівних кількостях. Додайте склянку води, доведіть до кипіння. Пийте з медом кілька разів в день.
- Налийте 15 грам імбиру і куркуми в стакан молока і кип’ятіть 5 хвилин. Після охолодження додайте мед і пийте маленькими ковтками.
- Виріжте ядро чисто вимитого редьки, налийте в нього мед і накрийте його відрізаним кінчиком. Через кілька годин сік сформується. Пийте його з 1 шт. л.
Народні рецепти – це багато, але це не означає, що їх можна лікувати безконтрольно. Використовуйте їх з обережністю, бажано проконсультуватися з лікарем.
профілактика
Для забезпечення здоров’я дихальних шляхів рекомендується відмовитися від куріння, в тому числі пасивного. Необхідно захищати від інфекційних та вірусних захворювань, особливо в сезон епідемій, які не переохолоджувати і не перегрівати. Дотримуйтесь збалансовану дієту з цільних продуктів і їжте фрукти та овочі.
Важливо! Необхідно усунути всі кишені з хронічними інфекціями в організмі.
Коли виділення такого виду мокротиння вважається нормою
Жовта мокрота не завжди є небезпечною хворобою при кашлі. Дослідження 100 зразків жовтої мокротиння виявили наявність патогенної мікрофлори в 46% випадків.
Мукус необхідний для введення частинок пилу і мікробів, що потрапляють в дихальні шляхи. Тому наявність певної кількості виділень є нормою, в іншому випадку бронхи були б покриті брудом і сажею зсередини і перебували б у збудженому стані.
Навіть при відсутності патології споживання деяких продуктів харчування (цитрусових, моркви, шоколаду) може привести до тимчасового знебарвлення мокротиння.
Хоч би яка була причина появи жовтої мокротиння, негайно зверніться до лікаря. Легкий ранковий кашель, навіть при незначних виділеннях, може стати початковою стадією важкої хвороби. Тільки комплексне обстеження допоможе виявити справжню причину патології і вибрати адекватне лікування.